口腔种植修复对慢性牙周炎合并牙列缺损患者牙周指数及MMP 水平的影响分析
2023-11-06辛国福
辛国福
慢性牙周炎在临床口腔科属于常见疾病, 其发病初期临床症状不明显, 导致部分患者错过黄金治疗时间, 随着疾病进一步发展, 可出现牙齿明显松动、牙槽骨吸收、牙周袋壁炎症及牙周袋形成, 此时已处于中晚期, 患者易发生牙列缺损、缺失等现象, 一定程度上会对其日常生活造成不良影响, 生活质量严重下降[1,2]。目前, 临床针对牙列缺损多使用口腔种植修复, 但口腔种植修复对慢性牙周炎合并牙列缺损患者的治疗效果仍有争议[3]。基于此, 本研究选取2019 年5 月~2020 年5 月本院收治的慢性牙周炎合并牙列缺损患者进行口腔种植修复治疗, 研究其临床效果, 结果报告如下。
1 资料与方法
1. 1 一般资料 选择2019 年5 月~2020 年5 月本院98 例牙列缺损患者, 其中49 例牙周健康患者作为对照组, 49 例合并慢性牙周炎患者作为研究组。对照组患者男26 例, 女23 例;年龄18~59 岁, 平均年龄(38.36±10.84)岁;文化程度:高中及大专25 例, 本科及以上24 例。研究组患者男27 例, 女22 例;年龄19~61 岁, 平均年龄(39.11±11.75)岁;文化程度:高中及大专24 例, 本科及以上25 例。两组一般资料比较差异无统计学意义(P>0.05), 具有可比性。纳入标准:牙列缺损明显者;临床配合度高者;患者知晓研究内容并自愿签订同意书。排除标准:恶性肿瘤患者;处于哺乳或妊娠期患者;临床依从性较差患者。本研究已获院内伦理学会批准。
1. 2 方法 两组患者均进行口腔种植修复治疗。口腔种植修复具体操作:先拍摄患者口腔曲面断层, 并制石膏模型, 根据患者颌骨和余牙特点明确种植方案;平切患牙的牙槽嵴顶, 将粘骨膜和龈瓣分离, 通过导向钻开出牙槽窝, 选择标准型纯钛螺纹柱状种植体, 均用黏膜下愈合方法, 缝合后给予抗生素。研究组在修复前刮治局部牙石菌斑, 完毕后则用双氧水进行反复冲洗。
1. 3 观察指标及判定标准
1. 3. 1 治疗前后牙周指数 治疗前及治疗1 年后分析患者PD、PLI、SBI、PIS。
1. 3. 2 治疗前后MMP 水平 治疗前及治疗1 年后分析患者MMP-9、MMP-8、MMP-2 水平。
1. 3. 3 种植体存留率 治疗1 年后统计患者种植体脱落、种植体存留情况。
1. 4 统计学方法 采用SPSS22.0 统计学软件进行数据统计分析。计量资料以均数±标准差(±s) 表示,采用t 检验;计数资料以率(%)表示, 采用χ2检验。P<0.05 表示差异具有统计学意义。
2 结果
2. 1 两组治疗前后牙周指数比较 治疗前, 研究组PD、PLI、SBI、PIS 水平均高于对照组, 差异有统计学意义(P<0.05);治疗1 年后, 研究组PD、PLI、SBI水平略高于对照组, 但差异无统计学意义(P>0.05);研究组治疗1 年后PIS(2.07±0.37)明显高于对照组的(0.83±0.35), 差异有统计学意义(P<0.05);研究组治疗1 年后PD、PLI、SBI、PIS 均低于治疗前, 差异有统计学意义(P<0.05);对照组治疗1 年后PLI 高于治疗前,PIS 低于治疗前, 差异有统计学意义(P<0.05), PD、SBI与治疗前比较差异无统计学意义(P>0.05)。见表1。
表1 两组治疗前后牙周指数比较( ±s)
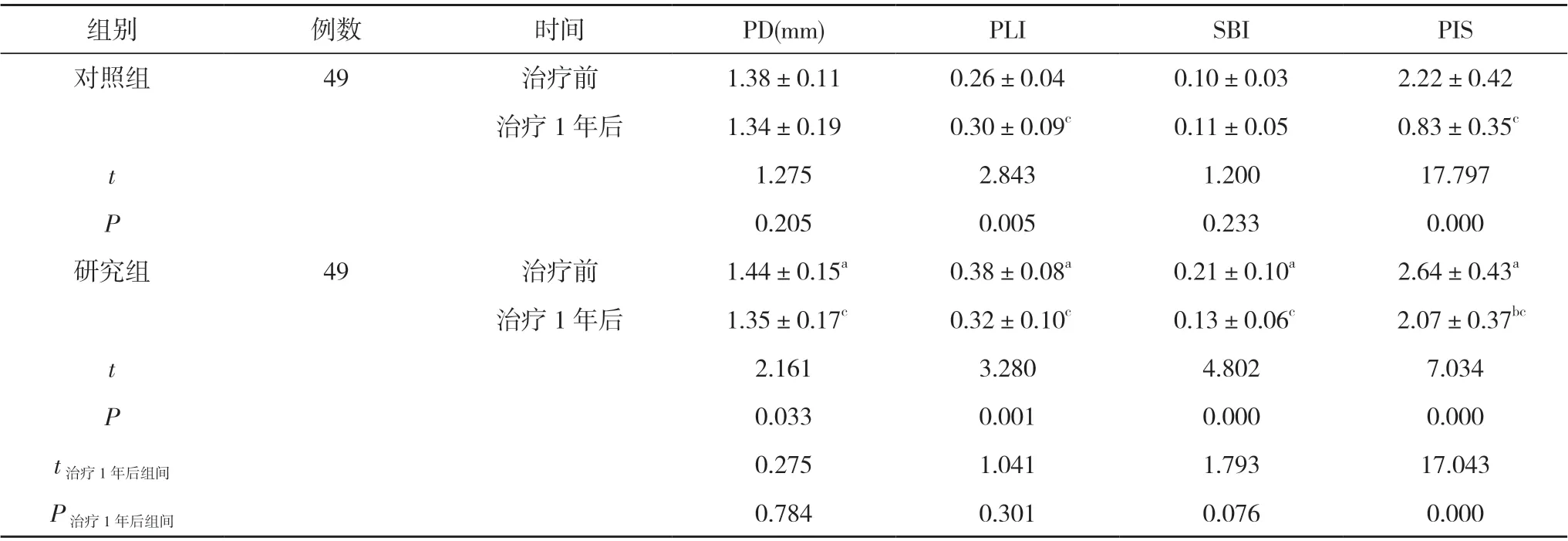
表1 两组治疗前后牙周指数比较( ±s)
注:与对照组治疗前比较, aP<0.05;与对照组治疗后比较, bP<0.05;与本组治疗前比较, cP<0.05
组别例数 时间PD(mm)PLISBIPIS对照组49治疗前1.38±0.110.26±0.040.10±0.032.22±0.42治疗1 年后1.34±0.19 0.30±0.09c0.11±0.05 0.83±0.35c t 1.2752.8431.20017.797 P 0.2050.0050.2330.000研究组49治疗前 1.44±0.15a 0.38±0.08a 0.21±0.10a 2.64±0.43a治疗1 年后 1.35±0.17c 0.32±0.10c 0.13±0.06c 2.07±0.37bc t 2.1613.2804.8027.034 P 0.0330.0010.0000.000 t治疗1 年后组间0.2751.0411.79317.043 P治疗1 年后组间0.7840.3010.0760.000
2. 2 两组治疗前后MMP 水平比较 治疗前和治疗1 年后, 研究组MMP-9、MMP-8、MMP-2 水平均高于对照组, 差异有统计学意义(P<0.05);研究组治疗1 年后MMP-9、MMP-2、MMP-8 水平均高于治疗前, 差异有统计学意义(P<0.05);对照组治疗1 年后MMP-9、MMP-2、MMP-8 水平与治疗前比较, 差异无统计学意义(P>0.05)。见表2。
表2 两组治疗前后MMP 水平比较( ±s, ng/ml)
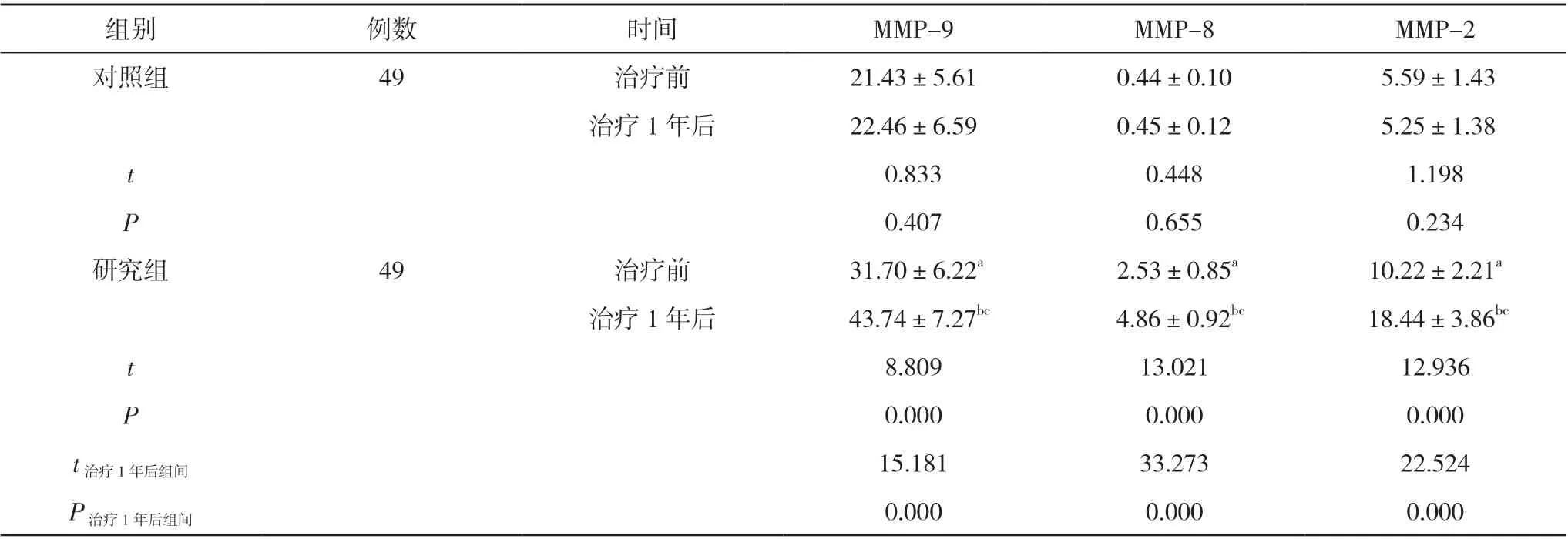
表2 两组治疗前后MMP 水平比较( ±s, ng/ml)
注:与对照组治疗前比较, aP<0.05;与对照组治疗后比较, bP<0.05;与本组治疗前比较, cP<0.05
组别例数时间MMP-9MMP-8MMP-2对照组49治疗前21.43±5.610.44±0.10 5.59±1.43治疗1 年后22.46±6.590.45±0.12 5.25±1.38 t 0.8330.4481.198 P 0.4070.6550.234研究组49治疗前 31.70±6.22a 2.53±0.85a10.22±2.21a治疗1 年后 43.74±7.27bc 4.86±0.92bc 18.44±3.86bc t 8.80913.02112.936 P 0.0000.0000.000 t治疗1 年后组间15.18133.27322.524 P治疗1 年后组间0.0000.0000.000
2. 3 两组种植体存留率比较 两组治疗1 年后种植体存留率比较, 差异无统计学意义(P>0.05)。见表3。

表3 两组种植体存留率比较[n(%)]
3 讨论
牙周炎主要是由局部因素引起的牙周支持组织的慢性炎症, 其患病率与复发率均较高, 通常因牙菌斑、牙结石、食物嵌塞等导致[4]。近年来, 慢性牙周炎发病率不断上升, 导致慢性牙周炎合并牙列缺损的人数也在持续增多[5]。为此, 本文对本院收治的慢性牙周炎合并牙列缺损患者的临床资料予以分析。本次研究结果显示:两组治疗1 年后种植体存留率比较, 差异无统计学意义(P>0.05)。由此说明牙周炎合并牙列缺损患者使用口腔种植修复, 其短期疗效较显著。另外,研究组治疗1 年后PD、PLI、SBI 水平略高于对照组,但差异无统计学意义(P>0.05);研究组治疗1 年后PIS水平明显高对照组, 差异有统计学意义(P<0.05);研究组治疗1 年后PD、PLI、SBI、PIS 均低于治疗前, 差异有统计学意义(P<0.05)。由此说明临床使用口腔种植修复治疗慢性牙周炎合并牙列缺损患者, 不会对患者口腔环境带来负面影响, 同时不会促进慢性牙周炎进一步发展。治疗前和治疗1 年后, 研究组MMP-9、MMP-8、MMP-2 水平均高于对照组, 差异有统计学意义(P<0.05);研究组治疗1 年后MMP-9、MMP-2、MMP-8水平均高于治疗前, 差异有统计学意义(P<0.05)。由此说明慢性牙周炎合并牙列缺损患者采用口腔种植修复治疗, 无改善其MMP 的作用。考虑原因可能为,慢性牙周炎患者早期可出现口臭、出血、牙龈疼痛、肿胀等一系列症状, 会随病情进行性发展, 致使牙齿松动、脱落, 倘若得不到有效治疗, 会影响患者口腔美观度, 还会对口颌系统和咀嚼功能带来不良影响, 影响其日常生活, 降低生活质量[6]。临床治疗慢性牙周炎合并牙列缺损方法较多, 而口腔种植修复是目前治疗牙列缺损常用的有效治疗方法, 与传统修补术相比, 口腔种植修复能够有效保护残留牙断, 有着美观、舒适、支撑力较强、不损邻牙及用时较长的优势, 在临床中被广泛应用, 但对于治疗慢性牙周炎合并牙列缺损尚有一定争议[7]。由于慢性牙周炎患者牙体上粘附牙石、菌斑, 不断聚集微生物, 导致牙本质严重损伤, 在一定程度上可能会对牙列缺损的植修复效果带来不良影响[8]。同时, 由于MMP 可以在细胞内毒素及炎性因子刺激下产生破坏基底膜分子和细胞外基质的作用, 长期影响下会出现牙周组织降解情况, 导致牙周支持组织逐渐减弱, 致使牙周炎症进一步发展[9,10]。相关研究指出,PD 和MMP 均与牙周炎病情程度相关, 因此, 慢性牙周炎合并牙列缺损患者行牙周炎针对治疗后, 研究组MMP 的水平会比种植修复前高[11,12]。
综上所述, 对慢性牙周炎合并牙列缺损患者进行口腔种植修复治疗, 其短期效果较高, 不会加重患者牙周炎症状, 但是种植体仍旧受牙周炎所影响, 需与牙周炎针对治疗结合, 以保证种植修复远期效果, 具有临床应用价值。
