帕金森病睡眠障碍和情感淡漠及执行功能的相关性分析
2023-10-30董若筠
董若筠, 谭 华
帕金森病(Parkinson disease,PD)是一种常见的神经系统变性疾病,多见于中老年人群体。帕金森病的主要症状包括运动症状和非运动症状,运动症状包括震颤、姿势步态异常、运动迟缓等。非运动症状包括认知执行功能障碍、情感淡漠、焦虑抑郁、睡眠障碍等,给患者的日常生活及护理人员的生活质量带来负担[1,2]。近年来国内外针对PD 伴睡眠障碍患者与认知执行功能、情感淡漠相关性的研究逐渐增多,但在某些方面的共识上仍存在较大差异,例如PD 睡眠障碍与情感淡漠的相关性。且国内外针对PD 患者睡眠障碍与执行功能相关性的研究尚少,故本研究重点探究了PD 患者伴睡眠障碍与执行功能的相关性,以及与情感淡漠的相关性,旨在为临床识别PD 患者认知执行功能障碍、情感淡漠等非运动症状提供依据,以便于对PD 实施更有针对性的治疗及更有预见性地干预,最大可能地改善患者生活质量及预后。
1 研究对象与方法
1.1 研究对象
纳入2022 年1 月—12 月就诊于西南医科大学附属医院神经内科的92 例PD 患者,其中男41 例,女51 例,根据匹兹堡睡眠质量指数量表(Pittsburgh sleep quality index,PSQI)评分将92 例PD 患者分为睡眠障碍组(PSQI≥8 分)和非睡眠障碍组(PSQI<7 分)。睡眠障碍组64 例,男30 例,女34 例;非睡眠障碍组28 例,男11 例,女17 例。本研究方案通过了西南医科大学附属医院伦理委员会审核批准(伦理号:KY2023051),患者或其家属签署了知情同意书。
纳入标准:(1)符合中国帕金森病的诊断标准(2016 年版);(2)年龄18 岁以上;(3)能够配合完成量表评估;(4)通过医院伦理委员会的审查,所有患者均签署知情同意书。排除标准:(1)因血管性、中毒性、炎症性、药源性、外伤性等导致的继发性帕金森综合征及帕金森叠加综合征;(2)严重精神行为异常或无法配合者;(3)患有其他严重疾病及中枢神经系统疾病者;(4)正在服用影响睡眠的药物;(5)拒绝参与此项调查和研究的患者。
1.2 研究方法
1.2.1 一般资料 记录患者的人口学资料,包括性别、年龄、受教育年限、病程、左旋多巴等效剂量[左旋多巴等效日剂量=左旋多巴标准片剂量×1+左旋多巴控释片剂量×0.75+左旋多巴总剂量×0.33(同时服用恩他卡朋片)+普拉克索剂量×100+吡贝地尔剂量×1+金刚烷胺剂量×1]。
1.2.2 帕金森病病情评定 采用统一帕金森病评定量表第二、三、五部分,即UPDRS-Ⅱ评分表、UPDRS-Ⅲ评分表、Hoehn-Yahr(H-Y)分期评分表分别评定患者日常生活能力、运动能力及帕金森病严重程度。UPDRS-Ⅱ分数越高,日常生活受影响越大;UPDRS-Ⅲ分数越高,运动功能受损越大;H-Y分期分为1~5 期,其中1~2 期为轻度,2.5~3 期为中度,4~5 期为重度。由专门培训的神经内科医师采用双盲法检查。
1.2.3 相关量表评估 采用匹兹堡睡眠质量指数量表(Pittsburgh sleep quality index,PSQI)评估夜间睡眠质量。PSQI 总分21 分,分数越高,睡眠质量越差,PSQI≥8 分定义为睡眠障碍;采用爱泼沃斯思睡量表(Epworth Sleepiness Scale,ESS)评估白天嗜睡程度。总分>6 为瞌睡,>10 为非常瞌睡,>16 为有危险性的瞌睡;采用蒙特利尔量表(Montreal Cognitive Assessment,MoCA)及简易精神状态检查量表(Mini-Mental State Examination,MMSE)评估认知功能。MoCA 量表总分30 分,若患者受教育年限≤12 年,则总分加一分。分数越高,则认知功能越好,一般认为总分≥26 分为认知功能正常。MMSE 量表总分30 分,测试分数与受教育水平同样密切相关,划分界值:文盲<17 分,小学<20 分,初中及以上<24 分,分数越高,则认知功能越好;采用改良情感淡漠评定量表(Modified Apathy Evaluation Scale,MAES)评估患者的情感淡漠状况,该量表有14 个项目,分别从认知、情感和行为3 个方面测评受试者,>14 分定义为情感淡漠,分值越高说明情感淡漠程度越严重。由专门培训的神经内科医师进行量表评定。
1.2.4 执行功能评定(E-prime 软件编程)Stroop色词测验(Stroop Color-Word Test,SCWT)通过对词语颜色和字意冲突检测患者干扰抑制功能。使用E-prime 辅助测试,A 组为白底黑字的24 个汉字“红、黄、蓝、绿”,每种汉字6 个;B 组为24 个颜色分别为“红、黄、蓝、绿”的圆点,每种颜色6个;C组为24个分别以红色、黄色、蓝色、绿色印刷的汉字“红、黄、蓝、绿”,字体颜色与汉字不相同。要求患者快速地按顺序使用相应键盘按出A 组的汉字名称、B 组的颜色名称、C 组的汉字颜色名称(1234 分别代表红黄蓝绿)。记录A、B、C 3 组反应时及正确数,反应时越长、正确数越少表明抑制干扰能力越弱;连线测验(Trail Making Test ,TMT)包括 a、b两部分,TMT-a用于评估视空间能力和书写运动速度,TMT-b 用于评估处理速度和认知灵活度,使用E-prime 辅助测试。TMT-a 要求患者以最快速度将页面中随机分布的“1~25”的阿拉伯数字按照顺序连线。TMT-b 要求患者按顺序连接页面中随机分布的26 个数字和字母,为减少教育水平带来的差异,使用汉字改良版,即连接1-一-2-二-3-三....13-十三,每次错误将会有提示,记录a、b 组完成时长,时间越长,则执行功能越差。由专门培训的神经内科医师采用双盲法进行检查,由计算机记录数据。
1.3 统计学方法
应用SPSS 26.0 进行统计分析。正态分布的计量资料以(BZ_33_1527_2473_1545_2510±s)描述,组间比较采用两独立样本t检验;非正态分布的计量资料以M(P25,P75),即中位数(四分位数)描述,组间比较采用Mann-WhitneyU检验;计数资料以百分率(%)描述,组间比较采用χ²检验;采用Spearman 行单因素相关性分析。检验水准α=0.05,双侧检验,P<0.05 为差异有统计学意义。
2 结 果
2.1 一般资料及临床评分比较 共纳入92 例PD 患者,其中伴睡眠障碍组(PSQI≥8)64 例,占比69.6%,不伴睡眠障碍组(PSQI<8)28 例,占比30.4%。睡眠障碍组年龄、病程、UPDRS-Ⅱ评分、UPDRS-Ⅲ评分、H-Y 分期均显著大于非睡眠障碍组,差异具有统计学意义(P<0.05),两组在性别、受教育年限、左旋多巴等效剂量上差异无统计学意义(P>0.05)(见表1)。
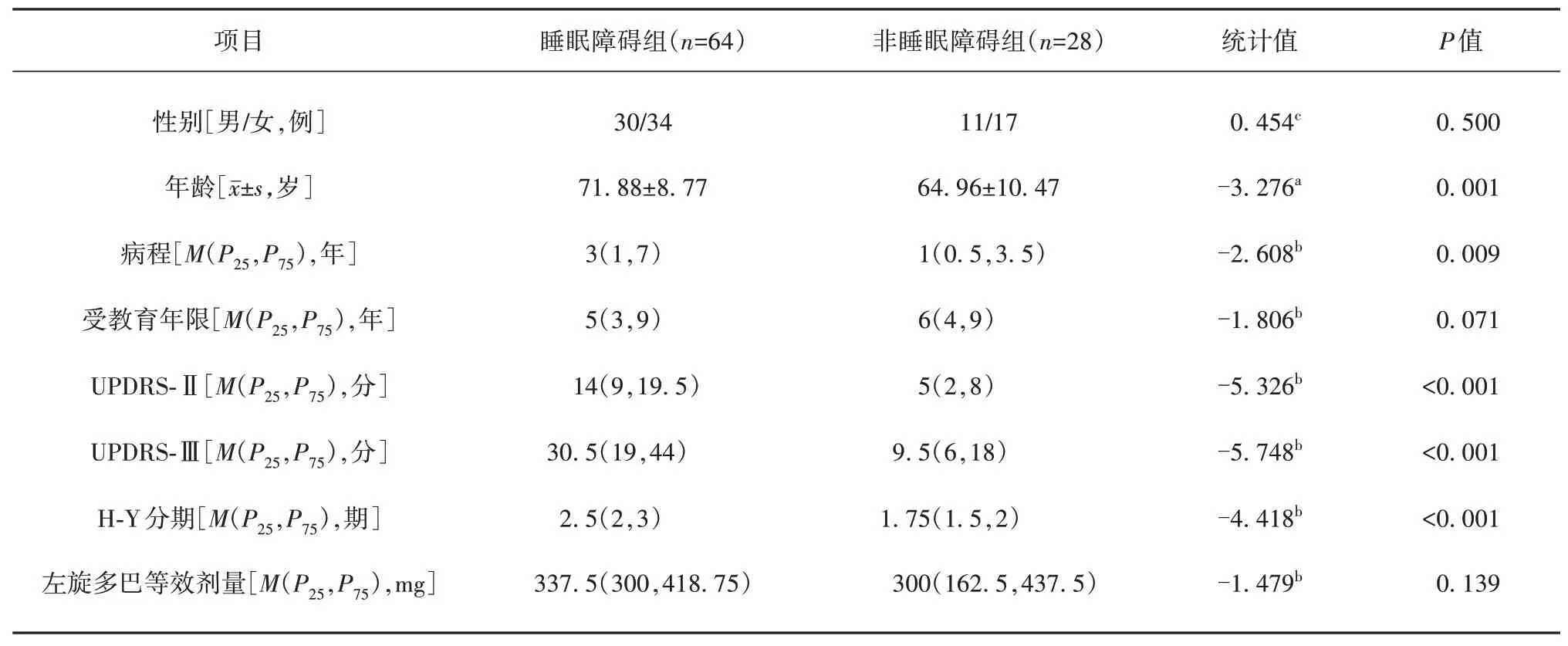
表1 PD患者睡眠障碍组与非睡眠障碍组一般资料及临床评分比较
2.2 认知执行功能比较 本实验中有18 例患者不能配合计算机辅助测试,采用回归估计法填补缺失值,结果提示睡眠障碍组在Stroop 色词测验A、B、C 组反应时、连线试验a 组、b 组用时上均大于非睡眠障碍组,睡眠障碍组MMSE 及MoCA 量表评分均显著低于非睡眠障碍组,组间差异存在统计学意义(P<0.05),两组在Stroop 色词测验A、B、C 组正确数上差异无统计学意义(P>0.05)(见表2)。

表2 PD患者睡眠障碍组与非睡眠障碍组认知执行功能比较
2.3 情感淡漠及日间嗜睡情况比较 睡眠障碍组MAES、ESS 评分均大于非睡眠障碍组,组间差异存在统计学意义(P<0.05)(见表3)。
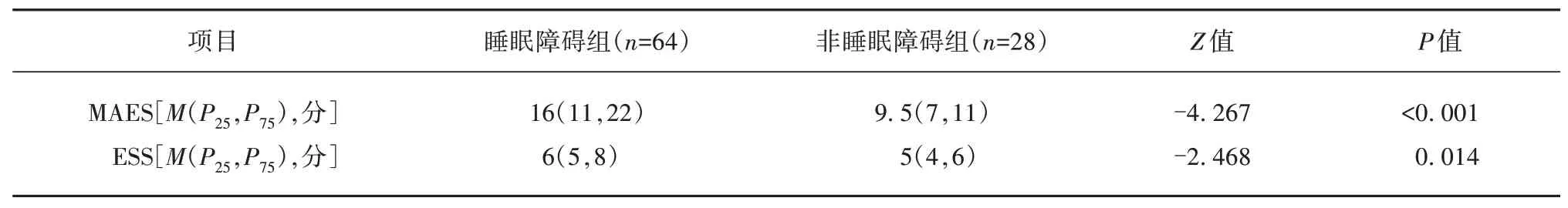
表3 PD患者睡眠障碍组与非睡眠障碍组情感淡漠及嗜睡情况比较
2.4 PD 患者睡眠障碍的相关性分析 运用Spearman 分析PD 患者睡眠障碍(PSQI≥8 分)与各因素的相关性分析,结果显示PD 患者睡眠障碍与年龄、病程、UPDRS-Ⅱ、UPDRS-Ⅲ、H-Y 分期、SCWT A、B、C 组反应时、TMT a、b 组用时、MAES 评分及ESS 评分呈正相关,与MMSE、MoCA 评分呈负相关(P<0.05)(见表4)。

表4 PD患者睡眠障碍的相关性分析
3 讨 论
睡眠障碍是PD 患者常见的非运动症状,因为其较高的患病率以及对PD 患者生活质量的严重影响,近年来已经受到国内外学者越来越多的关注[1,2],有文献报道,PD 患者中睡眠障碍的发生率可高达80%[3,4],而本研究中PD患者睡眠障碍发生率也高达69.6%。睡眠障碍包括失眠症、阻塞性呼吸睡眠暂停综合征、日间过度嗜睡、昼夜节律紊乱、快速动眼时期睡眠障碍、不宁腿综合征等[5,6],其中PD 患者睡眠障碍中最常见的类型是失眠,表现为睡眠启动困难及维持困难[7,8]。众所周知,帕金森病的特征是广泛的皮质下结构变性和神经元内路易小体中α 突触核蛋白的异常积累,尤其是黑质致密部,导致黑质-纹状体通路出现异常,多巴胺含量显著降低[9,10]。有研究提示,随着PD病情进展至第2期,病变累及巨细胞网状核、尾状中缝核及脑桥蓝斑[11],使脑桥蓝斑去甲肾上腺素能神经元、脑桥胆碱能神经元和中缝背核5-羟色胺能神经元出现变性及缺失,导致觉醒与睡眠以及快速眼动和非快速眼动睡眠期之间的转化受到破坏,最终出现入睡困难、碎片化睡眠、日间过度嗜睡及异态睡眠等睡眠障碍表现,严重影响患者生活质量[12,13]。
有研究提示,病程与帕金森病情是PD 睡眠障碍的相关因素[14],PD 患者疾病持续时间的增加往往伴随着病情进展,需要使用更高剂量的多巴胺激动剂控制运动症状,而更高剂量的多巴胺激动剂可能导致患者出现日间过度嗜睡及夜间幻觉,进一步出现更严重的睡眠障碍[15~17]。本研究结果提示睡眠障碍组病程大于非睡眠障碍组,同时睡眠障碍组较非睡眠障碍组日常生活能力明显下降、运动症状更严重,生活质量受到严重影响,与国内外研究相符。而年龄是否为PD 睡眠障碍的危险因素目前尚无定论,Mamikonyan 等的研究提示年龄与PD 睡眠障碍存在相关性,但其中机制并不明确[18]。另外,多项国内外研究提示年龄与PD 睡眠障碍不相关[19,20],本研究中年龄与PD 患者睡眠障碍存在相关性。睡眠是一种昼夜节律行为[21,22],作为昼夜节律系统中心起搏器的视交叉上核以及下丘脑分泌素神经元都能调节节律[23,24],Hunt 的研究提示下丘脑分泌素的表达水平随着人类年龄的增长而下降[25],Kudo 等通过转基因PD 小鼠模型研究发现,随着年龄增长,小鼠的视交叉上核神经元放电受到抑制[26,27],故年龄可能通过以上方面影响PD患者的睡眠障碍情况。
执行功能和认知功能都是人类思维的复杂能力,它们一起协调控制人的行为和思维。执行功能指的是一系列自我调控的过程,包括注意、计划、抑制、工作记忆、切换等[28],在某种程度上,可以将执行功能看作更高级的认知功能。多项临床横断面研究发现,PD患者睡眠障碍与认知障碍存在相关性[29-31]。Latreille 等通过纵向研究发现,PD 患者的胆碱能神经递质减少、乙酰胆碱酯酶活性显著降低、皮质下结构(如尾状核、丘脑和壳核)以及后皮层区域(即颞叶和顶叶)异常,这些机制可能会显著扰乱皮质-丘脑反馈回路,从而改变睡眠纺锤体的产生机制,睡眠纺锤体密度和振幅与注意力、视空间能力和执行测试的表现呈正相关。而认知障碍患者存在密度及振幅更小的睡眠纺锤波[32~34],故说明睡眠障碍可能是认知执行功能障碍的危险因素。而Katharine、Landry等的研究显示,阻塞性睡眠呼吸暂停可导致PD 患者出现夜间低氧血症以及睡眠结构改变,夜间各阶段睡眠时间比例也发生改变[35],加剧睡眠碎片化,长期慢性睡眠剥夺引起认知力下降[36,37]。本研究应用STROOP 色词试验及连线试验评价执行功能,PD 睡眠障碍患者在两个测验中的反应时均长于非睡眠障碍患者,提示PD 睡眠障碍患者在执行各项任务时,注意力更难以集中,执行功能更差。且睡眠障碍组MMSE、MoCA 评分均显著低于非睡眠障碍组,提示PD患者睡眠障碍更容易出现认知及执行功能障碍。
Marin 等提出情感淡漠是与目标指向性行为减少有关的认知功能、情感反应及行为能力的损害,情感淡漠可以被视为一个独立的精神综合征,患者通常表现为缺乏情感参与和感觉,对刺激的反应减弱,呈现空虚麻木状态,但不会出现消极思维等抑郁症表现[38,39]。PD 患者出现淡漠的机制较复杂,在神经递质上与多巴胺、去甲肾上腺素、乙酰胆碱、5-羟色胺的变性缺损存在关联,在解剖上与参与大脑动机及奖励系统的皮质下结构、后皮质区域的异常灌注有关[40]。目前国内外单独探究PD 患者睡眠障碍与情感淡漠相关性的研究尚少且存在争议。Barber 通过临床研究发现,伴有快速眼动睡眠障碍(rapid eye movement sleep behaviour disorder,RBD)的患者更容易出现情感淡漠,其中机制可能与RBD 患者出现显著的多巴胺能神经元退化有关[41]。一项影像学研究也提出伴有淡漠的PD 患者比不伴淡漠的PD 患者多巴胺能神经元缺损情况更严重[42]。PD 睡眠障碍患者往往存在更严重的多巴胺能神经元缺损,故更容易出现情感淡漠。且PD 伴情感淡漠与腹侧纹状体和背侧前扣带皮质,即纹状体-额叶的功能障碍有关[41],提示PD睡眠障碍与情感淡漠存在着相似的解剖通路。本研究发现伴睡眠障碍的PD 患者改良淡漠量表评分显著大于不伴睡眠障碍组,且PD 睡眠障碍与改良淡漠量表评分呈正相关,故本研究提示PD患者睡眠障碍与情感淡漠存在相关性。
综上所述,PD患者的睡眠障碍发生率高,伴有睡眠障碍的PD患者更易出现执行功能受损为主的认知功能损害和情感淡漠。临床上对于合并睡眠障碍的患者应注意筛查执行功能,评估情感淡漠情况,做到早期诊治、早期预防,尽量提高患者及护理人员的生活质量。本研究不足之处:仅进行单中心的研究,样本量较小,且大多数患者为住院患者,症状相对较重,故样本量的选择上存在一定局限性;本研究为横贯性研究,没有纵向研究。因此需要同时加大住院部及门诊部患者样本量,综合多中心数据,并长期随访。
伦理学声明:本研究方案经由西南医科大学附属医院伦理委员会审批(批号:KY2023051),患者均签署知情同意书。
利益冲突声明:本文不存在任何利益冲突。
作者贡献声明:董若筠负责设计论文框架、起草论文、实验操作、研究过程的实施、数据收集,统计学分析、绘制图表、论文修改;谭华负责拟定写作思路、指导撰写文章并最后定稿。
