超声心动图联合N末端B型脑钠肽前体对COPD不同程度肺动脉高压患者右心功能的评估价值
2023-10-30李国英宋春旺李岚翟晓君
李国英 宋春旺 李岚 翟晓君
慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)为临床上发病率较高的一类慢性呼吸道疾病。肺动脉高压(pulmonary hypertension,PH)是慢性阻塞性肺疾病的重要并发症,为肺心病发生的关键病理环节,是COPD患者右心衰竭的最主要原因,而右心衰竭是COPD患者预后不良、死亡的主要因素。故准确检测、了解COPD患者肺血管压力和右心功能成为临床研究重点,有利于及时了解患者病情进展,制订合理的治疗方案,缓解病情。研究表明,心脏磁共振(CMRI)、CT在评估COPD患者肺动脉压和右心功能中均有较高价值,但检查费用高,右心导管检测是诊断PH的金标准,但因其为有创操作,有一定的风险,且价格昂贵,患者接受度低[1]。经胸超声心动图具有无创、简便快捷、费用较低等优点,在右心功能评价方面与CMRI相关性良好[1],是临床实践评估右心功能的首选工具[2]。N末端B型脑钠肽前体(NT-proBNP)与右心功能不全密切相关。因此,本研究以心脏超声心动图联合NT-proBNP评估COPD不同程度PH患者右心功能,报道如下。
1 资料与方法
1.1 一般资料 选取2021年5月至2022年2月我院呼吸科收治的单纯 COPD患者(单纯COPD组)和COPD合并PH患者(PH组),每组65例。另选取同期体检健康者65例作为对照组。纳入标准:身体健康,无高血压、糖尿病、心脏病、精神类疾病、恶性肿瘤、脑血管疾病等,能积极配合相关检查。3组性别比、年龄、吸烟史及BMI比较差异无统计学意义(P>0.05)。见表1。
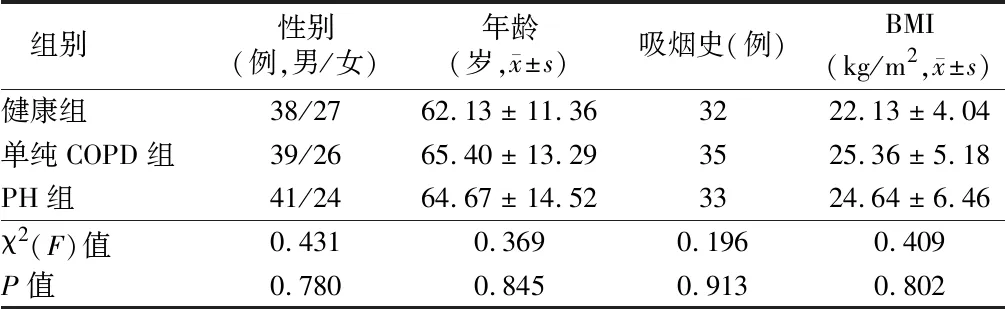
表1 3组一般资料比较 n=65
1.2 纳入与排除标准 (1)纳入标准:均符合2021年修订版COPD的诊断标准[3];肺动脉收缩压(PASP)≥30 mm Hg[4];年龄≥18周岁;患者病历资料完整,且知情同意,并自愿签署同意书。(2)排除标准:原发性PH,合并其他可引起PH的疾病;合并原发性心脏疾病、气流阻塞的其他疾病或需无创正压机械通气治疗者;既往有胸部手术者等;合并其他肺部病变影响肺功能者,如肺炎、肺肿瘤、肺栓塞、支气管扩张、肺结核等;合并其他恶性肿瘤者;高血压者(收缩压≥140 mm Hg和或舒张压≥90 mm Hg);存在认知功能障碍、精神性疾病者;处于哺乳期、妊娠期女性。
1.3 方法
1.3.1 一般资料收集:收集所有患者入组后的一般资料、相关危险因素,包括姓名、性别、年龄、吸烟史、BMI。
1.3.2 血浆NT-proBNP测定:采集所有研究对象肘静脉血5 ml,采用广州万孚生物技术股份有限公司的LVONDFOFS-112电化学免疫分析仪及配套的试剂盒测定NT-proBNP水平。
1.3.3 超声心动图:检查使用开立S9彩色多普勒超声诊断仪(深圳开立科技股份有限公司生产)对所有研究对象经胸行超声检查,测量右心房内径(RAD)、右心室舒张末期内径(RVED)、右心室前壁厚度(RVAWT)、右心室Tei指数、肺动脉主干内径 (MPAD)、PASP。PASP用三尖瓣反流法测定,按伯努利方程及右心房室压力阶差估算得到(PASP=4×Vmax2+RAP,Vmax为三尖瓣反流的最大速度,RAP为右心房压)。PASP<30 mm Hg为正常,30 mm Hg≤PASP<50 mm Hg为轻度升高,50 mm Hg≤PASP<70 mm Hg为中度升高,PASP≥70 mm Hg为重度升高。通过测量3个心动周期数据取平均值。
1.3.4 肺功能:采用德国耶格肺功能检测仪检测,包括用力肺活量(FVC)、第1秒用力呼气容积占预计值百分比(FEV1%pre),FEV1/FVC。每项结果均检测3次,结果取平均值。

2 结果
2.1 3组心脏超声心动图检测结果比较 3组间MPAD、RVAWT、RVED、PASP、RAD、 RVEF、Tei指数比较差异均有统计学意义(P<0.05),与健康组比较,单纯COPD组和PH组MPAD、RVAWT、RVED、PASP、RAD、Tei指数均升高,RVEF降低,且PH组MPAD、RVAWT、RVED、PASP、RAD、Tei指数高于单纯COPD组,RVEF低于单纯COPD组,差异有统计学意义(P<0.05)。见表2。

表2 3组心脏超声心动图检测结果比较 n=65,
2.2 3组血浆NT-proBNP水平比较 健康组、单纯COPD组及PH组血浆NT-proBNP水平依次升高,差异有统计学意义(P<0.05)。见表3。

表3 3组血浆NT-proBNP水平比较 n=65,pg/ml,
2.3 3组肺功能比较 健康组、单纯COPD组及PH组FEV1%pre、FEV1/FVC依次降低,差异有统计学意义(P<0.05)。见表4。

表4 3组FEV1%pre、FEV1/FVC水平比较 n=65,pg/ml,
2.4 不同程度肺动脉高压患者肺功能和心功能比较 轻度组、中度组、重度组FEV1%pre、FEV1/FVC、FEV1/FVC依次降低,Tei、NT-proBNP依次升高,比较差异有统计学意义(P<0.05)。见表5。

表5 不同程度肺动脉高压患者肺功能和心功能比较
2.5 相关性分析 分析结果显示,NT-proBNP与MPAD、RVAWT、RVED、PH严重程度、RAD、Tei指数呈正相关,与RVEF、FEV1%、FEV1/FVC呈负相关,PH严重程度与MPAD、RVAWT、RVED、RAD、Tei指数呈正相关,与RVEF、FEV1%、FEV1/FVC呈负相关,差异有统计学意义(P<0.05)。见表6。
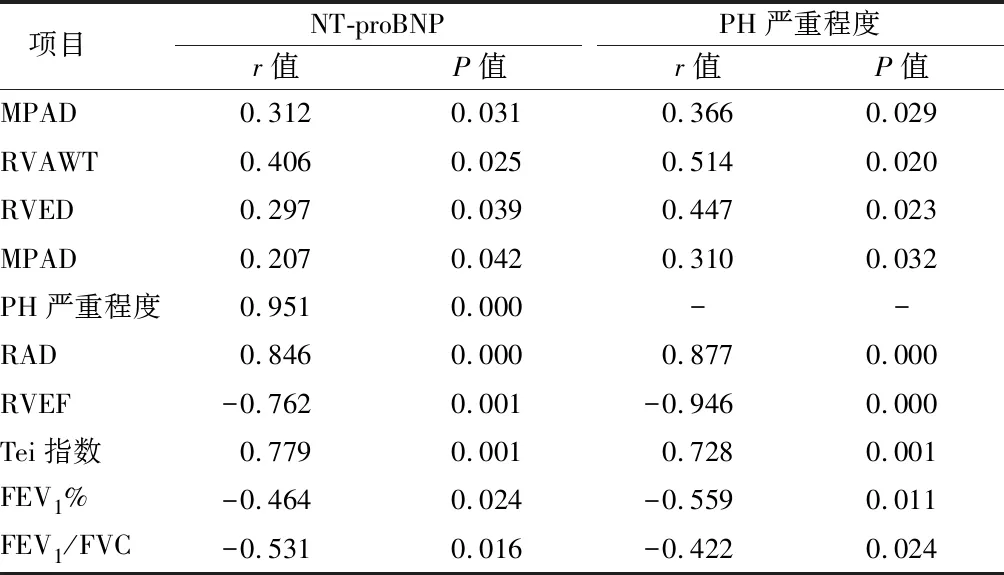
表6 相关性分析
3 讨论
COPD并发PH的机制复杂,考虑与患者长期慢性缺氧、氧化应激及炎性反应引起的肺血管阻力增加、肺血管结构重构和血管内皮功能障碍有关[5]。超声心动图是临床常用的检查手段,目前超声心动图肺动脉压主要是根据肺动脉瓣与三尖瓣反流频率,用简化伯努利方程计算。研究显示,超声心动图测得的肺动脉压力与右心导管造影测量结果并不一致,但二者具有良好相关性,可作为PH的筛查指标[6]。以往文献报道,超声心动图诊断PH的临界值为≥36 mm Hg[7,8]。但有研究证实,COPD患者即使未合并肺动脉高压,也存在右心结构和功能异常,只是这些异常比较轻微[9,10]。同时超声心动图的检测受操作者的主观偏差及肺过度充气对观察视野的影响,测得的PASP存在一定的偏差。因此为了降低漏诊率,早发现、早预防,本研究参照超声对PH评估的《欧洲呼吸学会和欧洲心脏病学会肺动脉高压指南》并结合我国《肺动脉高压筛查诊断与治疗专家共识》[11,12],确定PASP≥30 mm Hg作为COPD合并PH的标准,并根根据PASP的升高程度进行分组[13]。
COPD患者肺动脉阻力及压力升高,肺动脉后负荷增高,血管扩张,同时右心室长期承受过度的后负荷,其形态和功能也发生显著改变。早期为了维持正常的心输出量并对抗肺血管阻力,右心肌组织代偿性肥厚、心室扩张,舒张功能降低,收缩功能增强,随着COPD的进展,肺动脉压持续升高,血管阻力进行性变大,致使患者肺动脉主干扩张而直径增大,右心室的前负荷也会增大,进而造成右心房和右心室的内径增宽,右心室进行性增大,室壁增厚,在右心室组织与结构在不断改变的过程中,会造成右心功能不全,心肌收缩力下降,心输出量减少,且随着病情的进展,右心功能不全严重程度随之上升,最终导致右心衰竭。右心室的顺应性损害程度与右心室对PH造成压力负荷大小呈正比。PH往往在右心室的基底部或中间段发生重构。右心房对保持右心室充盈具有重要意义。PH患者因肺动脉压增大导致右心房扩大,使右心室顺应性受损,继而造成右心室重构[14]。RAD、RVAWT、MPAD能够反映右心结构变化,RVED、RVEF及右室Tei指数是右心功能的重要指标。RVED增大可引起右心室收缩功能障碍,收缩末期右心室内残余血量增多。RVEF能较为准确地反映右心室负荷情况,且与PASP呈负相关,与血流动力学指标相关性更好,为评估右心功能的有效指标之一。Tei又称为心肌做功指数,是心室等容收缩时间(ICT)和等容舒张时间(IRT)的和除以射血时间(ET)的比值,计算简单,易于测量,重复性好,能更加完整、客观、准确地评价心室收缩和舒张功能,且不受年龄、心率、心室形状和压力等因素的影响[15]。报道证实,右心室Tei指数可较敏感、准确地评估COPD患者右心室整体舒张及收缩功能受损情况,为临床可操作性强的评估右心功能的检测手段[16,17]。本研究结果显示,与正常对照组比较,无论是合并PH,还是未合并PH,二者的MPAD、RVAWT、RVED、MPAD、RAD、Tei均增大,RVEF降低,与正常组比较差异显著(P<0.05),且随着肺动脉压的升高,FEV1%pre、FEV1/FVC、RVEF逐渐降低,Tei指数逐渐升高,轻、中、重度3组差异显著(P<0.05)。进一步的相关性分析显示,与PH的严重程度、MPAD、RVAWT、RVED、MPAD、RAD、Tei呈正相关,与RVEF、FEV1%pre、FEV1/FVC呈负相关。证实随着COPD患者肺功能的恶化,肺通气功能越差,肺动脉压逐渐升高,右心结构受损加重,进而心功能逐渐下降,肺功能、肺动脉压与右心功能之间具有相关性。与国内相关报道结果相符[18]。但超声心动图对声窗要求和操作人员的技术和经验要求高,还需要专用的软件和硬件,因此检测结果可能存在偏移。
BNP是由于心脏泵血功能下降,心脏压力或容量负荷增加导致心室壁张力增加时,由心室分泌的多肽类激素,具有利钠、利尿和血管扩张的作用。NT-proBNP 是BNP前体,与BNP比较,其半衰期长,生物学稳定性好,敏感性更高,检测方便,便于开展,是COPD 患者死亡和预后差的预测因子,也是评估COPD合并PH预后和右心功能不全的重要生物学标记。朱敏锋等[19,20]研究证实,COPD患者的NT-proBNP水平与肺动脉压力严重程度呈正相关,对预测COPD患者PH的发生和危险分级具有较高的诊断价值。吴海荣等[21]研究显示,NT-proBNP还能预测高海拔地区慢性肺源性心脏病患者肺动脉压力的变化及右心结构改变,判断疾病的严重程度。本研究证实,与正常健康人比较,单纯COPD患者及合并PH的COPD患者NT-proBNP水平均升高(P<0.05),且随着肺动脉压的升高,NT-pro BNP水平进一步升高(P<0.05)。进一步相关性分析显示,NT-proBNP与肺动脉压升高严重程度相关,与心脏超声心动图指标及肺功能指标MPAD、RVAWT、RVED、MPAD、RAD、Tei呈正相关,与RVEF、FEV1%pre、FEV1/FVC呈负相关。证实COPD早期即存在心功能受损,NT-proBNP可以初步预测COPD患者的心功能。同时,随着PH的加重,合并PH的COPD患者血浆NT-proBNP水平会逐渐升高,且与超声心动图检测结果具有相关性,提示NT-proBNP可作为评估COPD患者心功能和PH程度的指标。
综上,超声心动图联合NT-proBNP测定是判断COPD合并PH患者心脏功能及肺动脉压的有效手段,对患者的早期诊断、早期治疗及预后方面具有非常重要的意义。
