超早产儿脐静脉置管体温管理中项目管理模式的作用
2023-10-19丁阿芬郭兰兰徐乃滨
丁阿芬 郭兰兰 徐乃滨
早期世界卫生组织认为胎龄<28 周的则为超早产儿,可随着母胎、围产以及医学的进步,超早产儿的救治率明显提高,最低胎龄也随之不断被刷新[1-2]。超早产儿由于胎龄不足、各系统和器官发育不成熟、出生质量极低等因素,救治难度普遍较大,以致死亡率与致残率居高不下[3]。伴随着社会经济快速发展,现我国关于围产医学、产科儿科协作、新生儿转运技术以及新生儿重症监护技术等方面均取得了重大突破,超早产儿的救治质量也明显提高[4]。脐静脉置管术是重症监护室救治超早产儿推出的一项重要技术。但超早产儿因其体表面积大、皮下脂肪少,特别是在出生前几个小时皮肤处于潮湿状态,角质层未发育成熟,极易导致低体温现象发生,从而引起患儿缺氧、低血糖,甚至脑室内出血等并发症[5]。因此加强对此类患儿的体温管理是提高其生存率的关键所在[6]。2021 年由香港大学深圳医院主办的“2021 年第四届新生儿医学研讨峰会”中,有专家提出在超早产儿早期复苏和过渡中,及早对超早产儿状态进行评估并采取相应治疗手段对于超早产儿后期生长发育具有积极意义,其中加强体温管理以及重视家庭参与护理干预至关重要[7]。基于此背景,本研究旨在为超早产儿救治工作提供更加科学合理的方案,现报道如下。
1 资料与方法
1.1 一般资料
收集2020 年2 月—2022 年2 月厦门市妇幼保健院收治的78 例超早产儿患儿,按照护理方式不同分为两组。对照组男25 例,女14 例;胎龄25 ~27 周,平均(26.02±0.48)周;早产原因:胎盘前置11 例、宫内感染16 例、胎盘早剥8 例、习惯性早产4 例。观察组男23 例,女16 例;胎龄25 ~27 周,平均(26.39±0.33)岁;早产原因:胎盘前置10 例、宫内感染17 例、胎盘早剥9 例、习惯性早产3例。两组患儿基础资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院医学伦理委员会批准。
纳入标准:(1)均胎龄<28 周。(2)均需给予脐静脉置管。(3)脐带和周围组织均未发现任何异常。(4)患儿父母均知晓本研究目的并签署知情同意书。
排除标准:(1)脐静脉置管前体温<36.5℃。(2)合并坏死性结肠炎。(3)置管过程中病情发生变化。(4)病历资料不完整。
1.2 方法
对照组:在患儿入院后给予其常规护理,置管后密切关注患儿生命体征变化,每日采用碘伏进行脐消毒,定时更换无菌敷料并每日消毒三通接头,遵医嘱积极应用肝素钠冲管以确保导管通畅,同时积极治疗原发病。
观察组:(1)成立小组:组成由护士长、主治医师、主管护师以及护士在内的管理小组,且成员均需拥有3 年以上的重症监护室工作经验,并由护士长担任小组组长,根据成员不同的能力和特长为其制订角色分工和职责。同时参考甘特图规划该计划的实施时间、由谁负责、由谁记录等一系列问题。并由护士长组织成员进行强化培训,内容包括:脐静脉置管的新理论、体温管理的干预方法、危险因素的预测与应对等。小组成员负责拍摄脐静脉置管和辐射台正确使用的教学视频,根据视频制订具体操作说明书,并每月固定召开分析讨论会议,针对典型患儿的病历资料展开讨论,制订超早产儿脐静脉置管中防控低体温现象的项目管理预备方案。(2)分析原因:小组成员通过浏览相关文献,借助知网、万方等医学权威平台以脐静脉置管、超早产儿、低体温、体温管理等关键词进行针对性搜索,同时借助国际最新指南,讨论分析导致超早产儿出现低体温的影响因素。(3)找到原因:通过搜索与讨论结果,结合医院临床实际情况,归纳总结各个方面的风险因素:①环境方面:病房内温度与湿度未及时进行调整;在脐静脉置管前未及时将辐射台提前预热;脐静脉置管时辐射台离空调出风口太近;未定时维护检修辐射台。②措施方面:脐静脉置管技术生疏;未明确标准的脐静脉置管流程;未重视患儿的保暖措施。③医护方面:对体温调控的理论知识匮乏;忽视配台助手的重要性;未意识到低体温的严重性。(4)开展培训:针对以上存在的问题,护士长就早产儿散热机制、脐血管解剖特点、体温调控特点等方面进行重点理论培训,并就脐静脉置管方法、正确使用辐射台、耳温测量方法等方面进行重点技能培训。培训完成后开展考核,对不及格人员进行重点特训。(5)制订标准:制订严格的脐静脉置管资质准入标准,内容包括:①中级职称及以上。②具有脐静脉置管资质。③拥有3 年以上重症监护室经验。④通过考核。(6)优化流程:优化脐静脉置管流程,内容包括:①简化铺台,将置管包多片式无菌小单换成双片式无菌大单,并在其中央预剪大小适中的圆孔。②对传统的“缝合式搭桥”固定方法进行适当改造,省去其烦琐的步骤,制订“甜甜圈+三明治”免缝式固定法。③在患儿还未移至辐射台时,需及时将所需用物、长度测量等工作准备妥当,最大程度缩短患儿暴露和等待时长。(7)规范保暖:内容包括:①在置管前30 min 将辐射台和消毒液进行预热加温,减少其热传导。②置管过程中将辐射台设置为手控调温模式,设置为60%的输出热量,并在床面放置好婴儿暖垫,为患儿戴好保暖帽。③安排固定人员每日对辐射台进行消毒与检修,同时记录在登记本上,及时上报给医工科。(8)项目收尾:截至2022 年2 月,由管理小组对整个项目管理进行全面调研,并将体温数据归类汇总,利用统计学分析,修订脐静脉置管全套流程、准入标准、体温管理措施以及辐射台使用方法,并将其汇编成册。
1.3 观察指标
1.3.1 脐静脉置管情况
统计两组患者脐静脉置管的总时长和一次性置管成功率,并进行对比。
1.3.2 低体温情况
使用德国博朗公司生产的红外线耳温枪测量两组患儿置管后的低体温,其中36 ~36.4℃为轻度低体温;32 ~35.9℃为中度低体温;<32℃为重度低体温。总发生率=(轻度低体温+中度低体温+重度低体温)例数/总例数×100%。
1.3.3 生命体征指标
对比两组患儿脐静脉置管过程中心率、收缩压、舒张压以及呼吸的情况。
1.3.4 置管并发症
统计两组患儿置管期间脐部渗血、导管脱出、导管感染以及导管堵塞的发生率。
1.3.5 家属满意度
参考《中文版护理服务质量评价量表》[8],对比两组患儿家属的满意度,具体内容包括:可靠性、移情性、有形性、反应性及保证性,每项分值为5 分,采用Likert 5 级计分法,各项所得分数与满意度呈正比关系。
1.4 统计学方法
采用SPSS 22.0 统计学软件对数据进行分析。计量资料以(±s)表示,采用t检验;计数资料以n(%)表示,采用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组患儿脐静脉置管情况比较
观察组患儿脐静脉置管总时长短于对照组,且一次性置管成功率高于对照组(P<0.05)。见表1。

表1 观察组与对照组患儿脐静脉置管情况比较
2.2 两组患儿低体温情况比较
观察组患儿低体温总发生率低于对照组(P<0.05)。见表2。

表2 观察组与对照组患儿低体温情况比较[例(%)]
2.3 两组患儿生命体征指标比较
观察组患儿心率、收缩压、舒张压以及呼吸情况优于对照组(P<0.05)。见表3。
表3 观察组与对照组患儿生命体征指标比较(±s)
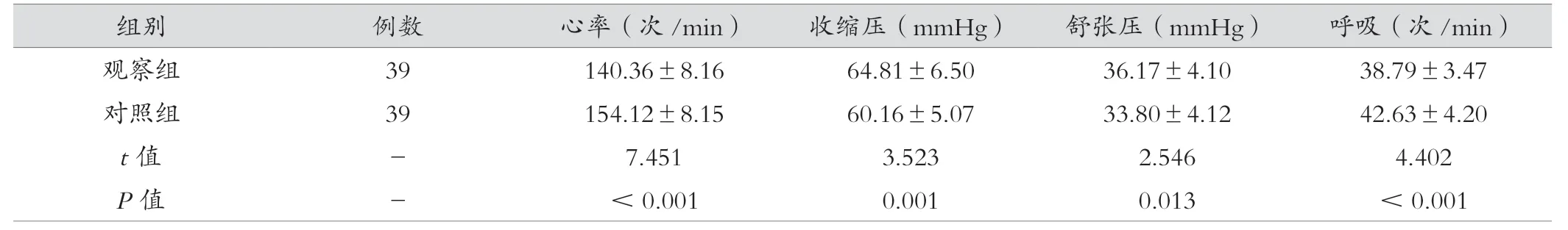
表3 观察组与对照组患儿生命体征指标比较(±s)
组别 例数 心率(次/min) 收缩压(mmHg) 舒张压(mmHg) 呼吸(次/min)观察组 39 140.36±8.16 64.81±6.50 36.17±4.10 38.79±3.47对照组 39 154.12±8.15 60.16±5.07 33.80±4.12 42.63±4.20 t 值 - 7.451 3.523 2.546 4.402 P 值 - <0.001 0.001 0.013 <0.001
2.4 两组患儿置管并发症比较
置管期间观察组患儿脐部渗血、导管脱出以及导管堵塞总发生率低于对照组(P<0.05)。见表4。

表4 观察组与对照组患儿置管并发症比较[例(%)]
2.5 两组家属满意度比较
观察组患儿家属的满意度高于对照组(P<0.05)。见表5。
表5 观察组与对照组家属满意度比较(分,±s)
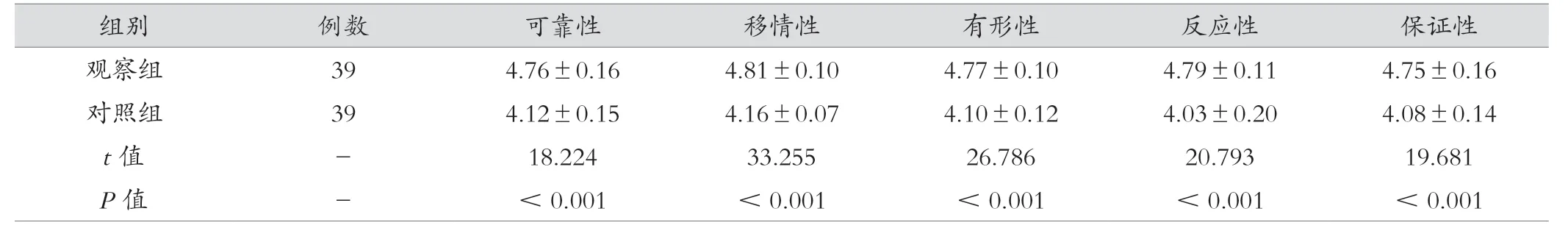
表5 观察组与对照组家属满意度比较(分,±s)
组别 例数 可靠性 移情性 有形性 反应性 保证性观察组 39 4.76±0.16 4.81±0.10 4.77±0.10 4.79±0.11 4.75±0.16对照组 39 4.12±0.15 4.16±0.07 4.10±0.12 4.03±0.20 4.08±0.14 t 值 - 18.224 33.255 26.786 20.793 19.681 P 值 - <0.001 <0.001 <0.001 <0.001 <0.001
3 讨论
脐静脉置管的原理为充分利用超早产儿出生早期脐静脉尚未关闭、脐带未干以及脐部血管清晰可见等明显优势,以脐静脉为通道,将导管置于超早产儿的下腔静脉中,本质上脐静脉置管归属于中心静脉置管术。该技术对于救治超早产儿应用效果而言表现良好,但仍存在低体温等危急现象[9]。而临床常规的超早产儿护理,针对性相对不足,未能重视低体温的发生因素,缺乏应对措施,因此效果并不理想[10]。
而本研究针对超早产儿的体温管理应用了项目管理法,结果显示,观察组患儿脐静脉置管总时长短于对照组,低体温占比低于对照组,且一次性置管成功率高于对照组(P<0.05)。这是因为项目管理法不仅重视置管操作人员的专业技术,要求其必须熟练掌握关于脐部血管的解剖知识以及在置管过程中出现意外的应急处理能力,还对脐静脉置管的资质准入标准进行更为严格的改进,对管理小组成员实施具有计划性、组织性、目标性的理论与技能培训和考核。其次管理小组还深度剖析环境、措施、医护等方面所存在的问题并以此为基础进行整改,同时还发现优化置管流程能有效缩短患儿的脐静脉置管总时长,在一定程度上可以减少患儿低体温现象的发生[11]。于是管理小组便将置管流程进行整改,将其划分为简单的条块进行有序管理,如简化铺台步骤、改进固定方法、调整置管顺序等,使整个脐静脉置管流程更具标准化、简单化以及流畅化,有助于护理人员在操作过程中有条不紊进行,确保置管能顺利完成,以此缩短超早产儿在辐射台的被动暴露时间,降低脐静脉置管过程中低体温现象的发生率;同时还有效降低患儿脐部渗血、导管脱出以及导管堵塞的发生率。
另外,观察组患儿心率、收缩压、舒张压以及呼吸情况优于对照组(P<0.05)。究其原因,是因为常规的护理模式中医护人员只注重脐静脉置管过程中操作是否达到无菌标准,尖端是否在正确位置等方面,却忽视了最重要的体温调控[12]。其次医护人员在系统体温管理这方面存在认知缺乏和健全的整体调控方案,导致置管过程中只在某单一方面和某单一环节进行干预[13]。而本研究应用的项目管理,号召医护全体共同参与到超早产儿的体温管理中,并以“预防低体温发生”为最终目标,群策群力,集体强化学习关于体温调节的特点、低体温的风险以及项目管理方法等专项知识,共同探讨分析,最终制订出针对性强且规范化、健全化的体温管理具体方案,由管理小组经过培训和案例分析,从思想上提高置管人员对超早产儿低体温现象的高度重视,加上系统全面的体温调控知识及具体方法,以此确保置管成员将低体温管控方法更充分地落实到位,做到真正意义上的理论与实践相结合,从而降低超早产儿低体温现象的发生,稳定其生命体征[14-16]。此外,本研究还采访了患儿家属,了解其对本次脐静脉置管效果的满意程度,经对比,观察组患儿家属的满意度高于对照组(P<0.05)。这也证实了应用项目管理模式已得到了更多人的一致认可,且效果良好,可行性强。
综上所述,在超早产儿脐静脉置管体温管理中应用项目管理模式的作用效果确切,能有效管控低体温现象的发生,且安全性尚可。但本研究也因患者地域存在局限性、样本量少等因素,结论可能存在地区差异性,在接下来的研究中需进一步规避不足。
