胺碘酮联合厄贝沙坦对高血压合并房颤患者心率变异性及血清N末端B型钠尿肽前体、基质金属蛋白酶-2、白细胞介素-6水平的影响
2023-10-13干佳琦胡梦婷
干佳琦,胡梦婷,刘 梅
(复旦大学附属闵行医院全科医学科,上海 201199)
阵发性房颤(Paroxysmal atrial fibrillation,PAF)属于临床常见心律失常之一,高血压为心房颤动常见基础疾病,由于患者长期血压异常波动,左室血流充盈不足和容量负荷增加,引起左房扩大重构[1]。而左房的病理变化必然引起心房心电活动异常,心房内传导延缓、除极异质性增加和心房肌细胞不应期缩短,使心房电活动异质性及不均一性增加,导致心房电重构,最终引发房颤[2]。血清N末端B型钠尿肽前体(N-terminal B-type natriuretic peptide precursor,NT-proBNP)、基质金属蛋白酶-2(Matrix metalloproteinase-2,MMP-2)、白细胞介素-6(Intedeukin-6,IL-6)的表达增高亦与房颤的发生发展及左房重构密切相关[3]。胺碘酮是碘化苯并呋喃衍生物,属多通道阻断剂,具备Ⅰ-Ⅳ类抗心律失常药物的所有电生理作用,小剂量服用有较高的安全性[4]。厄贝沙坦是一种强效的非肽类ARB类降压药,通过抑制交感神经兴奋和周围血管收缩,达到降低血压目的,近年来在房颤等心律失常疾病的治疗中应用广泛[5-6]。考虑将二者联合用于治疗高血压合并房颤或可带来较好效果,为此,本研究观察经胺碘酮联合厄贝沙坦治疗后高血压合并PAF患者心率变异性及血清NT-proBNP、MMP-2、IL-6水平。
1 资料与方法
1.1 一般资料 选择2020年7月至2021年2月本院就诊的118例高血压合并PAF患者为研究对象。病例纳入标准:①符合高血压诊断标准[7];②心房颤动持续时间<7 d,可在48 h内自行终止;③患者心功能分级I-II级;④118例患者和其家属同意参加试验并签署知情同意书。排除标准:①先天性心脏病、心力衰竭、心脏瓣膜心肌病等;②合并肝肾功能异常、凝血功能障碍;③电解质紊乱、甲状腺功能亢进、药物中毒等原因引起的PAF;④有严重其他器官器质性病变的;⑤治疗药物过敏者。以随机数字表法将高血压合并PAF患者分为对照组(常规降压+胺碘酮治疗),观察组(胺碘酮+依那普利治疗),每组59例。对照组中,男33例,女26例,年龄43~72岁,平均(58.75±10.03)岁;平均房颤病程(1.76±0.64)年。观察组中,男35例,女24例,年龄41~75岁,平均(60.12±9.73)岁;平均房颤病程(1.80±0.57)年。各组患者年龄、性别、房颤病程比较,差异无统计学意义(均P>0.05),具有可比性。
1.2 治疗方法 118例患者均在PAF发作终止后行常规钙离子拮抗剂、利尿剂或β受体阻滞剂降压,予以对照组盐酸胺碘酮片(规格:0.2 g /片)治疗,第1周3次/d,0.2 g/次,第2周2次/d,0.2 g/次,第3周1次/d,0.2 g/次。观察组在对照组基础上+厄贝沙坦(国药准字H20030016;规格:75 mg/片),150 mg/d,连续使用 1周后,用药剂量减少至75 mg/d,各组均治疗6个月。
1.3 观察指标 ①血压控制情况:测定两组患者治疗前后血压值,包括:收缩压和舒张压。②心室重构情况:治疗前后期采用彩色超声仪(美国 GE公司 型号:LOC-ZQ9型)进行常规心动图检测,线阵探头频率2~5 MHz测定室间隔厚度(IVST)、左室舒张末期内径(LVDd)、左心室后壁厚度(LVPW),并计算左室重量指数(LVMI),体表行心电图检查:安静状态下,患者于仰卧位,心动周期采8~10 个,12导联同步进行记录P波最大值和P波离散度。③心率变异性:治疗前后行24 h动态心电图检查,分别测量RR间期的标准差(SDNN)、平均值的标准差(SDANN)、相邻RR间期差均方根(rMSSD)、低频率段(LF)、高频率段(HF)。④血清指标:于治疗前及治疗后取患者外周静脉血5 ml,3000 r/min离心15 min,收集上层血清-80 ℃保存,酶联免疫吸附试验(ELISA)测定血清NT-proBNP、MMP-2、IL-6。⑤不良反应及心房颤动复发情况:记录不良反应例数,随访1年,定期门诊检查24 h动态心电图,记录发作次数、发作持续时间。
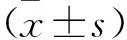
2 结 果
2.1 两组患者治疗前后血压值比较 治疗前,各组患者血压值比较,差异无统计学意义(P>0.05),经治疗,观察组血压值较对照组下降,差异有统计学意义(P<0.05)。见表1。

表1 两组患者治疗前后血压值比较 (mmHg)
2.2 两组患者治疗前后心室重构情况比较 治疗前,各组患者IVST、LVDd、LVPW、LVMI值及P波最大值、P波离散度比较,差异无统计学意义(均P>0.05),经治疗,观察组IVST、LVDd、LVPW、LVMI值、P波最大值、P波离散度较对照组降低,差异有统计学意义(均P<0.05)。见表2。

表2 两组患者治疗前后心室重构情况比较
2.3 两组患者治疗前后心率变异性比较 治疗前,各组患者心率变异性指标比较,差异无统计学意义(均P<0.05);治疗后观察组SDNN、SDANN、rMSSD、LF值较对照组降低,HF值较对照组升高,差异有统计学意义(均P<0.05)。见表3。

表3 两组患者治疗前后心率变异性比较
2.4 两组患者治疗前后血清指标比较 治疗前,各组患者血清指标比较,差异无统计学意义(均P>0.05),治疗后观察组血清NT-proBNP、MMP-2、IL-6水平较对照组降低,差异有统计学意义(均P<0.05)。见表4。

表4 两组患者治疗前后血清指标比较
2.5 两组患者不良反应及心房颤动复发情况比较 对照组不良反应发生率15.25%,观察组不良反应发生率11.86%,包括低血压、心动过缓、胃肠道反应,停药后好转,比较差异无统计学意义(均P>0.05)。随访1年,观察组、对照组发作次数、发作持续时间降低,低于对照组,差异有统计学意义(均P<0.05)。见表5。

表5 两组患者不良反应和心房颤动复发情况比较
3 讨 论
高血压是引起房颤的常见原因之一,高血压合并PAF是临床常见的心血管疾病,发病率高,呈进行性递增趋势发展[7]。目前,认为房颤与肾素-血管紧张素醛固酮系统(RAAS)有紧密关联,首先,高血压会激活RAAS系统并大量释放血管紧张素Ⅱ(AngⅡ)及儿茶酚胺物质,使心肌间质的纤维细胞增生,胶原合成增多,心肌组织及间质纤维化,出现心房结构重构[8-10]。其次,AngⅡ还会与血管紧张素1型(AT1)受体结合,致细胞内钙超载,使心房电重构[11]。故阻断RAAS系统对高血压合并PAF患者心房纤维化、心房重构至关重要。
本研究选择胺碘酮联合厄贝沙坦治疗结果显示,观察组血压及IVST、LVDd、LVPW、LVMI值、P波最大值、P波离散度均降低,低于对照组。说明厄贝沙坦联合胺碘酮治疗高血压合并PAF能够有效降低患者血压和P波离散度,缩小左心房内径,改善左心室重构。与杨瀚晅等[12]研究相符。高血压合并PAF患者受RAAS系统影响,多数交感神经系统处于兴奋状态,迷走神经功能相对下降,自主神经系统失衡[13]。而HRV是反映自主神经系统对心脏调节功能的定量指标,HF反映副交感神经传出活动的能力,LF反映交感和副交感的调控作用[14]。本研究中,观察组SDNN、SDANN、rMSSD、LF值降低,低于对照组,HF值升高,高于对照组。提示自主神经功能可能存在平衡修复作用,厄贝沙坦联合胺碘酮可抑制交感神经活性、增强迷走神经活性,心率变异性得到明显改善。李昭等[15]认为,胺碘酮的电生理效应可使各部心肌组织的动作电位及有效不应期延长,通过消除折返激动使心室肌细胞自律性得到抑制,延缓心房颤动。而厄贝沙坦的作用机制可能与RASS系统受到调控有关,抑制AngⅡ的转化,阻断AngⅡ的生物学效应,减轻血管紧张素Ⅱ的血管收缩作用,降低心房压力,改善心室重构。
房颤发生过程中炎性反应也发挥了重要作用,其中MMP-2、IL-6均参与心房重构过程,前者是调控细胞外基质代谢的主要因子之一,能降解胶原,加快组织纤维化[16]。后者可刺激平滑肌细胞增殖,诱导肝细胞产生大量急性反应蛋白,参与局部炎症反应,使心房肌细胞变性、坏死、凋亡及发生纤维化[17]。NT-proBNP则是临床常用的评价心功能的指标之一[18-19]。本研究结果显示,观察组血清NT-proBNP、MMP-2、IL-6水平降低,低于对照组,提示厄贝沙坦联合胺碘酮在一定程度上改善其心房纤维化及炎症反应,降低NT-proBNP、MMP-2、IL-6水平,再次证实其抗PAF效果及对心房结构的逆转作用。屈文涛等[20]证实了厄贝沙坦和胺碘酮能通过降低血清BNP、AngⅡ及MMP-2水平,逆转心房重构。同时本研究对不良反应和随访复查情况进行记录,观察组、对照组房颤发作次数、发作持续时间降低,提示厄贝沙坦联合胺碘酮用于高血压合并PAF治疗中安全有效。
综上所述,胺碘酮联合厄贝沙坦可以治疗高血压并PAF改善心率变异性,降低血清NT-proBNP、MMP-2、IL-6水平,延缓或逆转心房重构。
