小儿支气管肺炎发展为支气管哮喘的相关危险因素分析
2023-10-12刘路路
刘路路
支气管肺炎主要由细菌、病毒等感染导致,多发于2岁以内小儿,常使患儿出现发热、咳嗽等症状,若未经及时有效治疗,可能会诱发一系列并发症,影响患儿生活质量[1-2]。支气管肺炎病程较长,容易反复发作,若治疗不当,随着疾病不断发展,可能会使患儿进展为支气管哮喘(简称哮喘),严重危害患儿生命安全[3-4]。药物是治疗哮喘的主要手段,虽有一定疗效,但根治疾病存在一定困难,且需长期用药,如激素类药物会对患儿生长发育造成一定影响[5-6]。可见,探究支气管肺炎患儿进展为哮喘的相关因素至关重要。基于此,本研究旨在分析小儿支气管肺炎发展为哮喘的相关危险因素。现报道如下。
1 资料与方法
1.1 一般资料
采用回顾性分析方法,收集2019年6月—2022年2月于我院完成治疗及随访的81例支气管肺炎患儿病例资料。81例患儿中,男39例,女42例;<2岁48例,2~4岁25例,>4~6岁8例;轻症50例,重症31例;居住地在城市37例,农村44例;主要照顾者文化水平为初中及以下40例,高中及以上41例。患儿家属对本次病历资料的阅览知情并同意。
1.2 入选标准
纳入标准:1)符合小儿支气管肺炎诊断标准[7],且经医生查体、实验室检查、病原学检查及X线或CT等检查确诊;2)年龄≤6岁;3)病历资料完善,包括本研究所需相关资料。排除标准:1)合并其他感染性疾病者;2)伴血液系统、免疫系统疾病者;3)伴恶性肿瘤者。脱落标准:未完成随访者;家长更换联系方式,无法取得联系者。
1.3 调查方法
1.3.1 资料中小儿支气管肺炎发展为哮喘评估方法
资料中小儿哮喘的评估主要依据2016年版《儿童支气管哮喘诊断与防治指南》[8]中相关标准,患儿出现反复喘息、咳嗽、胸闷等典型症状,在夜间或凌晨发作或症状加剧,发作时于双肺闻及哮鸣音;或支气管激发试验为阳性;或吸入支气管舒张剂后,第1秒用力呼气容积(FEV1)增加>12%;或最大呼气峰流量周变异率>20%。本研究患儿均获得1~2年随访,查阅资料过程中将发展为哮喘的患儿纳入哮喘组,未发展为哮喘的患儿纳入无哮喘组。
1.3.2 临床资料收集方法及内容
调查前通过统一指导语对研究人员进行培训,告知其采集资料的重点及注意事项,确保资料的准确性、规范性及真实性;查阅患儿相关信息,并记录本次研究所需资料,内容主要包括性别(男/女)、年龄(<2岁/2~4岁/>4~6岁)、病情程度(轻症/重症)、居住地(城市/农村)、被动吸烟(有/无,出生前后有家人吸烟且目前还在吸烟)、母乳喂养时间(≤4个月/>4个月)、肥胖(是/否,体重超过平均体重的20%)、呼吸道感染史(有/无)、家族史(有/无)、特应性体质(是/否,也称为过敏体质,体质状况不同于正常儿童,如对食物、油漆、花粉等过敏)、不良生活环境(有/无,包括家中有霉斑、使用地毯、室内潮湿等)。
1.4 统计学方法
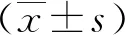
2 结果
2.1 小儿支气管肺炎发展为哮喘情况
81例支气管肺炎患儿随访1~2年发现,有27例发展为哮喘,发生率为33.33%。
2.2 哮喘组、无哮喘组患儿基线资料比较
基线资料比较结果显示,哮喘组被动吸烟、母乳喂养时间≤4个月、呼吸道感染史、特应性体质患儿占比均高于无哮喘组,差异有统计学意义(P<0.05)。见表1。
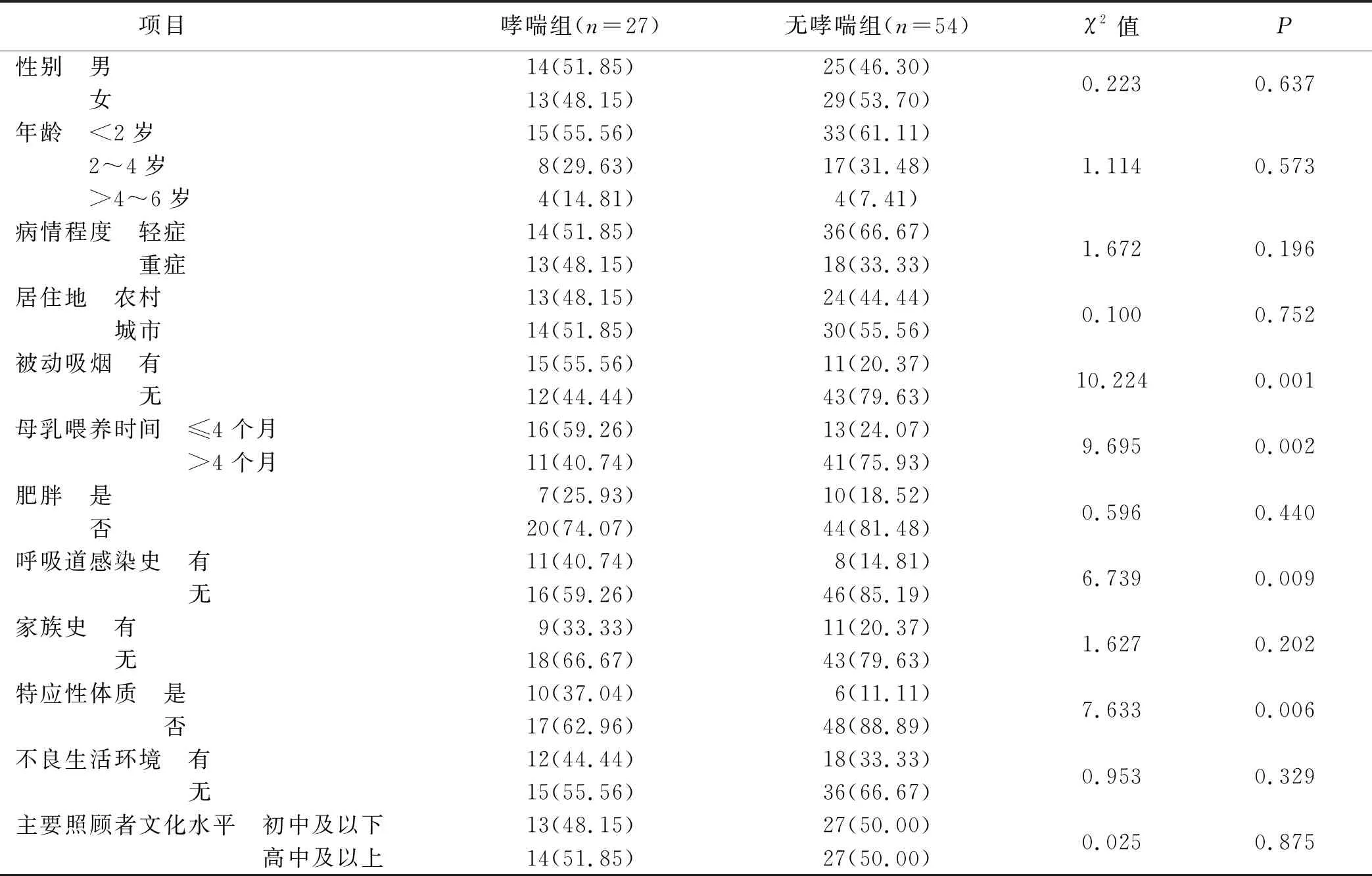
表1 两组患儿基线资料比较 单位:例(%)
2.3 小儿支气管肺炎发展为哮喘危险因素的Logistic回归分析
将小儿支气管肺炎发展为哮喘情况作为因变量(哮喘=1,无哮喘=0),将基线资料比较中差异有统计学意义的项目作为自变量(赋值说明见表2)进行Logistic回归分析。结果显示,被动吸烟、母乳喂养时间≤4个月、呼吸道感染史、特应性体质均为小儿支气管肺炎发展为哮喘的危险因素(OR>1,P<0.05)。见表3。

表2 自变量赋值说明
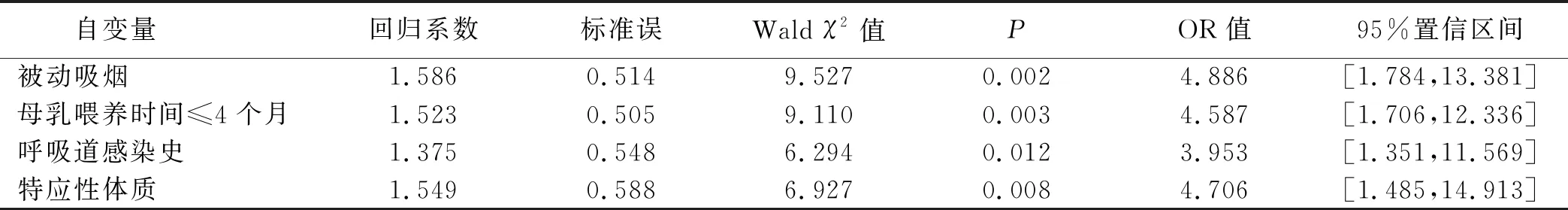
表3 小儿支气管肺炎发展为哮喘危险因素的Logistic回归分析
3 讨论
3.1 小儿支气管肺炎发展为哮喘情况
支气管肺炎是小儿肺炎常见类型,患儿支气管壁、肺泡受累,使得肺组织充血水肿,导致患儿出现一定程度通气、换气功能障碍,进而造成缺氧,威胁患儿生命[9-11]。小儿支气管肺炎若未经及时有效治疗,会造成呼吸道高反应,进而发展为哮喘,不仅影响患儿身心健康,还影响正常生长发育[12-13]。郭彩云等[14]报道,160例喘息性支气管炎患儿中,随访期间有52例发展为哮喘,发生率为32.50%。本研究81例支气管肺炎患儿随访1~2年发现,有27例发展为哮喘,发生率为33.33%,与上述研究结果相似,也与预期结果一致。可见,支气管肺炎患儿进展为哮喘风险较高,探究其相关危险因素十分必要。
3.2 小儿支气管肺炎发展为哮喘的危险因素分析
本研究比较哮喘组、无哮喘组基线资料后,进一步行Logistic回归分析,结果显示,被动吸烟、母乳喂养时间≤4个月、呼吸道感染史、特应性体质均为小儿支气管肺炎发展为哮喘的危险因素。1)被动吸烟:被动吸烟会对患儿呼吸道上皮细胞造成损伤,增加呼吸道P物质(一种广泛分布于呼吸道及肺内具有众多生物活性的11肽)水平,导致病人喘息,发生气道高反应,导致哮喘发生;此外,香烟的烟雾可通过下调CD4+CD25+调节性T细胞数量,加重免疫系统失衡,进而增加哮喘发生风险[15-16]。因此,临床应对患儿家属进行健康宣教,告知其吸二手烟对支气管肺炎患儿的危害,避免患儿暴露于吸烟环境中,以降低哮喘发生率。2)母乳喂养时间:母乳中含有大量免疫球蛋白A(IgA)、细胞因子及消化寡糖类物质,能够有效促进肠道益生菌定植,且含有大量乳腺上皮细胞分泌的瘦素,有利于调节辅助性T淋巴细胞亚群(Th1/Th2)平衡,增强患儿免疫功能,减轻支气管上皮损伤,预防哮喘发生[17-18]。因此,临床应积极倡导母乳喂养,告知孕产妇母乳喂养优势,并积极关注母乳喂养时间较短的支气管肺炎患儿,采取有效措施提高其免疫力,预防哮喘发生。3)呼吸道感染史:一旦支气管肺炎患儿发生呼吸道感染,可直接作用于呼吸道上皮细胞,损伤气道上皮细胞,导致气道高反应性,进而易导致哮喘发生;且呼吸道感染会进一步加剧患儿炎症反应,炎性细胞不断积聚,导致Th1/Th2失衡,促进哮喘发生[19-20]。因此,护士应对家属进行健康宣教,给予患儿适当体育训练及饮食供给,以增强其免疫力,避免去复杂场所,预防呼吸道感染,以降低哮喘发生风险。4)特应性体质:特应性体质患儿体内嗜酸性粒细胞、血浆免疫球蛋白E(IgE)增多,加之Th1/Th2失衡等引起气道炎症,导致气道高反应性,进而易发展为哮喘[21]。因此,临床医护人员应告知患儿家属尽量让患儿在生活中避免接触过敏原,降低哮喘发生风险。
综上所述,小儿支气管肺炎发展为哮喘概率较高,可能受被动吸烟、母乳喂养时间短、呼吸道感染、特应性体质等因素影响。因此,临床应重点关注上述因素,并实施针对性干预措施,以降低小儿支气管肺炎发展为哮喘的风险,这可为今后预防小儿支气管肺炎发展为哮喘的护理方案制定提供重要参考。但本研究也有局限,如纳入样本量较少,且样本仅来源于同一所医院,可能使研究结果产生偏倚,影响研究结果的准确性。今后应开展多中心、大样本研究进一步探究小儿支气管肺炎发展为哮喘的危险因素。
