外周血CD59,LGR5和CK7水平表达对宫颈癌前病变进展风险的预测价值研究
2023-10-10刘文杰西北大学附属医院西安市第三医院妇产科西安710016
李 杨,刘文杰,郭 莉(西北大学附属医院/西安市第三医院妇产科,西安 710016)
宫颈癌(cervical cancer)是发展中国家女性第二大肿瘤致死病因,调查显示,中国每年有13.7万新发病例,2~3万死亡病例[1-2]。临床普遍认为,癌前病变进展至宫颈癌是一个连续发展过程,在此过程中涉及大量分子、细胞生物学变化,伴随特异性基因及蛋白表达。然而宫颈癌细胞学筛查及组织病理学诊断多基于细胞形态学,存在主观性诊断误差、过度诊断等问题,生物学标记物成为目前宫颈癌筛查的研究热点[3]。
细胞角蛋白7(cytokeratin 7,CK7)是上皮分化的基本分子标记蛋白,在癌前病变及宫颈癌中均呈阳性表达[4]。血富含亮氨酸重复序列的G蛋白偶联受体5(leucine repeat-rich G protein-coupled receptor 5,LGR5)属糖蛋白激素受体类,其表达与癌细胞恶性生物学行为(临床分期、转移、耐药)密切相关,是潜在肿瘤诊断及靶向治疗靶点。CD59是GPI锚固糖蛋白,其表达与多种恶性肿瘤发生、发展密切相关[5-6]。然而,目前临床关于外周血CK7,CD59,LGR5与宫颈癌发病之间的关系尚缺乏大量循证支持。本研究初步探讨外周血CD59,LGR5和CK7预测癌前病变进展至宫颈癌的价值,旨在帮助临床学者有效识别宫颈癌前病变高危个体,揭发宫颈癌发病机理,切实提高诊疗水平。
1 材料与方法
1.1 研究对象 回顾性分析2019年1月~2022年1月西安市第三医院342例宫颈癌前病变患者临床资料,纳入标准:①经病理学明确诊断宫颈癌前病变;②年龄45~65岁,临床资料及随访资料完整。排除标准:①伴其他恶性肿瘤;②严重精神疾病;③重要脏器器质性病变;④以往接受放化疗及免疫性治疗。根据病情进展情况分为宫颈上皮内瘤变(cervical intraepithelial neoplasia,CIN)Ⅰ组(n=89),CIN Ⅱ组(n=128),CIN Ⅲ组(n=65)和宫颈癌组(n=60)。本研究经医院伦理委员会审核批准[院科伦审:(2018)伦审第(713号)]。
1.2 仪器与试剂 安捷伦3 000p实时荧光定量PCR仪(美国Applied Biosystems公司);总RNA试剂盒,Thermo逆转录试剂盒,SYBR Green荧光材料及引物序列(上海生工生物工程股份有限公司);Attune NxT流式细胞仪[赛默飞世尔科技(中国)有限公司];鼠抗人CD59单克隆抗体及对照抗体[艾柏森(北京)生物科技有限公司(生产批号:20190204)]。
1.3 方法
1.3.1 标本采集:入院当天清晨,抽取4 ml空腹静脉血,均分为2份(各2 ml),置于抗凝管,用于外周血LGR5,CK7基因检测的血液标本于-80℃冰箱保存待测,用于外周血CD59蛋白检测的血液标本在室温环境(18℃~25℃)保存,取血后30 min内测定。
1.3.2 实时荧光定量PCR(real-time quantitative polymerase chain reaction,RT-qPCR)法测定外周血LGR5,CK7基因表达:采用Trizol试剂法提取外周血总RNA,取模板RNA 14μl,Enzyme mix 2μl,5×RT buffer 4μl,总体积20μl体系,于PCR仪42℃ 1h,95℃ 5min,将合成cDNA置于-20℃保存备用,LGR5基因引物序列:正向引物:5’-GATAAGTGATGCTGGAGCTGGT-3’,反向引物:5’-GAGGATCTGGTGAGCCTGAG-3’;CK7基因引物序列:正向引物:5’-GTTCCATTTGCAAAGG CTGT-3’,反向引物:5’-CAGGTGGTTACCCGAA AGA-3’;于美国ABI-7500实时荧光PCR仪扩增,反应条件为95℃预变性3 min,95℃变性15s,60℃退火并延伸30s,共40个循环,目的基因相对表达量以2-△△Ct表示,每个样本重复测量三次。
1.3.3 流式细胞仪测定外周血CD59蛋白表达:取2 ml血液标本,置于含依地酸二钠的真空采血器,将鼠抗人CD59单克隆抗体及阴性对照抗体10 μl分别加入标记试管,每管中加入新鲜抗凝血液10 μl,震荡混匀后室温避光反应15 min,加入磷酸盐缓冲液(phosphate buffer solution,PBS) 0.5 ml,摇匀。阳性对照:取三系正常的外科血细胞计数标本适量稀释200倍,取稀释后标本50 μl,加入20 μl试剂(鼠抗人CD59单克隆抗体),其余步骤同上。随后行流式细胞仪测定,先用标准荧光微球进行光路与流路校准,所有荧光信号的变异系数均<2%,在前向散射光和侧向散射光散点图中设门,选定细胞群,并用阳性对照确定荧光阴性范围及PMT电压校准,颜色补偿,每份标本测定3 000个细胞,计算CD59蛋白表达。
1.4 统计学分析 采用SPSS 22.0统计软件处理数据,计量资料以均数±标准差(±s)表示,多组间比较用单因素方差分析,两两比较用SNK-q检验,计数资料以n(%)表示,行χ2检验,Logistic回归方程分析影响因素,决策分析曲线(decision curve analysis,DCA)、临床影响曲线(clinical impact curve,CIC)分析临床获益度及与实际情况符合率,以P<0.05为差异有统计学意义。
2 结果
2.1 四组一般资料比较 见表1。宫颈癌组人乳头瘤病毒(human papillo-mavirus,HPV)感染率、宫颈癌家族史高于CINⅠ组、Ⅱ组、Ⅲ组,差异有统计学意义(均P<0.05);四组年龄、体质量指数、产次、孕次、衣原体感染、滴虫感染、慢性病史等资料比较,差异均无统计学意义(均P>0.05)。
表1 四组一般资料比较[(±s),n(%)]
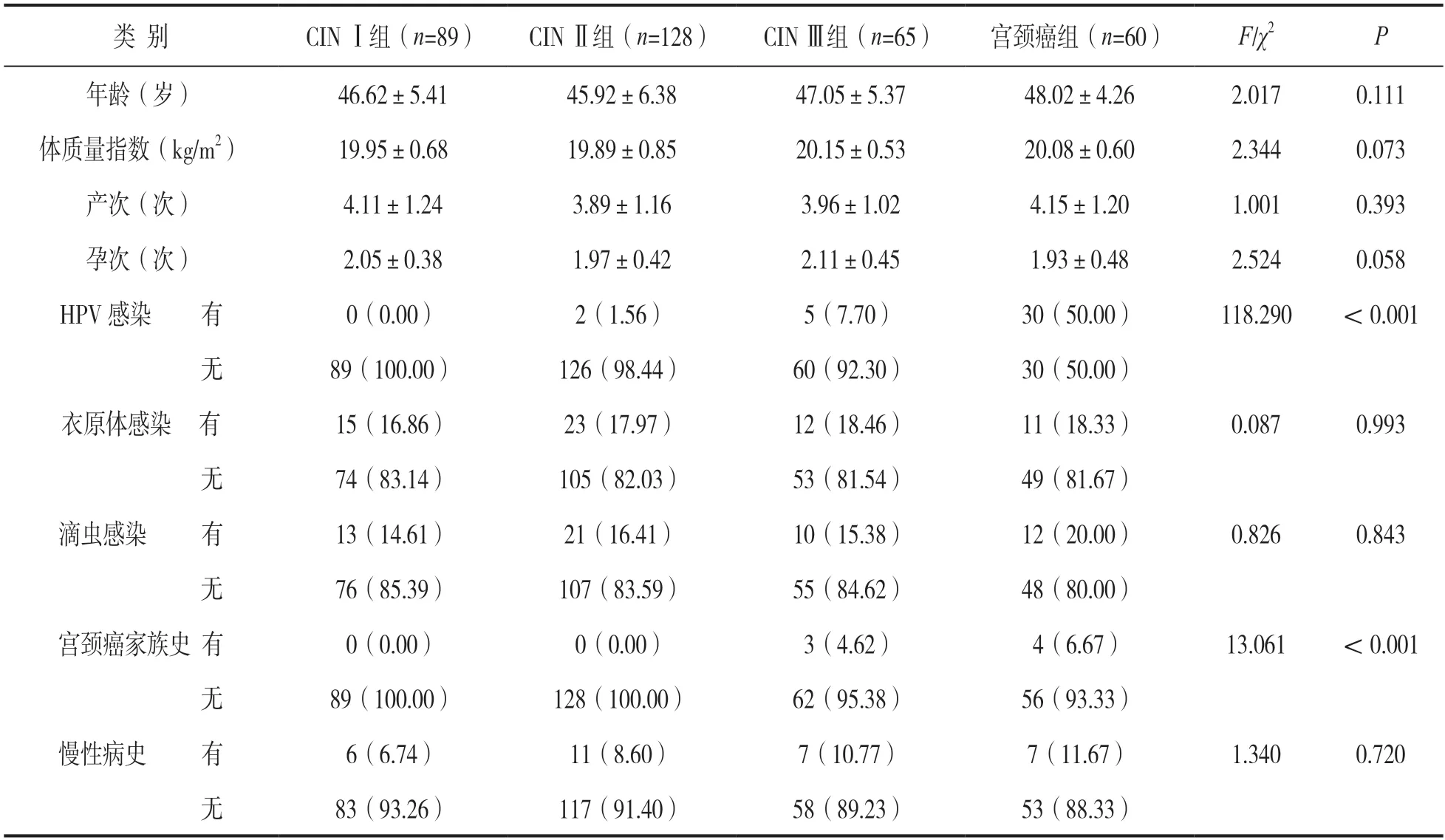
表1 四组一般资料比较[(±s),n(%)]
类 别CINⅠ组(n=89)CINⅡ组(n=128)CINⅢ组(n=65)宫颈癌组(n=60)F/χ2P年龄(岁)46.62±5.4145.92±6.3847.05±5.3748.02±4.262.0170.111体质量指数(kg/m2)19.95±0.6819.89±0.8520.15±0.5320.08±0.602.3440.073产次(次)4.11±1.243.89±1.163.96±1.024.15±1.201.0010.393孕次(次)2.05±0.381.97±0.422.11±0.451.93±0.482.5240.058 HPV感染 有0(0.00)2(1.56)5(7.70)30(50.00)118.290<0.001无89(100.00)126(98.44)60(92.30)30(50.00)衣原体感染 有15(16.86)23(17.97)12(18.46)11(18.33)0.0870.993无74(83.14)105(82.03)53(81.54)49(81.67)滴虫感染 有13(14.61)21(16.41)10(15.38)12(20.00)0.8260.843无76(85.39)107(83.59)55(84.62)48(80.00)宫颈癌家族史 有0(0.00)0(0.00)3(4.62)4(6.67)13.061<0.001无89(100.00)128(100.00)62(95.38)56(93.33)慢性病史 有6(6.74)11(8.60)7(10.77)7(11.67)1.3400.720无83(93.26)117(91.40)58(89.23)53(88.33)
2.2 四组CD59蛋白及LGR5,CK7基因表达水平 见表2。四组间CD59蛋白及LGR5,CK7基因表达水平比较,差异有统计学意义(P<0.05);两两比较,宫颈癌组外周血CD59蛋白及LGR5,CK7基因表达水平高于CIN Ⅲ组,CINⅢ组外周血CD59蛋白及LGR5,CK7基因表达水平高于CINⅡ组,CINⅡ组外周血CD59蛋白及LGR5,CK7基因表达水平高于CINⅠ组,差异均有统计学意义。
表2 四组CD59蛋白及LGR5,CK7基因表达水平(±s)

表2 四组CD59蛋白及LGR5,CK7基因表达水平(±s)
注:与CINⅢ组比较,at=8.904,16.221,5.061,均P<0.05;与CINⅡ组比较,bt=16.908,28.259,36.830; 5.752,12.670; 3.667,均P<0.05;与CINⅠ组比较,ct=19.955,10.613,6.899; 29.193,23.426,13.738; 9.875,9.961,3.137,均P<0.05。
项目CINⅠ组(n=89)CINⅡ组(n=128)CINⅢ组(n=65)宫颈癌组(n=60)FP CD59(%)38.35±4.0242.24±4.13c46.17±5.12bc55.35±6.38abc165.265<0.001 LGR50.15±0.040.25±0.06c0.38±0.08bc0.91±0.25abc567.350<0.001 CK76.50±1.367.12±1.48c7.96±1.55bc10.12±3.04abc51.982<0.001
2.3 癌前病变患者进展至宫颈癌的Logistic回归分析 见表3。以癌前病变患者是否进展至宫颈癌为因变量(是=1,否=0),将表1,表2差异具有统计学意义的指标作为自变量纳入Logistic回归方程,校正HPV感染、宫颈癌家族史等混杂因素后,CD59蛋白及LGR5,CK7基因表达水平是癌前病变患者进展至宫颈癌的高危因素(P<0.05)。
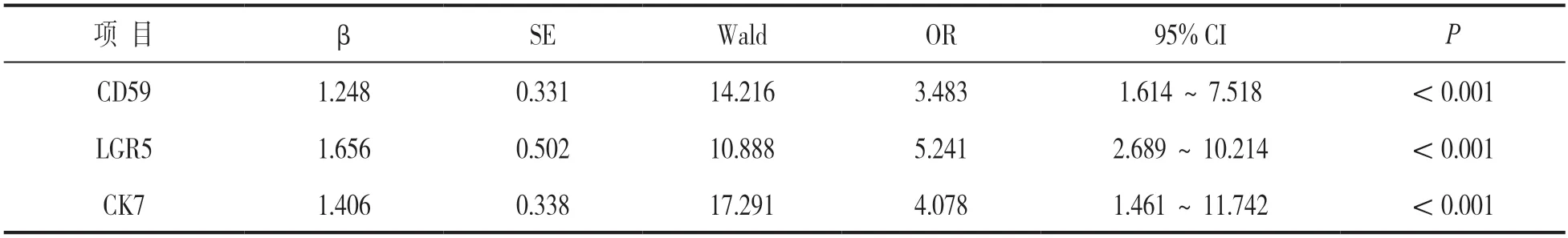
表3 癌前病变患者进展至宫颈癌的Logistic回归分析
2.4 CD59,LGR5,CK7单一及联合预测癌前病变进展至宫颈癌价值 见图1。DCA曲线显示,CD59,LGR5,CK7单独预测DCA曲线均处于两条极端线之上,在0.1~0.45范围内,LGR5,CK7和CD59联合预测癌前病变进展至宫颈癌具有较高临床获益度。选择Pt为40%时实施相关干预,CD59净获益率为2%,LGR5净获益为0%,CK7净获益率为4%;LGR5,CK7和CD59联合净获益率为5%。
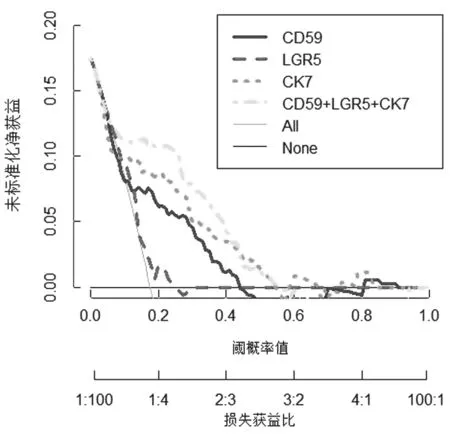
图1 CD59,LGR5,CK7单一及联合预测癌前病变进展至宫颈癌的DCA曲线
2.5 CD59,LGR5和CK7联合预测与实际情况的符合度 见图2。CIC曲线显示,LGR5,CK7和CD59联合模型从Pt为0.4后与实际情况呈现高度符合趋势。

图2 CD59,LGR5和CK7联合预测价值与实际情况的符合度
3 讨论
临床关于富含亮氨酸重复序列的G蛋白偶联受体5(LGR5)在宫颈癌及其癌前病变患者外周血中表达研究涉及不多,经讨论分析发现,高LGR5是癌前病变进展至宫颈癌独立预测因子。肿瘤干细胞是恶性肿瘤发生发展关键环节,从干细胞表面标志物中筛选可能的肿瘤干细胞标记分子有望为恶性肿瘤鉴别诊治提供有利依据。LGR5是新发现干细胞标志物,在食管癌、肝癌、卵巢癌等实体肿瘤中均呈高表达,且与肿瘤分期、淋巴转移密切相关[7]。相关证据表明,LGR5可结合R-脊椎蛋白2,参与调控宫颈癌细胞Wnt/β-catenin通路激活,促进宫颈癌细胞干性表型及对化疗药物抵抗[8]。葛美玲[9]研究表明,LGR5在正常宫颈组织中基本不表达,在宫颈癌组织中呈高表达,与本研究观点相近。分析原因可能为,HPV感染后可促进抗凋亡基因表达,通过干扰细胞凋亡并促进细胞增殖,上调LGR5表达,而高LGR5可结合R-脊椎蛋白2,刺激Wnt信号通路,增强肿瘤干细胞活性,促使其自我更新及多向分化,导致肿瘤细胞从起源部位顺组织间隙向周围组织浸润,加快肿瘤细胞恶性转化速度,最终进展至宫颈癌[10-11]。
本研究数据发现,高CK7是癌前病变进展至宫颈癌高危因素,说明检测CK7在不同级别子宫上皮内病变中表达水平可作为预测宫颈癌前病变是否进展的评估手段,指导后续治疗,促进预后改善。鳞柱交界细胞是宫颈转化区内上皮细胞群,亦是HPV感染宫颈细胞起始部位,与宫颈癌起源有关联[12]。CK7是鳞柱交界细胞标记物,主要分布于宫颈癌好发区域,即鳞柱交界处的基底与基底上层储备细胞胞浆内,故本研究将CK7作为鳞柱交界的分子标记物展开研究。有学者指出,CK7表达与HPV感染有关[13]。宫颈细胞感染HPV后,通常引起宫颈炎症,炎症作用下,残留胚胎鳞柱交界细胞迁移至相邻鳞状细胞中,此时CK7阳性细胞异常增生,随着病变级别增加,向下增殖扩张,最终诱发宫颈癌。近期研究报道,CK7表达强度与宫颈病变程度密切相关,即宫颈病变程度越低,细胞分化越成熟,CK7阳性表达越低,逐渐趋于正常上皮细胞中表达率[14]。亦有学者发现,CINⅠ,CINⅡ,CIN Ⅲ患者CK7阳性表达细胞主要分布于上皮上1/3层、上皮上2/3层、几乎达层,上述规律性证实CK7与宫颈上皮内瘤变病理分级密切相关,对宫颈癌前病变致癌风险具有一定预测价值[15]。另有研究发现,CK7在宫颈鳞癌中呈阳性表达,在其他部位鳞状细胞癌中多呈阴性[16],该结果提示CK7有望成为宫颈癌前病变进展的特异性指标,需进一步探讨。
本研究数据显示,宫颈癌患者外周血CD59蛋白均高于CINⅠ,CINⅡ,CINⅢ患者,提示CD59蛋白与宫颈癌前病变发生发展密切相关,CD59蛋又称保护素,主要功能是调节补体活化,抑制补体攻膜复合体形成,保护宿主细胞免受补体攻击。近年国内外研究发现,宫颈癌、前列腺癌、结肠癌等实体瘤细胞膜表面存在CD59蛋白过表达现象,说明其与肿瘤失控性生长和恶性转化具有一定关联性[17]。其机制可能与Fas介导的细胞死亡有关,Fas可结合抗原刺激Hela细胞内促凋亡抑增殖信号,CD59蛋白下调可减少Hela细胞内Fas蛋白表达,产生促凋亡、抑增殖效应,CD59蛋白上调则会产生相反效应[18]。由此可见,CD59蛋白可作为宫颈病变生物学标记物,用于早期诊断及病情进展预测,指导临床治疗。另外高CD59蛋白可抑制补体杀伤作用,逃逸机体免疫监视,加剧机体免疫紊乱,影响宫颈癌疾病转归。资料显示,抑制CD59蛋白表达可提高补体对肿瘤细胞清除作用,达到抑瘤效应,在裸鼠卵巢癌移植瘤动物模型中得到证实,但其在人体实验中仍缺乏大量循证支持,日后可将其作为宫颈癌预后及疗效评估指标展开针对性研究[19]。
研究证实,同时进行多个标志物监测可提高预测宫颈病变病情转归的准确性[20]。笔者尝试分析LGR5,CK7,CD59三者联合预测癌前病变进展至宫颈癌价值,绘制DCA,CIC曲线显示,在0.1~0.45范围内,三者联合获取临床获益度明显优于单独应用,且联合预测价值与实际情况高度符合,有助于临床医务人员筛选宫颈癌高风险人群,确定干预时机,增加患者净获益。
综上,LGR5,CK7和CD59是影响癌前病变进展至宫颈癌高危因素,三者联合或可成为预测患者临床获益有效方案,有利于减少宫颈癌发生,增加患者净获益。但本研究属于单中心回顾性研究,存在样本量不足、选择偏倚等局限性,需更多多中心、大样本量随机对照研究。
