肺部超声评分联合外周血参数比值在儿童重症肺炎支原体肺炎中的意义
2023-10-07万钟予戚惠霏卢燕鸣
万钟予 戚惠霏 卢燕鸣
近年来有研究发现,中性粒细胞与淋巴细胞比值(neutrophil to lymphocyte ratio,NLR)、血小板与淋巴细胞比值(platelet to lymphocyte ratio,PLR)以及C-反应蛋白与降钙素原比值(C-reactive protein to procalcitonin ratio,CRP/PCT)等新型炎症指标能够间接反映机体的炎症水平[1-2],但在儿童肺炎支原体肺炎中的研究尚少。肺部超声(lung ultrasound,LUS)是近年来新兴的一种检查手段,具有操作简便、无辐射损害的优点,可辅助诊断儿童社区获得性肺炎[3-5]。LUS评分反映了肺部组织的病变程度,可以对肺部感染的严重程度进行分级,对肺炎患者尤其是重症患者的病情和预后评估具有很高的临床价值[6-7]。本研究通过对这些指标进行分析,在整体分析的同时针对儿童不同年龄段的血象特点进一步分层,探讨其在儿童支原体肺炎(mycoplasma pneumonia,MPP)中的应用价值,对肺炎支原体肺炎的诊断和病情评估提供了一些参考。
资料与方法
一、对象
选取2020年1月1日至2022年12月1日上海交通大学医学院附属仁济医院收治的MPP患儿170例作为研究对象。排除标准:(1)严重胸廓畸形或胸部大面积皮肤感染者。(2)有自身免疫性疾病或使用糖皮质激素的患者。(3)胸部有皮下气肿或合并先天畸形者。(4)家属拒绝超声检查者。患儿家属对本次研究知悉,并签署知情同意书。本研究获得医院伦理委员会批准(LY2022-069-B)。
二、方法
1 相关诊断标准:MPP及重症MPP诊断标准参照《儿童肺炎支原体肺炎诊治专家共识(2015年版)》[8]。
2 肺部超声检查:采用Philips-HD15型超声诊断仪,学龄前儿童使用线性探头(10~13MHz),在年龄较大或肥胖儿童使用凸探头(6~8MHz),检查由同一名高年资超声医师完成。检查时患儿采用坐位,于入院48小时内完成超声检查。肺部超声异常表现包括:(1)胸膜线异常。(2)B线增多或融合。(3)支气管充气征。(4)胸腔积液。(5)肺实质性改变。
3 LUS评分标准:(1)正常(N):肺滑动征及A线,或零星B线。(2)中度肺湿变(B1):融合B线。(3)重度肺湿变和/或轻度肺实变(B2):大量融合B线,少量碎片征或实变。(4)肺实变(B3):出现类似肝组织样结构及支气管充气征,或肺实变合并胸腔积液。N为0分,B1为3分,B2为4分,B3为5分。LUS评分为12个区域评分总和,每个区域取最严重的表现进行评分,共0~60分。
4 分组:根据患儿病情,将患儿分为MPP组及重症MPP组。根据患儿年龄分为1~3岁组、4~6岁组及6岁以上年龄组。
5 资料收集:MPP患儿的性别、年龄、发热时间、住院时间,入院24小时内的血常规、C-反应蛋白和降钙素原等。根据血细胞参数分析结果计算系统性炎症反应相关指标,包括NLR、PLR及CRP/PCT。
三、统计学处理
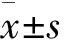
结 果
一、各组一般情况
共纳入170例MPP患儿,其中81例为轻症,89例为重症。轻症患儿的平均年龄为(5.24±2.83)岁,发热天数为(3.91±2.59) d,住院天数为(7.54±1.46) d;重症患儿的平均年龄为(6.29±3.23)岁,发热天数为(6.67±2.07) d,住院天数为(8.59±1.92) d。轻症及重症患儿间性别无明显差异,重症患儿的年龄、发热及住院天数均高于轻症患儿,差异有显著统计学意义(P<0.05)(见表1)。

表1 患儿基本特征
二、MPP患儿LUS评分比较
左右侧LUS评分分布无明显统计学差异,下部LUS评分较上部LUS评分更高,统计学结果有显著差异(P<0.001)(见表2)。

表2 不同侧面LUS评分对比[n(%)]
三、轻症与重症患儿肺部超声评分及实验室指标比较(不分层)
轻症患儿的LUS评分为(9.04±2.68)分,NLR为2.01±1.17,PLR为133.88±47.34,CRP/PCT为73.67(35.71,133.50)×10-3mg/ng;重症患儿的LUS评分为(14.63±5.33)分,NLR为2.50±1.86,PLR为149.43±73.12,CRP/PCT为119.99(52.83,225.22)×10-3mg/ng。两组间的PLR水平无明显差异,LUS评分、NLR水平及CRP/PCT水平明显低于重症患儿,结果有统计学意义(P均<0.05)(见表3)。
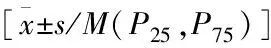
表3 两组患儿LUS评分、NLR、PLR及CRP/PCT对比
以重症MPP为因变量(轻症MPP=0,重症MPP=1),将(表3)有统计学意义的自变量纳入Logistic 回归方程进行分析后可发现LUS评分及CRP/PCT均为重症MPP患儿病情的危险因素(P<0.05),较高的LUS评分会对病情产生显著负向影响(见表4)。
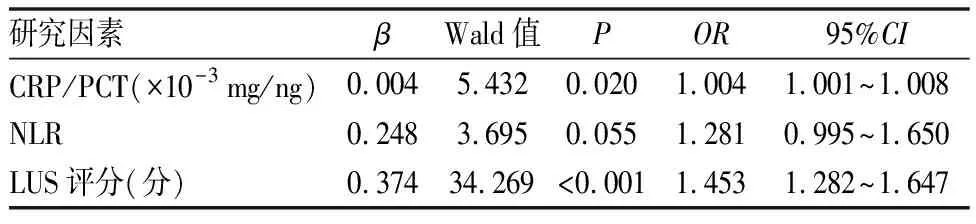
表4 各指标与病情相关性分析
当LUS评分为12.50时诊断MPP患儿为重症的灵敏度和特异度分别为0.671和0.849,当CRP/PCT为134.79×10-3mg/ng时灵敏度为0.451,特异度为0.767,当LUS评分联合CRP/PCT用于判断患儿病情时AUC最大,为0.851,灵敏度可达0.708,特异度高达0.889(见表5,图1)。
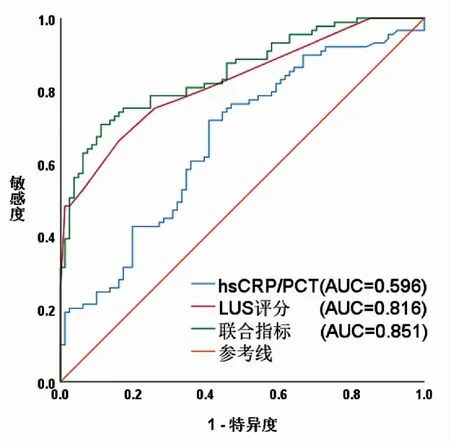
图1 诊断重症MPP的ROC曲线

表5 MPP病变程度影响因素分析
四、轻症与重症患儿肺部超声评分及实验室指标比较(年龄分层)
(1) 在1~3岁人群中,重症MPP组患儿的CRP/PCT和LUS评分水平高于轻症组,结果有统计学差异(P<0.05),NLR和PLR水平无统计学差异,当CRP/PCT>136.36×10-3mg/ng或LUS评分>12.50分时可协助诊断重症MPP,当二者联合时诊断重症MPP的灵敏度及特异度均明显上升,分别为0.700和0.929(见表6、7,图2)。
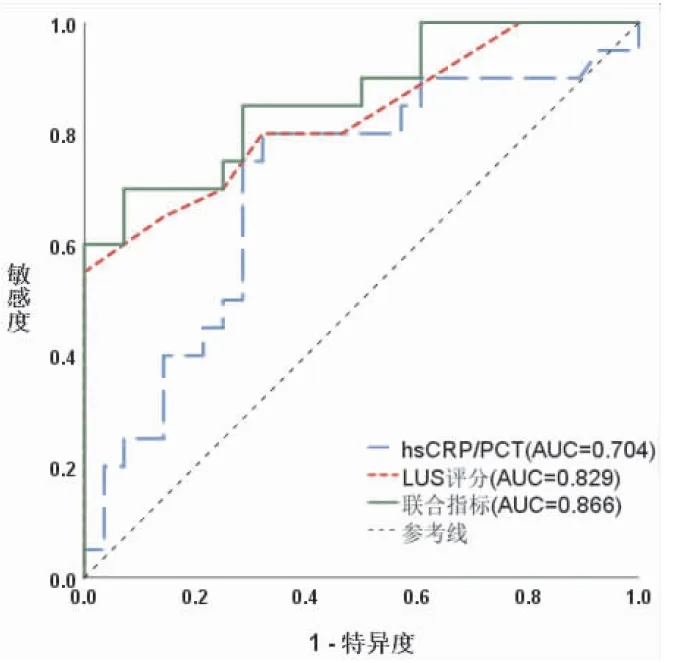
图2 1~3岁组诊断重症MPP的ROC曲线
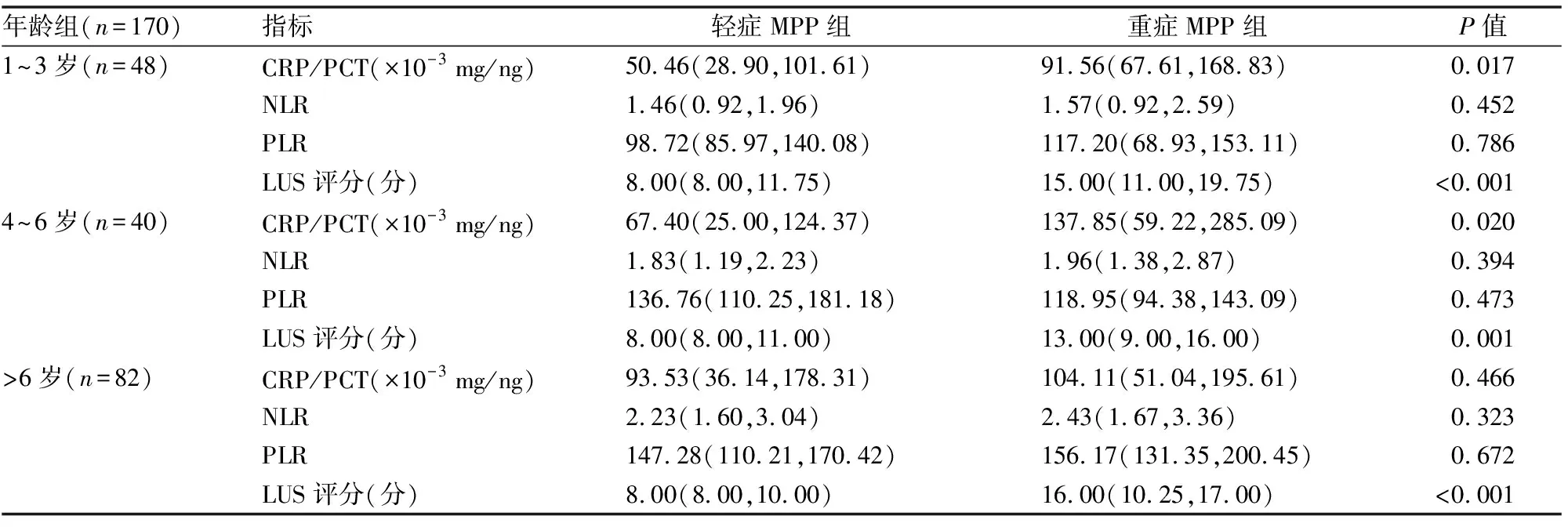
表6 不同年龄组MPP患儿轻症与重症组间比较[M(P25,P75)]
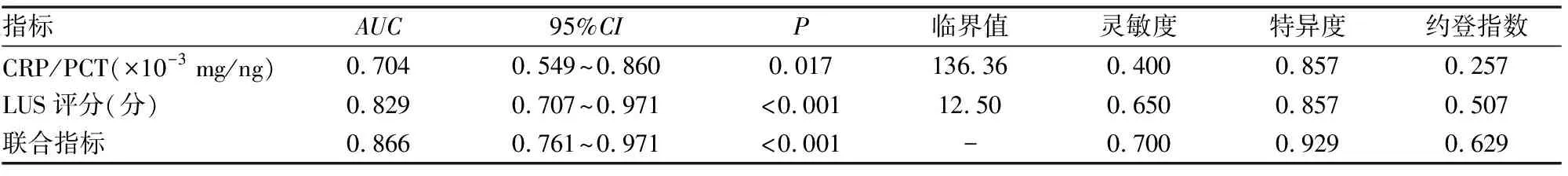
表7 1~3岁患儿诊断重症MPP的ROC分析
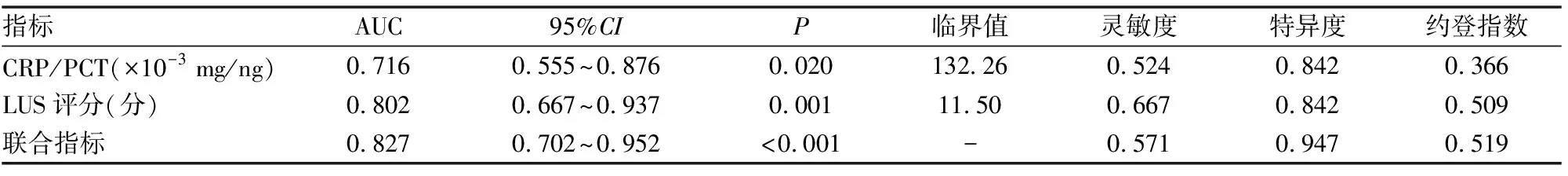
表8 4~6岁患儿诊断重症MPP的ROC分析

表9 6岁以上患儿诊断重症MPP的ROC分析
(2) 在4~6岁人群中,重症MPP组患儿的CRP/PCT为137.85(59.22,285.09)×10-3mg/ng,LUS评分为13.00(9.00,16.00)分,其水平高于轻症组,结果有统计学差异(P<0.05),NLR和PLR水平无统计学差异,当CRP/PCT>132.26×10-3mg/ng或LUS评分>11.50分时可协助诊断重症MPP,当二者联合时诊断重症MPP的特异度明显上升,为0.947(见表6、8,图3)。
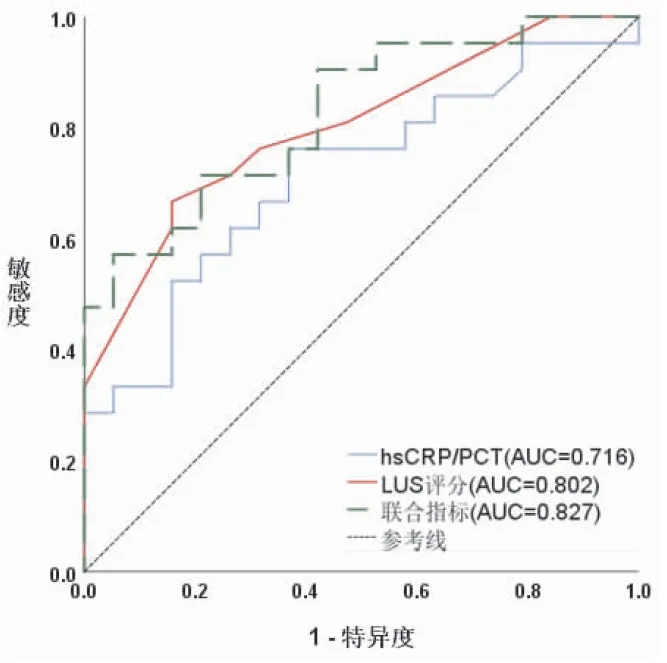
图3 4~6岁组诊断重症MPP的ROC曲线
(3) 在6岁以上的患儿中,轻症患儿的CRP/PCT为93.53(36.14,178.31)×10-3mg/ng,LUS评分为8.00(8.00,10.00)分,重症MPP组患儿的CRP/PCT为104.11(51.04,195.61)×10-3mg/ng,LUS评分为16.00(10.25,17.00)分,其中两组的CRP/PCT、NLR和PLR水平无统计学差异,重症MPP患儿的LUS评分高于轻症组,结果有统计学差异(P<0.05),当LUS评分>10.50分时可协助诊断重症MPP,灵敏度为0.750,特异度为0.794(见表6、9,图4)。
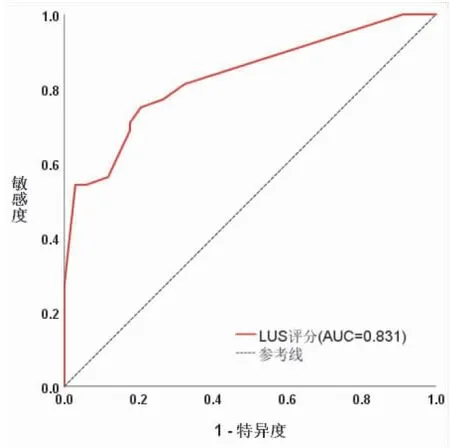
图4 6岁以上组诊断重症MPP的ROC曲线
讨 论
肺炎支原体是儿童社区获得性肺炎最常见的病原体之一。虽然肺炎支原体导致的肺炎多数是一种良性疾病,对大环内酯类药物有较好的反应,但也并不总是如此。近年来重症支原体的流行率逐渐上升[1],由于早期临床症状及影像学无典型改变,很难进行早期诊断。
随着超声技术的不断发展,肺部超声已被用作一种可靠的诊断工具。相比于X片、CT等放射性检查,肺部超声具有操作简便、无辐射等明显优势。当人体处于健康状态时,肺部组织正常传导声波,顶层和内脏胸膜反射声波形成胸膜线,呼吸时胸膜正常滑动,同时肺组织表面反射的超声波产生混响假象,表现为彼此平行且等距离的回声水平线。而当肺部存在炎性渗出和/或肺泡塌陷时,组织内的气液比例发生改变,此时可以观测到垂直方向的高回声反射、胸腔积液和组织实变等征象,在儿童肺炎、呼吸窘迫综合征等肺部疾病的诊断和鉴别诊断中具有重要价值[9-12]。在肺部超声的基础上建立评分标准,以评分的形式直观反映肺部病变的严重程度,也是近年来的研究热点。常用的肺部分区法有6分区法、8分区法、12分区法及14分区法。超声评分系统包括B+评分、B线评分以及LUS评分,分别依据B线阳性区域的数量、肺内B线的总数目以及各肺区内B线密集程度和肺实变范围进行评分[13-14]。因为前二项超声评级对仪器的精密度和操作者水平要求较高,因此目前研究多采用LUS评分系统。
中性粒细胞计数和淋巴细胞可以反映体内炎症反应的变化,二者的比值即NLR可作为炎症和机体免疫平衡的标志,血小板和淋巴细胞的比值即PLR可以反映体内血小板的活化程度。有研究表明,NLR和PLR水平可作为预测新生儿发生早发型败血症的指标,当NLR>6.76或PLR>94.05时婴儿发生败血症的风险显著增加[15]。Ling Y等[1]对比了轻症和重症MPP患儿入院后的首次血常规结果,发现较高的NLR和PLR水平有助于预测重症肺炎的发生。CRP和PCT是临床常用的参考指标,但单独应用时对病原体的鉴别能力不足[16],也难以区分感染性和非感染性疾病[17]。CRP/PCT作为两种炎性细胞因子的比值,可以提高细菌性肺炎的诊断特异度,同时也是预测MP感染的独立危险因素之一[18]。
目前尚没有联合使用LUS评分和外周血参数比值进行儿童肺炎的相关研究,结合本院超声的特点,本研究选用了标准12分区法,在LUS评分标准的基础上对评分细则进行了部分调整。分析结果表明,MPP患儿肺下部的LUS评分明显高于上部,提示下部肺组织实变发生率较高,这可能与重力有关。另外,重症MPP组患儿的LUS评分明显高于轻症组,提示重症患儿的肺部炎症累及范围更大,肺部通气状况改变更为明显。较高的CRP/PCT水平也是肺部重症感染的高危因素,联合这两项指标用于评估时诊断效能与单一指标相比明显提升,可为临床制定诊疗方案提供参考。
本研究也有一定缺陷,由于为单中心回顾性研究,在病例的选择上可能存在一定偏倚,在进行不同年龄组间对比时样本量略显不足。另外,考虑到低年龄儿童难以长时间配合检查等原因,部分肺区的孤立及融合B线的数据可能缺失,这会使得计算得出的LUS评分整体处于偏低水平。
