高龄新型冠状病毒感染合并多系统炎症综合征
2023-09-19焦晨峰范文静张炯
童 玲 焦晨峰 范文静 杨 柳 张炯
病史摘要
82岁男性患者,因“发热、咳嗽咳痰1周”于2023-01-02收入院。
现病史患者于2022-12-25感染新型冠状病毒(简称新冠病毒),体温最高39.1 ℃,伴畏寒、咽痛,无肌肉疼痛,无头痛、意识障碍,无腹泻腹痛,无皮疹、无关节痛,自测新冠病毒抗原阳性,自服用散利痛4次及小柴胡颗粒。患者咳嗽咳痰,痰不易咳出,反复低烧。2023-01-02自觉症状加重。东部战区总医院急诊查白细胞计数4.12×109/L,C反应蛋白(CRP)125.5 mg/L,降钙素原0.388 μg/L,白细胞介素6(IL-6)280.90 ng/L;动脉血气:氧浓度(FiO2)0.29,氧分压(PaO2)72 mmHg,氧合指数 248 mmHg。白蛋白 26.6 g/L,血清肌酐 (SCr)198.1 μmol/L,肌红蛋白 267.8 ng/mL,D-二聚体(D-Di)1.89 mg/L;胸部CT示病毒性肺炎,为进一步诊治入院。起病以来精神软,体力、食欲、睡眠偏差,二便正常。
既往史高血压18年,目前服“氨氯地平”和“培哚普利”;2型糖尿病10余年,以“二甲双胍”、“西格列汀”和“胰岛素”控制血糖;冠心病6年,服用“阿托伐他汀”、“比索洛尔”、“曲美他嗪”和“氯吡格雷”;肾功能不全合并蛋白尿3年余,SCr 波动于111~196 μmol/L,尿蛋白++,未予处理。胆管炎3年并胆管占位性病变(性质待查)半年余。右侧甲状腺肿、左侧甲状腺腺瘤行双侧甲状腺部分切除术后17年。
个人史戒烟10余年,戒酒5年。未接种新冠疫苗。
婚育史、家族史无特殊。
体格检查体温36.7 ℃,脉搏71次/min,呼吸 17次/min,血压 167/70 mmHg,身高168 cm,体重 60.6 kg,脉氧92%(FiO20.21),神清,精神差,全身皮肤、巩膜无黄染。全身浅表淋巴结未触及肿大。咽红,扁桃体无肿大。心律齐,双肺散在湿啰音。腹软,无压痛,双下肢无水肿。
实验室检查
尿液 尿蛋白定量 2.33 g/24h(尿量2 350 mL),蛋白2+,红细胞1+,红细胞计数 14.3/μL,尿NAG 34.5 U/(g·Cr),RB蛋白 12.52 mg/L。
血常规 白细胞计数 4.12×109/L,淋巴细胞计数 0.86×109/L,血红蛋白102 g/L,血小板计数 139×109/L,CRP 125.5 mg/L。
动脉血气 pH 7.45,FiO20.29,二氧化碳分压(PaCO2)32 mmHg,PaO272 mmHg,乳酸0.6 mmol/L,氧合指数 248 mmHg。
血生化 总蛋白 55.4 g/L,白蛋白 26.6 g/L,谷氨酰转肽酶 145 U/L,胆红素、总胆固醇、三酰甘油正常,尿素 13.2 mmol/L,SCr 198.1 μmol/L,尿酸、总二氧化碳、脑利钠肽前体正常,乳酸脱氢酶 364 U/L,淀粉酶 144 U/L,肌红蛋白 267.8 ng/mL,肌钙蛋白T 0.040 ng/mL,IL-6 280.90 ng/L,降钙素原 0.388 μg/L,总25羟维生素D 19.99 ng/mL;D-Di 1.89 mg/L;先令分类(总数100):分叶核 92,成熟淋 7,成熟单 1;红细胞碎片、溶血试验阴性。血沉66 mm/h;铁蛋白 354.50 μg/L。
免疫学 淋巴细胞免疫分型CD3 107个/μL,CD4 23个/μL,CD8 80个/μL;CD20 32个/μL;IgA 3.37 g/L,IgM 0.343 g/L,IgE 55.1 IU/mL。
病原学 2023-01-06新冠病毒核酸阳性,2023-01-07后连续7次新冠核酸阴性;2023-01-14新冠抗原阴性;2023-01-16新冠病毒IgM抗体 38.62 AU/mL、新冠病毒IgG抗体168.65 AU/mL;2023-01-05抗肺炎支原体IgG抗体200.00 AU/mL,抗EB病毒核抗原IgG抗体419.00 U/mL;2023-01-14血培养:阴性;2023-01-14外送血宏转录组病原微生物检测未检测出病原微生物。真菌G、GM试验阴性;2023-01-20痰培养热带念珠菌;大便常规+隐血:阴性。
辅助检查
血管超声 双侧颈动脉、双下肢动脉硬化伴斑块形成。
心脏超声 左房大,室间隔厚度14 mm,左室射血分数(LVEF):65%。
肾脏超声 左肾:100 mm×41 mm×50 mm,右肾:98 mm×38 mm×49 mm,双肾囊肿。
CT 头颅散发腔隙灶及缺血灶;两肺弥漫性病变;胆总管末端可疑软组织结节伴胆道梗阻,双侧肾上腺增生。
诊疗经过及鉴别诊断患者入院后确诊新冠肺炎(重型),予奈玛特韦/利托那韦抗病毒10 d,地塞米松抗炎8 d。巴瑞替尼2 mg/d共2 d(因淋巴细胞低下停药)。比阿培南预防感染、抗凝、俯卧位通气及氧疗、降压、降糖、调脂稳定斑块、保肝、纠正贫血、营养支持等治疗。患者发热症状及炎症指标快速好转,肺部炎症炎病灶部分吸收(图1),1月7日新冠病毒核酸转阴。
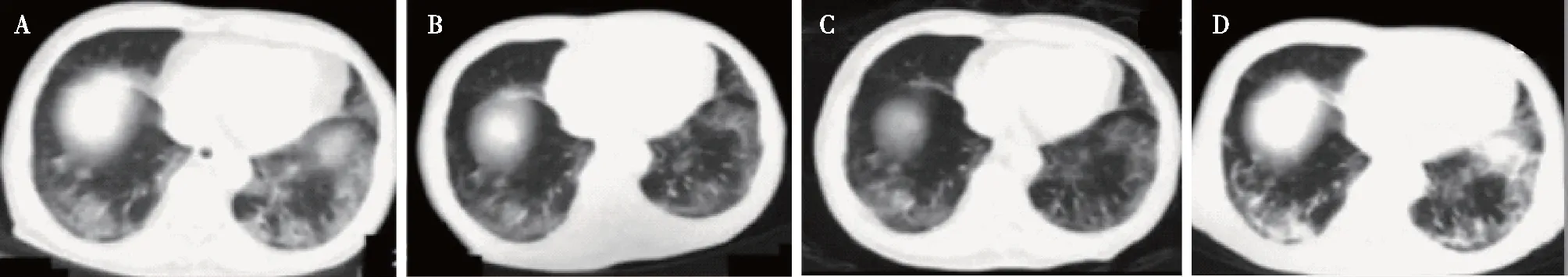
图1 患者住院期间胸部CT
1月12日患者再发低热,1月14日体温38.5 ℃,新冠核酸和抗原均阴性,新冠抗体阳性,复查炎症指标明显升高,白细胞14.65×109/L,CRP 122 mg/L,铁蛋白780 μg/L,降钙素原0.328 μg/L,IL-6 273.3 ng/L;伴发心脏(脑钠肽最高至550.7 pmol/L)、肾脏[急性肾损伤(AKI)加重,SCr最高升至199.6 μmol/L]和神经系统(意识改变,记忆力突发明显减退及阵发性认知障碍)等多系统器官功能损伤。血宏转录组病原微生物检测(NGS)不支持真菌、细菌和病毒感染。对患者再次发热的原因鉴别诊断如下。
新冠肺炎复燃本例患者此次因确诊新冠肺炎入院治疗,前期经治疗后病情迅速稳定后1周再发热,故1月内病情复发需要排外新冠肺炎复燃。但本例患者再发热时新冠核酸、新冠抗原均阴性,新冠抗体阳性,查胸部CT病毒性肺炎范围未扩大,肺部感染症状无加重,以肺外多系统受累为主,故不支持新冠肺炎复燃诊断。
肺部细菌、真菌感染本例患者为老年糖尿病患者,免疫相对低下,在感染新冠肺炎同时可能继发肺部其他细菌、真菌感染,在控制新冠病情稳定后一周再次发热,查血培养、痰培养、真菌G、GM试验、血NGS未有明确致病细菌、真菌,肺部感染影像也不支持新发肺部新发细菌、真菌感染。
成人多系统炎症综合征(MIS-A)MIS-A诊断标准[1]:(1)年龄>21 岁,病情严重需要住院;(2)入院之前12周内或入院期间新冠感染(核酸、抗原或抗体阳性);(3)超过1个肺外器官严重受累(例如低血压休克、心功能不全、血栓,或胃肠道、肾脏、结膜炎、神经系统、血液系统、皮肤受累、淋巴结肿大等);(4)炎症指标如铁蛋白、CRP、IL-6或D-Di升高;(5)无严重呼吸系统疾病(排除因组织缺氧引起炎症和器官功能障碍患者)。本例患者为高龄合并糖尿病、高血压、冠心病、CKD伴中等量蛋白尿、胆道占位等多种慢性病,因新冠肺炎入院,炎症指标改善并新冠核酸、抗原在抗病毒治疗后转阴,新冠抗体阳性。但在距新冠初始发病2周后突然再度发热并炎症指标升高,此时肺部受累不明显,而心脏、肾脏、神经系统受累突出,且血培养、痰培养、血NGS均阴性。综上所述诊断符合MIS-A。
诊断明确后加用甲泼尼龙80 mg/d抗炎,美罗培南预防感染。2 d后患者体温、炎症指标、SCr、BNP明显下降(图2),神经系统受累症状部分缓解,甲泼尼龙片减量为24 mg/d,6周后减停。2023-03-23我院门诊复查:SCr 125.5 μmol/L,血红蛋白 102 g/L,尿蛋白定量1.02 g/24h。
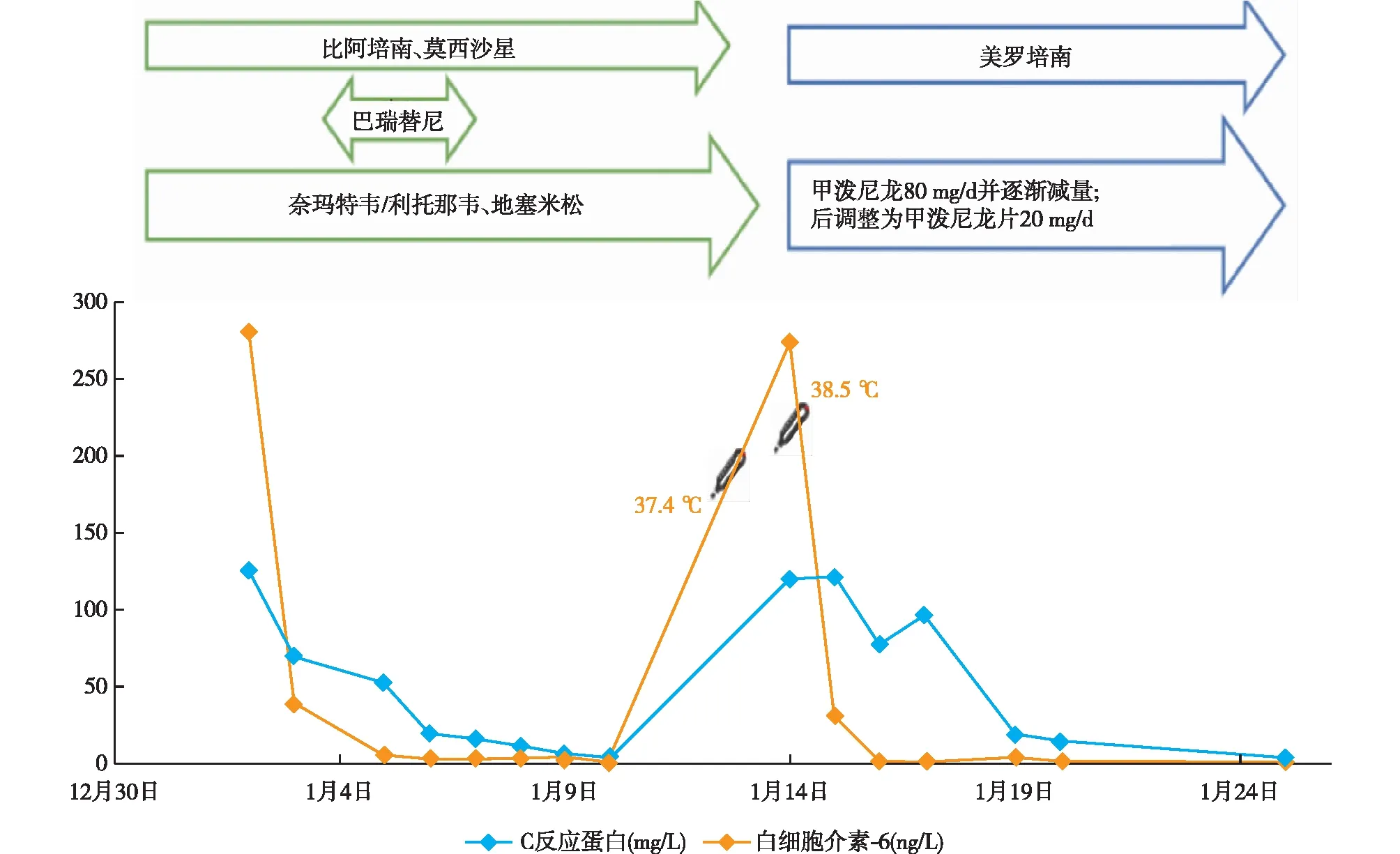
图2 患者住院期间重要临床指标变化及治疗方案
最后诊断(1)新型冠状病毒感染:新冠肺炎(重型);MIS-A;(2)慢性肾脏病(CKD):慢性肾功能不全伴AKI;(3)2型糖尿病;(4)高血压(3级,极高危);(5)冠状动脉粥样硬化性心脏病;(6)慢性胆囊炎并胆管占位性病变(性质待查):肝功能异常;(7)贫血。
讨 论
本例患者临床特点:(1)老年男性患者,新冠肺炎(重型);(2)既往有糖尿病、高血压、冠心病、CKD伴中等量蛋白尿、胆道占位等慢性疾病。(3)经奈玛特韦/利托那韦等综合性治疗后病情快速缓解,新冠核酸、抗原转阴,新冠抗体阳性。(4)在体温和炎症指标稳定1周后,再次发热且炎症指标明显升高,并多心脏、肾脏和神经系统功能异常,多种病源学检查均为阴性。最终诊断考虑为新冠肺炎治疗过程中出现MIS-A,经甲泼尼龙抗炎治疗后病情好转出院。本例患者的诊断经过,提示了新冠肺炎患者经抗病毒治疗病情稳定,新冠核酸、抗原转阴并新冠抗体阳性后,再突发高热、炎症指标反弹,超过1个以上的肺外器官受累,需高度警惕MIS-A,同时需与新冠复燃、其他炎症感染性疾病鉴别,一经确诊应及时应用激素治疗,预后较好。
新冠肺炎从轻型向重型、危重型转换的节点为细胞因子风暴,亦可直接加重发展致重型和危重型,如病情进展出现多器官功能障碍综合征、急性呼吸窘迫综合征并可加剧死亡[2-3]。重型约占0.83%,国外报道合并糖尿病死亡风险,较非糖尿病者,发展为重症风险高出2倍,死亡风险约增加了4倍[4-5]。本例患者为高龄合并糖尿病、高血压、冠心病、CKD、胆道占位等多种慢性疾病,而且有高龄、发热并CRP、空腹血糖升高、淋巴细胞减少、D-Di>1 μg/L等新冠进展为危重型的危险因素,属于高危风险人群。本例患者入院一经确诊为新冠肺炎,立即应用了抗病毒药物奈玛特韦/利托那韦。早期也曾应用地塞米松,起到了缩短病程作用,但本例患者应用地塞米松期间血糖升高明显,故对高龄、糖尿病患者应用地塞米松期间一定要严密监测血糖并及时调整降糖方案。因早期治疗后新冠核酸转阴且新冠抗体快速形成,未给予单抗治疗。患者入院即给予低分子肝素抗凝,监测凝血功能仍属于高凝状态伴D-Di升高,针对高龄长期卧床患者,不仅需要在病程早期抗凝,如无抗凝禁忌还需贯穿整个新冠治疗过程。住院期间予鼻导管吸氧,并俯卧位通气且每天坚持12 h以上,氧合指数改善明显。针对高龄重型的新冠患者可能存在意识水平下降、口腔护理差、需俯卧位通气、胃食管反流等高误吸风险,可考虑幽门后喂养[6]。本例患者发生MIS-A期间,曾有意识认知改变导致进食量明显减少,但基本能配合进食未用鼻胃管,另外,本例老年患者合并多种慢性疾病,未接种疫苗,对于此类患者排外禁忌,应尽量接种新冠疫苗,提高新冠抗体IgG产生率而改善预后。总之,需高度重视高龄合并多种慢性疾病(如糖尿病、CKD、高血压)的重症新冠肺炎患者入院的综合评估、抗病毒方案制定及风险预估,降低院内死亡率。
除有高龄背景外,本例患者既往有肾功能不全伴中等量蛋白尿,此次因新冠感染并发肾脏损害加重,未肾活检明确诊断。国外研究发现[7-9],新冠病毒所致AKI主要为急性肾小管损伤,其次为肾小球塌陷及内皮损伤、TMA,另外高凝状态、药物肾毒性和全身缺氧、脱水对肾脏灌注影响可加重AKI。May等[10]对284例新冠肺炎患者行肾活检,接近一半为AKI。基线较低的肾小球滤过率、蛋白尿、既往有同种异体移植排斥反应、入院时高SOFA评分、直立性低血压和AKI 3期均提示预后相对较差。Flythe等[11]发现新冠肺炎患者中约12%为CKD,3.3%为透析患者,约50%的透析患者在ICU入住后28 d内死亡。本例患者新冠肺炎初期在慢性肾功能不全基础上合并AKI,新冠第一阶段治疗成功后SCr有所下降。第二阶段出现MIS-A后AKI再次加重,及时应用激素后SCr再次快速明显下降。
新冠感染合并MIS-A流行病学、发病机制和临床表现2020年6月Moghadam等[12]报道首例21岁的MIS-A 病例。MIS-A是成人在新冠感染后2~5周出现的一种严重的多系统炎症反应综合征[1],临床表现主要有持续发热、休克、心功能异常、神经系统症状、消化道症状、肾功能异常等肺外多系统损伤。Davogustto等[13]研究发现MIS-A在危重新冠感染患者中发病率9.3%,男性发病率为女性2倍,确诊间隔中位时间为23 d,中位年龄45.1岁,体质量指数(BMI)中位数为29.2 kg/m2,以合并高血压、糖尿病、CKD患者最常见。年龄、新冠病毒载量和慢性共病可能为MIS-A的危险因素[14]。机体形成自身抗体后,抗体识别感染细胞上的持久性新冠病毒抗原,最后病毒超抗原引起的过度炎症反应,对多个器官系统造成严重损害[15-16]。心血管系统异常最常见(约占4/5),可有心室功能障碍、EF%下降、心肌酶谱异常、冠状动脉瘤及其他冠状动脉异常等一种或多种症状。其他也可表现为发热、呼吸道、胃肠道反应、皮疹、结膜炎或淋巴结炎、肌肉酸痛、血液系统受累等。因受累器官较多不具特异性,故早期MIS-A患者易漏诊。发病时新冠病毒血清学抗体检测均阳性,新冠核病毒核酸阴性居多,为获得性免疫反应相关的炎症反应综合征,而非新冠病毒引起的急性炎症反应。除了铁蛋白、IL-6、降钙素原、CRP、血沉、D-Di升高明显,MIS-A心脏受累后出现BNP、NT-pro-BNP升高,心脏MRI、有创血流动力学评估和心肌内膜活检可协助诊断[17]。对MIS-A患者应尽量完善各受累系统功能。
新冠感染合并MIS-A治疗和预后Morris等[1]报道约2/3患者接受皮质类固醇治疗,1/2患者接受丙种球蛋白治疗,1/7患者接受托珠单抗治疗,1/2患者需应用正性肌力、血管升压药,1/4患者需要气管插管和机械通气,2/3患者需要入住ICU,死亡率14.2%。Boudhabhay等[18]曾报道1例MIS-A累及肾脏患者行肾活检符合TMA样改变,应用依库珠单抗后肾功能迅速改善。Shaigany等[19]报道1例MIS-A表现为高烧、咽痛、腹泻、双侧下肢疼痛、结膜炎、弥漫性皮诊患者,应用丙种球蛋白5 d加单次托珠单抗,皮疹迅速缓解,故托珠单抗应用让临床医师在治疗MIS-A时有更多药物治疗的可选方案,从而更好降低危重MIS-A的死亡率及缩短住院周期。本例患者一经确诊MIS-A后立即应用激素治疗,发热迅速缓解,各项炎症指标及心脏、肾脏、神经系统受累明显改善,未应用丙种球蛋白及托珠单抗治疗,未进展为需要机械通气。
小结:新冠肺炎合并MIS-A临床不常见,国内报道极少。本例患者虽在新冠病毒感染急性期及后续合并MIS-A时的临床表现特殊,病情复杂,但治疗结局良好。新冠肺炎患者左新冠核酸、抗原转阴并新冠抗体阳性后,再发超过1个以上的肺外器官受累,需高度警惕合并MIS-A。
