合成MRI联合IVIM模型对宫颈鳞癌及CIN Ⅲ的诊断价值
2023-09-19汤倩周柒柒陈文刘薇音徐霖
汤倩,周柒柒,陈文,刘薇音,徐霖
1.湖北民族大学附属民大医院 放射影像科,湖北 恩施 445012;2.湖北医药学院附属十堰市太和医院 医学影像中心,湖北 十堰 442000;3.GE医疗中国 磁共振科研部,北京 100176
引言
宫颈鳞癌是女性生殖系统常见的恶性肿瘤,近年来,其发病率和死亡率分别占女性癌症的6.5%和7.7%[1]。而宫颈上皮内瘤变(Cervical Intraepithelial Neoplasia,CIN)的反复进展容易引发宫颈鳞癌。CIN Ⅲ目前被认为是高危型癌前病变,极易转化成宫颈鳞癌[2]。合成MRI 是近年来在传统定量MRI 基础上开发的一种新的定量MRI[3],该技术利用多动态多回波序列,能够在一次扫描中同时量化纵向弛豫时间(Longitudinal Relaxation Time,T1)、横向弛豫时间(Transverse Relaxation Time,T2)以及质子密度(Proton Density,PD)等定量信息,已被广泛应用于人体多种肿瘤的研究中[4-8]。体素内不相干运动(Intravoxel Incoherent Motion,IVIM)成像基于弥散加权成像(Diffusion Weighted Imaging,DWI)发展而来[9-10],可以同时显示肿瘤区域的扩散与微循环[11-13],目前已被证实在鉴别宫颈肿瘤、预测肿瘤良恶性以及预测肿瘤放化疗疗效方面具有更高的敏感度和准确性[14-15]。已有相关研究证实了合成MRI 技术联合表观扩散系数值在鉴别子宫良恶性肿瘤方面的诊疗效能优于单个技术,但尚未有相关研究阐述合成MRI 技术联合IVIM 模型在宫颈鳞癌中的诊疗作用。故本研究旨在探讨合成MRI 联合IVIM 模型对宫颈鳞癌及CIN Ⅲ的鉴别诊断价值,并找到一组诊断宫颈鳞癌最优的联合模型图,为未来的临床诊疗提供新的思路。
1 资料与方法
1.1 一般资料
前瞻性收集2021 年5—12 月在我院就诊的35 例宫颈鳞癌患者(宫颈鳞癌组)以及35 例CIN Ⅲ患者(CIN Ⅲ组)的基本资料,所有患者均签署书面知情同意书。宫颈鳞癌组患者纳入标准:① 无MRI 扫描禁忌证,也未接受过任何手术及药物治疗;② 均进行了相关序列的MRI 扫描;③ 图像清晰,无伪影;④ 病灶最大面积>1 cm2。CIN Ⅲ组纳入标准:经宫颈细胞学检查确认为CIN Ⅲ的患者,且无其他不可控的合并症及无MRI 扫描禁忌证。宫颈鳞癌组及CIN Ⅲ组患者排除标准:① 患者合并有其他不可控的合并症或恶性肿瘤;② 有相关MRI 扫描禁忌证的患者;③ 临床病理资料不完善。本研究经十堰市太和医院医学伦理委员会批准(2022KS013)。
1.2 检查方法
所有患者均采用voyager MR750 1.5 T MRI(GE,美国)、8 通道腹部相控线圈进行扫描。扫描前30 min,嘱患者适当排空膀胱,以减少肠道蠕动伪影及尿液电解质伪影。所有患者取仰卧位、胸式呼吸,扫描范围:自髂前上棘至耻骨联合下缘,以覆盖整个子宫。扫描序列:① 常规轴位T1WI、T2WI,及矢状位T2WI;② MAGiC序列;③ IVIM 序列,共选取5 个b 值(0、100、400、800、1500 s/mm2),扫描时间 4 min。具体扫描参数如表1 所示。
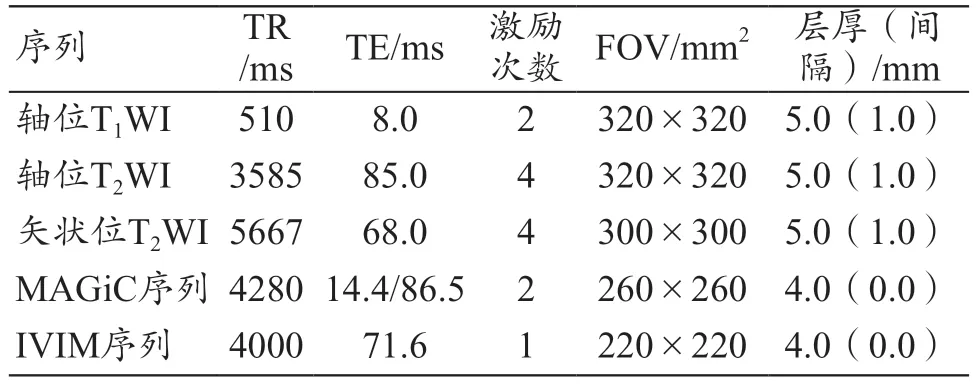
表1 MRI序列及IVIM序列参数
1.3 图像分析
将所有患者的合成MRI 图像传输至MAGiC 专用后处理软件进行处理,生成T1mapping、T2mapping 和PD共3 组定量序列。并将IVIM 序列所得的图像传至GE AW 4.6 工作站,经后处理后分别得到慢扩散系数(D)、快扩散系数(D*)、灌注分数(f)值;宫颈鳞癌组的感兴趣区域(Region of Interest,ROI)勾画如下:① 由两位至少有10 年腹部诊断放射经验的影像科医生采用双盲法在Image J 软件上先以平扫的T2轴位、矢状位及DWI 图像确定病变的位置、大小、范围和边界;② 通过Image J 软件手动勾画肿瘤实体部分的轮廓作为ROI,并在勾画过程中避开血管,肿瘤出血、坏死区域。同时将该ROI 复制在同一患者的合成MRI 图像及IVIM 模型中。经测量,勾画的ROI 面积约为0.50~1.00 cm2。CINⅢ组的ROI 勾画方式同宫颈鳞癌组,即同样以T2轴位信号稍异常的层面及DWI 图像为参照对象(若没有明显异常信号层面,则选取宫颈最大层面),通过Image J软件手动勾画最大异常层面,同一患者勾画3 次,取平均值,ROI 大小同宫颈鳞癌组,保持在0.50~1.00 cm2范围内。并将该ROI 同步复制在同一患者的合成MRI 图像及IVIM 模型中。
1.4 统计学分析
使用SPSS 26.0 进行统计学分析,通过Kolmogorov-Smirnov 检验数据是否符合正态分布,符合正态分布的用±s表示,且组间比较采用独立样本t检验;不符合正态分布的资料使用Mann-WhitneyU检验,以P<0.05为差异有统计学意义。应用logistic 回归联合多参数绘制受试者工作特征(Receiver Operating Characteristic,ROC)曲线,并计算ROC 曲线下面积(Area Under Curve,AUC),以评价各合成MRI 定量参数以及IVIM参数在宫颈鳞癌与CIN Ⅲ中的鉴别诊断作用,并通过最大约登指数确定敏感度和特异性,且找到各自鉴别宫颈良恶性病变的最佳临界值。
2 结果
2.1 合成MRI在宫颈鳞癌组及CIN Ⅲ组中的参数统计结果
通过对合成MRI 技术提供的相关定量标测参数图(T1Mapping、T2Mapping、PD)进行统计学分析,发现宫颈鳞癌组的T2值、PD 值均显著高于CIN Ⅲ组的T2值、PD 值,其差异具有统计学意义(P<0.05),两组间T1值差异无统计学意义(P>0.05),见表2。
表2 CIN Ⅲ组与宫颈鳞癌组的合成MRI参数结果(±s)
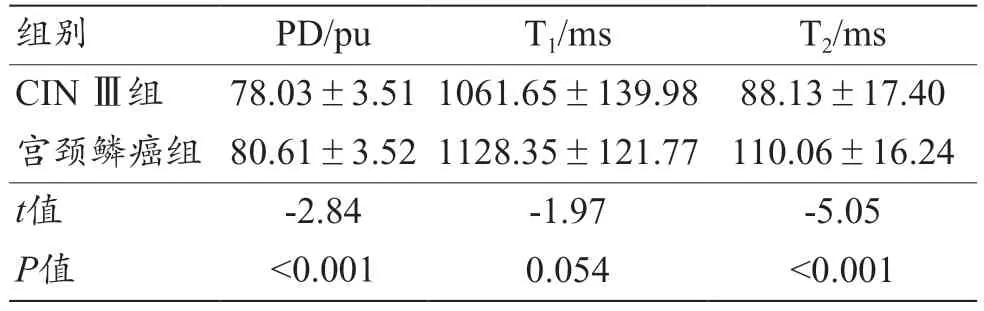
表2 CIN Ⅲ组与宫颈鳞癌组的合成MRI参数结果(±s)
注:CIN:宫颈上皮内瘤变;PD:质子密度;T1:纵向弛豫时间;T2:横向弛豫时间。
组别PD/puT1/msT2/ms CIN Ⅲ组78.03±3.51 1061.65±139.98 88.13±17.40宫颈鳞癌组 80.61±3.52 1128.35±121.77 110.06±16.24 t值-2.84-1.97-5.05 P值<0.0010.054<0.001
2.2 IVIM成像在宫颈鳞癌组及CIN Ⅲ组中的参数统计结果
宫颈鳞癌组的D 值、f 值低于CIN Ⅲ组的D 值、f 值,差异具有统计学意义(P<0.05);两组间D*值无统计学意义(P>0.05),见表3。
表3 CIN Ⅲ组与宫颈鳞癌组的IVIM参数结果比较(±s)
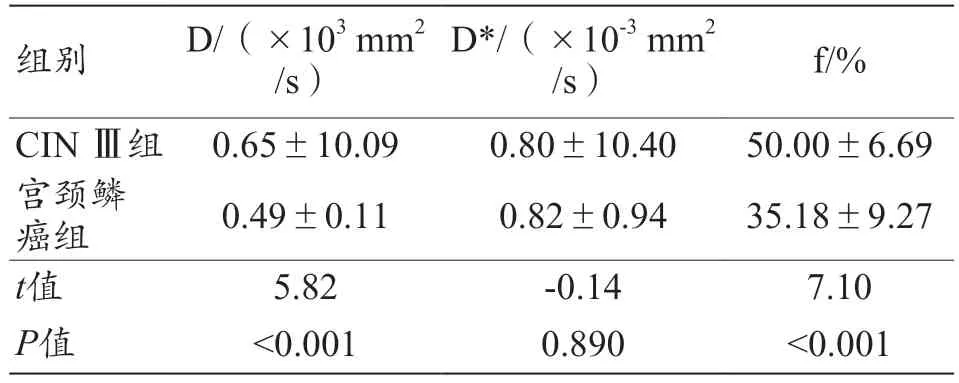
表3 CIN Ⅲ组与宫颈鳞癌组的IVIM参数结果比较(±s)
注:CIN:宫颈上皮内瘤变;D:慢扩散系数;D*:快扩散系数;f:灌注分数。
组别D/(×103 mm2/s)D*/(×10-3 mm2/s)f/%CIN Ⅲ组 0.65±10.090.80±10.4050.00±6.69宫颈鳞癌组0.49±0.110.82±0.9435.18±9.27 t值5.82-0.147.10 P值<0.0010.890<0.001
2.3 诊断效能
经合成MRI 技术相关参数诊断,T2、PD 值在鉴别诊断宫颈鳞癌组和CIN Ⅲ组的ROC 曲线结果显示,AUC 分别为0.812、0.697,(P<0.05)。当选取T2=88.80 ms 为诊断阈值时,其敏感度和特异性分别为100%、58.1%,当选取PD=77.50 pu(pu 为单位体素内氢质子密度)为诊断阈值时,其敏感度和特异性分别为87.1%、51.6%。经IVIM 技术诊断,宫颈鳞癌组和CIN Ⅲ组的D 值和f 值的AUC 分别为:0.862、0.889,(P<0.05)。选取D= 0.50 ×10-3mm2/s 为诊断阈值时,敏感度和特异性分别为100.0%、61.3%;选取f=40.47%为诊断阈值时,敏感度和特异性分别为100.0%、77.4%。当将合成MRI 相关参数(T2、PD)与IVIM 参数(D、f)进行联合分析时,发现T2值、PD 值联合D 值、f 值均提高了诊断效能。其中T2与f 值联合诊断效能达最高,其AUC 为0.956。其余各参数的ROC 曲线信息如图1、表4 所示。合成MRI 及IVIM 参数在宫颈鳞癌患者中所生成的相关伪彩图,见图2。

图1 合成MRI序列及IVIM各参数单独及联合鉴别诊断宫颈鳞癌与CIN Ⅲ的 ROC 曲线图

图2 合成MRI及IVIM参数生成的伪彩图

表4 合成MRI和IVIM各项参数鉴别诊断宫颈鳞癌和CIN Ⅲ 的效能
3 讨论与结论
3.1 合成MRI对宫颈鳞癌及CIN Ⅲ的诊断效能
本研究讨论了合成MRI 技术提供的相关定量参数图在宫颈鳞癌及CIN Ⅲ诊断中的可行性。在本研究中,比较了合成MRI 的3 种不同定量参数图(T1Mapping、T2Mapping、PD)分别对宫颈鳞癌和CIN Ⅲ的鉴别效能。发现合成MRI 中的PD、T2值可鉴别宫颈鳞癌与CIN Ⅲ,其中宫颈鳞癌组的T2值及PD 值均显著高于CIN Ⅲ组的T2值及PD 值。本研究首次报道了宫颈鳞癌组与CIN Ⅲ组的T2值与PD 值在1.5 T MRI 中的差异,当选取PD=77.50 pu 为诊断阈值时,其敏感度和特异性分别为87.1%、51.6%。证实了PD 值在鉴别宫颈鳞癌与CIN Ⅲ中,其效能虽不及T2值,但仍具备一定的诊断效能。Arita 等[16]也发现前列腺癌骨转移灶的PD 值明显高于其他非活动性病灶;Gracien 等[17]在对脑部多发硬化症的研究中也发现,由于多发硬化症患者的脑组织在微结构水平上被间质液体取代,故在整个大脑皮层和所有皮质区PD 值显著增加,以上研究均证实了PD 值的变化与组织结构损伤具有密切联系。而本研究也得出了同样的结果:宫颈鳞癌组的PD 值与CIN Ⅲ组不同。原因可能是PD 又称质子密度加权成像,其参数主要提供组织中水分含量的相关信息,故对水肿以及组织结构损伤非常敏感[17-18]。由于宫颈鳞癌患者的宫颈组织结构受到恶性肿瘤细胞的侵袭程度远远大于CIN Ⅲ患者[19],故其内部结构受到损伤的程度也高于CIN Ⅲ患者[20],但由于CIN Ⅲ属于高危癌前病变,其细胞层面已经发生了细微的变化,故虽宫颈鳞癌患者的PD 值高于CIN Ⅲ患者,但二者之间的差异较小。此外,研究T2Mapping 在宫颈鳞癌及CIN Ⅲ中的价值时发现,宫颈鳞癌中的T2值明显高于CIN Ⅲ的宫颈组织(P<0.001),这与Li 等[21]在宫颈鳞癌中的研究结果类似。宫颈鳞癌的T2值较CIN Ⅲ宫颈组织高可能是由肿瘤的微观结构特征决定的:人体内的水可分为自由水和结合水,其中自由水由于其分子较小,具有较长的横向弛豫时间,故T2值较大[21]。恶性肿瘤组织的细胞密度较高[22-23],较CIN Ⅲ的宫颈组织细胞增殖更快,且癌组织往往伴有细胞坏死,大分子物质被释放到细胞周围的空间[17],由于细胞坏死,多数细胞被分解,其原本细胞内的结合水部分转变成了游离水分布于肿瘤细胞周围空间,致使T2值增大。而对于CIN Ⅲ的宫颈组织,几乎很少有细胞坏死部分,细胞内水分子大多以结合水形式存在于细胞中,故导致T2值低于肿瘤细胞。此外,本研究发现T1值在宫颈鳞癌与CIN Ⅲ之间无显著差异,原因可能是T1值表示原子核在B0 方向恢复到热力学平衡的速度[24],该值取决于周围分子的进动频率,De 等[25]的研究显示:癌组织间质与CIN 患者相比,其表达无明显差异。故有可能导致T1值无法准确区分宫颈鳞癌与CIN Ⅲ。综上,虽然本文研究结果显示PD、T2值可以鉴别宫颈鳞癌与CIN Ⅲ,但二者单独用于诊断的效能却有限。
3.2 IVIM成像对宫颈鳞癌及CIN Ⅲ的诊断价值
IVIM 成像基于DWI 成像发展而来,可以同时显示肿瘤区域的扩散与微循环,使得可以同时使用多个b 值和双指数曲线来分析肿瘤中的纯水扩散和微循环灌注[11]。在本研究中,宫颈鳞癌组的D、f 值均低于CIN Ⅲ组的D、f 值,而二者之间的D*值则无明显差异。原因是因为IVIM 中的D 值是排除低b 值灌注成分,代表着肿瘤中纯水分子扩散的特性,细胞的间隙越大则其扩散越快,D 值就越大[26-27]。但由于宫颈鳞癌组织相较于CIN Ⅲ的宫颈组织而言,细胞异形性明显、体积增大,因此在显微镜下细胞显示更为密集,细胞外间隙减少,细胞外水分子活动受限明显[28],表现为D 值减低。而f 值代表宫颈肿瘤微循环灌注在DWI 信号衰减中所占的比例。虽然理论上肿瘤组织代谢增高、血流灌注丰富,f 值会增高[29],但由于f 值反映血流灌注成分在总体扩散效应中所占的百分比[30],而宫颈鳞癌细胞排列紧密,间质压力增加,会导致病灶内毛细血管血流量减少[31]、f 值降低。这与李志森等[30]以及程楠等[32]的研究结果相同。在本研究中发现D*无法准确区分宫颈鳞癌与CIN Ⅲ,原因可能是D*值的稳定性及测量重复性差,使D*值的测量存在偏差,故导致结果存在一定争议。
3.3 合成MRI联合IVIM模型对宫颈鳞癌与CIN Ⅲ的鉴别诊断价值
本文首次将合成MRI 技术与IVIM 技术联合起来应用于宫颈鳞癌与CIN Ⅲ的诊疗。当将合成MRI 相关参数(T2、PD)与IVIM 参数(D、f)进行联合分析时,发现T2值、PD 值联合D 值、f 值的诊断效能均远远高于单个参数的诊断效能。其中,T2与f 值联合诊断效能达最高,其ROC 曲线下面积达0.956。原因可能是合成MRI 技术可以提供多种定量信息,而IVIM 技术则可以更好地从分子、细胞水平反映不同组织的微观代谢变化。将两种技术进行联合诊断时,可以各自发挥不同的优势,从而弥补单个技术的不足之处。此外,在本研究中,T2与f 值联合诊断的ROC 曲线下面积高达0.956,这为今后对于宫颈鳞癌及CIN Ⅲ的鉴别诊断,提供了一个新的诊疗思路。
本文研究仍存在一定的局限性:① 样本量相对较小,在纳入样本时仅选择了部分宫颈鳞癌患者与CIN Ⅲ患者进行对照;② 由于CIN Ⅲ患者的影像学表现并不十分明显,虽然在勾画其ROI 时已经尽量选择多层勾画后取平均值,但仍有可能存在一定误差。故在以后的研究中,有必要进行更大样本量的进一步研究,以确定合成MRI联合IVIM 模型在鉴别宫颈鳞癌及CIN Ⅲ中的稳健性和相关性。
综上,本文研究初步表明:合成MRI 相关参数(T2、PD)与IVIM 参数在对宫颈鳞癌及CIN Ⅲ进行联合鉴别诊断时,诊断效能均远远大于单个参数的诊断效能。其中,T2与f 值联合诊断效能达最高,具有良好的临床应用前景。
