上海市浦锦社区孕产妇高危因素浅析
2023-09-11张红梅古明英庞清月诸诚业
张红梅 古明英 庞清月 诸诚业
【摘要】 目的 分析浦锦社区孕产妇的妊娠高危因素,了解其对妊娠结局的影响,为社区实行高风险孕产妇管理提供思路和方向。方法 收集在浦锦社区卫生服务中心建卡且预产期在2020年9月1日—2021年2月28日期间的孕产妇登记的妊娠高危因素及其相应的妊娠结局数据,采用描述性统计学方法对高危因素和妊娠结局进行分析。结果 孕产妇共586名,高危因素总检出率为51.71%,非本市户籍高于本市户籍,且两类人群的高危因素谱不同。无高危因素的孕产妇群体总体流产率较高,但流产发生阶段不同;有高危因素孕产妇群体的早产儿发生率高于无高危因素的孕产妇群体。结论 高危因素谱和检出率为后续社区重点孕产妇管理提供了方向和工作重点,在随访时应重视对无高危因素孕产妇群体中早期流产发生的可疑因素进行收集。
【关键词】 孕产妇;高危因素;妊娠结局;分析
Analysis of risk factors of pregnancy women in Shanghai Pujin community
Zhang Hongmei,Gu Mingying,Pang Qingyue, et al. The Minhang District Pujin Community Service Center of Shanghai City,Shanghai 201112
【Abstract】 Objective Analysis the relationship between the risk factors of pregnancy and pregnancy results, and provide directions for management of pregnancy women with risk factors for community service centers health care providers.Methods Collect the risk factors and pregnancy outcomes of the pregnancy women whose delivery dates were from 2020.9.1 to 2021.2.28 that also had exact pregnancy outcomes. Analysis the relationship between risk factors and pregnancy outcomes by description statistic method.Results 586 pregnancy women were selected by the standards, 51.71% pregnancy women were found with risk factors. Percentage of pregnancy women with risk factors in the group whose census register site was non-Shanghai was higher than those whose census register site was Shanghai, and also the spectrum of risk factors was different in these two groups. Miscarriage percent in pregnancy women without risk factors was higher than pregnancy women with risk factors, but miscarriage happened in different period of pregnancy; Percentage of premature Birth was higher in pregnancy women group with risk factors than the group without risk factors.Conclusion Spectrum and percentage of risk factors in pregnancy women that were found in this research would provide the directions and key points in the future pregnancy women management and outcomes tracking of pregnancy women in our community. Also we should collect possible causes and details for early miscarriages happened in pregnancy women without risk factors in future.
【Key Words】 Pregnancy women;Risk factors;Pregnancy outcome;Analysis
中圖分类号:R137 文献标识码:A 文章编号:1672-1721(2023)02-0120-04
DOI:10.19435/j.1672-1721.2023.02.039
2009年12月起,上海市医疗机构针对孕产妇开展了妊娠风险预警评估工作。社区卫生服务中心根据孕妇初次建册体检时的异常症状或体征来筛查当前可能存在的疾病风险,对妊娠风险可疑的孕妇,及时转诊至上级二、三级医院进行确诊;二、三级医院对转诊的妊娠风险可疑孕妇确诊病情并划分预警类别,区县妇幼保健院和社区卫生服务中心对确诊孕妇进行个案管理和分级随访。浦锦社区卫生服务中心依据《上海市孕产妇保健工作规范》要求,在区妇幼保健院的指导下开展相关工作。现针对浦锦社区预产期在2020年9月1日—2021年2月28日期间内的孕产妇高危因素进行分析,以了解高危因素的检出率、高危因素谱及其对围生结局的影响。
1 对象与方法
1.1 研究对象 在浦锦社区卫生服务中心孕产妇管理系统中,预产期在2020年9月1日—2021年2月28日期间的建册孕产妇共有596名,选择其中已有明确围生结局的孕产妇586名。
1.2 资料来源与管理 早孕门诊医生在早孕建册时通过询问、观察和一般检查,参照上海市孕产妇保健规范中“妊娠风险预警筛查表”对建册孕妇进行第1次风险评估。健康孕产妇,早孕门诊医生会在孕产妇的孕册封面右下方“分类标识”处贴上“绿色”标识,进行常规孕产妇系统保健管理; 有風险可疑的孕产妇,早孕门诊医生填写《重点孕妇转诊单》转至上级产科医院,产科医院在孕妇产科初诊检查时,进行第2次风险评估(首诊或升级开出重点孕妇报告单),在孕28~32周进行第3次风险评估,如在孕期中出现异常情况,随时进行风险评估,并将妊娠风险分发至社区卫生服务中心。依据《孕产妇风险预警评估分类表》将有不同高危因素的孕产妇归类为红色、橙色、黄色和紫色,并记录在孕产妇综合信息系统中,并对不同类别的孕产妇在整个孕期按要求进行随访至其有明确的围生结局。
1.3 统计学方法 以SPSS 22.0统计学软件包进行数据分析,计数资料行χ2检验,P<0.05为统计学差异显著。
2 结果
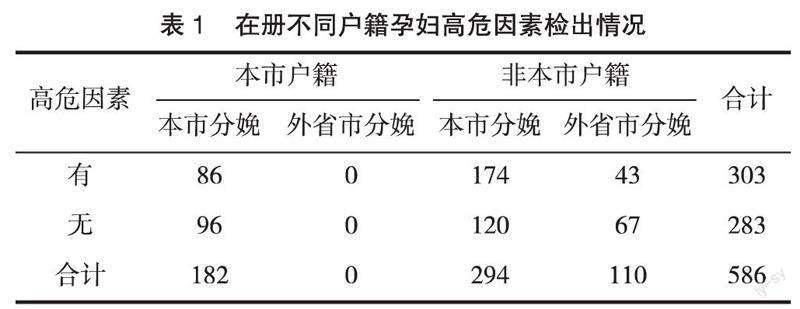
2.1 孕产妇高危因素的检出率 586名孕产妇中,303名被检出有高危因素,检出率51.71%;其中本市户籍孕产妇高危因素检出率47.25%,非本市户籍孕产妇高危因素检出率53.71%,差异有统计学意义(χ2=9.077,P=0.003),见表1。
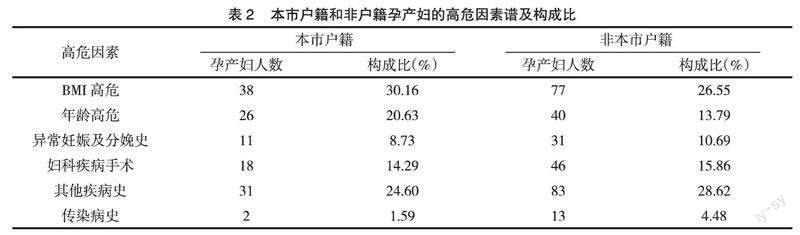
2.2 高危因素谱及构成比 依“妊娠风险预警筛查表”将孕产妇中所出现的高危因素分为年龄高危、体重指数(BMI)高危、妇科疾病手术高危,将其他全身性疾病、慢性病、免疫系统疾病、贫血等归为其他疾病高危。
本市户籍孕产妇中,首位高危因素是BMI高危,占30.16%,其他高危因素依次是其他疾病史占24.60%、年龄高危占20.63%、妇科疾病手术史占14.29%、异常妊娠及分娩史占8.73%、传染病史占1.59%。非本市户籍孕产妇中,排在前两位的高危因素是其他疾病史和BMI高危,分别占28.62%和26.55%,其次是妇科疾病手术史、年龄高危和传染病史,分别占15.86%,13.79%和4.48%,见表2。
BMI高危是最常见的高危因素,其中多半是BMI≥24 kg/m2,少半是BMI<18.5 kg/m2。年龄高危因素中,仅1人是年龄小于18岁,其余是年龄≥35岁。异常妊娠史高危因素中,辅助生殖妊娠和既往各种流产≥3次占半数以上,异位妊娠、双胎妊娠、早产史也占有一定比例。妇科疾病手术史高危因素中,瘢痕子宫占绝大多数,随后是子宫手术、盆腔手术和腹腔手术等手术史。其他疾病史高危因素中,无需药物治疗的糖尿病、无需药物治疗的甲状腺疾病、需药物治疗的甲状腺疾病为最常见的高危因素。传染病高危因素主要是肝炎病毒携带和梅毒感染。303名有高危因素的孕产妇中,有30.03%(91名)的孕产妇有两种及以上的高危因素。
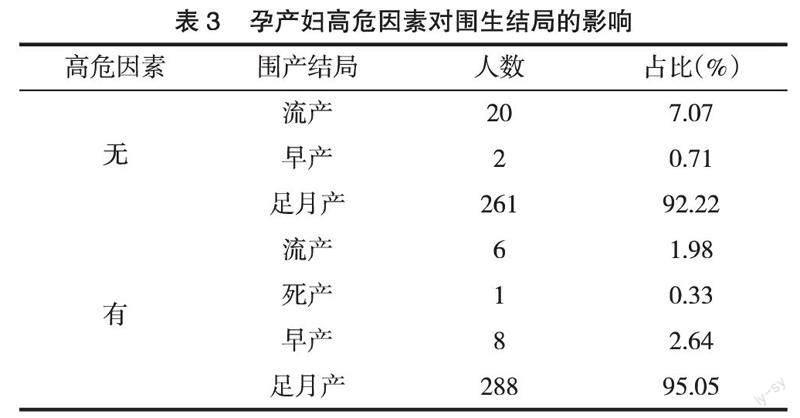
2.3 孕产妇高危因素对妊娠结局的影响 本研究所跟踪到的围生结局有足月产、早产、流产和死产。流产的发生比例在无高危因素的孕产妇中为7.07%,高于有高危因素的孕产妇群体的发生率(1.98%),见表3;无高危因素孕产妇群体中流产多半是发生在孕13周前,孕13周后的发生率稍高于无高危因素孕产妇群体,但无统计学差异(χ2= 0.845,P>0.05),见表4。早产发生率,在无高危因素孕产妇群体中为0.71%,有高危因素的孕产妇群体为2.64%;1例死产发生在有高危因素的孕产妇群体中,此孕产妇有梅毒感染,且合并有妊娠高血压疾病。
此外,孕产妇群体中有23例试管婴儿,其中2例围生结局是流产,余为足月产。
3 讨论
孕产妇死亡率和婴幼儿死亡率是衡量一个国家或地区政治、经济、卫生和文化水平的重要指标,通过孕产期保健管理可早期或及时发现孕期健康问题并采取相应的措施,有效降低孕产妇死亡率和围产儿死亡率,其中高危孕妇是孕产妇管理的重点。在上海市医疗体系中,社区卫生服务中心作为孕产妇保健管理网络的网底,既承担了孕情摸排、早孕建册初筛,也承担着孕期随访和产后家庭访视等工作,贯穿于孕产妇全程管理的始终。
本次研究对象中,非本市户籍孕产妇人数远多于户籍孕产妇人数,很可能与本街道近两年迁入人口数激增有关;整体的高危因素检出率已高达51.71%,非户籍孕产妇的高危因素检出率高于本市户籍孕产妇。非户籍孕产妇流动性大,管理难度更大。在孕产妇的管理工作中,对非户籍孕产妇需进行更多的孕期保健知识宣传,同时也要发挥家庭医生团队的作用,在孕期进行指导干预,特别是针对体重、血糖等可控因素。对于流动性大的孕产妇可通过微信、电话等方式进行指导干预,对于不在上海者,告知其应到居住地产院进行定期产检。
孕产妇中肥胖者比例呈现逐渐上升趋势,调查显示,早孕建册孕妇的体重指数≥24 kg/m2的发生率呈逐年上升趋势[4]。在本研究的孕产妇群体中,BMI高危因素占1/3。研究表明,孕前体重指数≥24 kg/m2者,产科并发症如妊娠合并糖尿病、妊娠期高血压疾病、巨大儿的发病率明显高于体重指数正常者[1-3]。肥胖孕产妇还会发生自然分娩困难[4-5],导致在生产时难产和剖宫产比例上升。
年龄高危在所有的孕产妇高危因素中呈明显的上升趋势[6]。本研究群体中,年龄高危占近1/5,与前些年在上海市的调查结果基本一致[7-8]。高龄产妇面临更大的身体考验和心理问题,且随着年龄的增加,妊娠期高血压、糖尿病的发生率也会增加,同时也会增加不良妊娠结局发生风险[9]。
在孕产妇的其他疾病史的高危因素中,无需药物治疗的糖尿病和甲状腺疾病占较大比例,曾有研究显示,孕产妇合并糖尿病和甲状腺疾病的发生率逐年增加[10],且伴随高龄孕产妇人数的增加会形成潜在的叠加效应。甲状腺功能正常对胎儿的神经发育至关重要,妊娠期甲状腺功能减退会影响后代智力水平和身体发育。社区应在孕前和孕期常规保健中增加碘营养健康教育内容,指导孕产妇合理摄入碘盐,孕期定期检测甲状腺功能,以期早发现、早诊断、早干预,有效预防妊娠期妇女出现甲减或者亚临床甲减,减少孕产妇及胎儿的不良妊娠结局。对血糖异常或有糖尿病高危孕产妇,社区要开展糖尿病防治健康教育,建议孕产妇合理调整膳食结构,进行适当的体育活动,并定期监测血糖水平。
妇科疾病史中,瘢痕子宫占绝大多数,2016年“二孩”政策的全面放开,剖宫产导致的瘢痕子宫孕产妇人数增多,在孕产妇高危因素中的占比也明显增加[6]。独生子女政策是造成二孩政策前中国高剖宫产率的原因之一。二孩政策开放后,这些剖宫产的妇女再次怀孕时,瘢痕子宫就成为其妊娠高危因素。随着二孩政策对家庭的渗入,家庭对二孩的计划,社会和医务人员对自然分娩的大力宣传和鼓励,和无痛分娩技术的发展,期望能增加自然分娩比例,减少剖宫产率。
异常妊娠及分娩史,即不良孕产史,在本研究高风险孕产妇群体中的占比为户籍人群中8.73%,非户籍人群中10.69%,与上海市的其他研究群体中的不良孕产史构成比相似[6,8,10]。辅助生殖和既往各种流产≥3次占异常妊娠及分娩史因素中的前两位,近些年随着结婚和生育年龄的推迟,及婚前性行为的增加,导致人工流产增多[11],多次流产又会导致不孕症发生率的增加,同时多种妇科疾病的发病率增加也导致不孕症发生率增高[12]。同时近几十年辅助生殖技术有了巨大发展,借助于辅助生殖技术而怀孕的人群也大幅增多。生殖健康知识的普及、有效避孕方法的发展与推广,也是社区在健康宣传中的重要任务之一。
在本研究對象中,无高危因素孕产妇群体的流产率较高,但半数以上发生在孕早期;而高风险孕产妇的流产发生在孕20周后。早期自然流产发生的危险因素较多[13],本社区在孕产妇建册时未做详细统计,猜测可能的原因有潜在高危因素未被识别出而被归类为非高危孕产妇组;还有可能是此类孕妇在生活中的某些行为不如高风险孕产妇谨慎小心而易致意外发生,也会增加流产的风险。后续工作中社区卫生服务中心在筛选时针对可疑的高危因素,进行相应的指导干预,可能会对改善妊娠结局有帮助;必要时增加相应家族史和已知的早期自然流产危险因素的询问和筛查。
社区卫生服务中心是社区人群最易可及的保健指导单位,要积极宣传孕前保健知识,在孕早期尽早筛查高危因素并落实各类有效干预措施,使妇幼保健领域的“医防融合”最大程度去影响和改善重点孕妇的妊娠结局。社区在常规保健指导工作时,根据高危因素的变化特征及时调整健康教育和保健服务的策略,强化精进高危孕产妇的精细化管理。最后,孕产妇保健管理工作不应仅限于妊娠期妇女,对于婚育期妇女更要宣传合理营养、均衡膳食的重要性,对降低孕期肥胖、妊娠期高血压疾病、妊娠期糖尿病等高危因素,发挥超前预防保健作用。
参考文献
[1] 陈海霞.孕前体重指数与孕期体重增长对妊娠结局的影响[J].中国妇幼保健,2011,26(21):3237-3239.
[2] 邓明群,肖新华.生活方式干预预防妊娠期糖尿病的研究现状及评价[J].中国糖尿病杂志,2019,27(9):711-714.
[3] 吴琦嫦,李素芸.孕前体重指数及孕期体重增长对妊娠结局的影响[J].中华围产医学杂志,2001,4(1):81-83.
[4] BRILEY.A complex intervention to improve pregnancy outcome in obese women;the UPBEAT randomized con-trolled trial[J].BMC Pregnancy Childbirth,2014,14:74.
[5] 范慧之,黄雷,臧贤玲.上海市四个社区孕产妇妊娠风险预防[J].上海预防医学,2013,25(8):451-452.
[6] 张祥荣,金龙妹,张卿,等.二孩政策前后重点孕妇高危因素变化分析[J].中国初级卫生保健,2020,34(10):60-65.
[7] 彭希哲,李贤,宋靓珺,等.上海市“单独两孩”生育政策实施的初步评估及展望[J].中国人口科学,2015,29(4):2-13.
[8] 计晓红,叶红,张方英,等.上海市虹梅社区重点孕妇妊娠风险分析[J].中国妇幼保健,2019,34(8):1711-1714.
[9] 余文华.高龄与适龄孕产妇的临床特点及妊娠结局分析[J].数理医药学杂志,2020,33(12):1804-1805.
[10] 秦敏,朱蓉,杜莉,等.2010—2014年上海市妊娠风险预警评估的回顾性分析[J].中国妇幼保健,2016,31(7):1353-1356.
[11] 刘淑文,张淑霞,刘玉双,等.不孕症的病因病机分析[J].实用妇科内分泌,2019,6(12):70.
[12] 郑雯雯,李秋霞,夏蕊.认知行为疗法对PCOS不孕患者辅助生殖妊娠结局的影响[J].基层医学论坛,2021,25(23):3286-3288.
[13] 肖丽,欧阳才颜,罗一平,等.妊娠期妇女发生早期自然流产的相关危险因素分析[J].海南医学,2020,31(22):2952-2954.
(收稿日期:2022-10-19)
