3.0T DCE-MRI 扫描联合DWI 在前列腺癌诊断中的价值分析
2023-08-31梁晓静
梁晓静
(肥城市人民医院医学影像科 山东 泰安 271600)
人体的前列腺位置出现上皮性恶性肿瘤情况,称为前列腺癌,该疾病在男性泌尿系统肿瘤疾病中发病率持续升高。依据癌症细胞差异以及起源等不同,前列腺癌分类较多,如果患者发病位置起源于上皮细胞,则为前列腺腺癌,如果是其他位置,则为移行上皮细胞癌,具体包括鳞癌、小细胞癌、黏液癌等[1-2]。在该类疾病的不同进展程度的差异分类中,分为潜伏期,此时患者通常没有任何症状;如果患者局部出现症状,但是转移较慢则是临床型;如果患者疾病在早期转移,预后较差的情况下则是隐蔽型。该疾病发病初期,患者身体通常没有明显变化,随着病情发展,会出现腰酸、尿频等各类症状,等患者发现疾病时,通常已经到达中后期,治疗难度大[3]。因此,对于前列腺疾病的早期诊断十分必要,初期检查病灶组织情况,明确术前分析以及治疗方案,帮助患者改善预后。常规诊断对于该类疾病病灶的显示并不清晰,因此会存在漏诊、误诊情况[4]。随着影像技术的不断发展,诊断方式也逐渐提升,MRI 主要包括磁共振弥散加权成像(diffusion weighted imaging,DWI)、MRI 动态增强(dynamic contrast enhanced magnetic resonance imaging,DCE-MRI)扫描等,在全方位扫描中能够通过成像技术,显示病灶组织细胞结构成分,明确前列腺、周围结构等关系,为临床治疗提供依据。本文旨在探索前列腺癌患者应用3.0T DCE-MRI 以及DWI 联合诊断的临床价值,内容如下。
1 资料与方法
1.1 一般资料
选取2021 年5 月—2022 年5 月肥城市人民医院收治的前列腺病变患者60 例,均为男性,年龄50 ~80 岁,平均年龄(65.56±4.23)岁;病程1 ~4 年,平均病程(2.36±0.56)年。患者对研究内容知情并签署知情同意书。纳入标准:①患者均有尿频、尿急、尿痛等排尿异常症状;②患者≥18 岁;③符合MRI 检查适应证,均首次接受该检查。排除标准:①患者有免疫缺陷,精神系统等严重疾病;②患者对研究依从性低,研究中途退出,配合度低,且后续不能及时随访和复诊;③患者临床资料不完整;④血清前列腺特异抗原>4 μg/L。
1.2 方法
为患者检查前展开宣教,患者禁水、禁食4 h,避免肠胃内部容量较多,对于结果造成不良影响。MRI 平扫:仪器采用Siemens Avanto 3.0T 超导型磁共振扫描仪,患者扫描前排尿,避免检查过程中尿量较多造成膀胱蠕动,出现伪影,影响医师对结果的判断。患者调整为仰卧位进行检查,以脚先进方式开始扫描。确认患者耻骨位置,以上方2 cm 位置为中心,展开联合扫描。在扫描过程中,为患者佩戴专用耳机,避免产生的噪声影响。仪器应用6 通道腹部相控阵表面线圈。在常规MRI 平扫中,借助TSE 序列,采取常规扫描,对横断位T2WI、冠状位T2WI、矢状位T2WI 位置,扫描确认。对参数进行调整,T2WI 参数重新设置为TR 4 240 ms,TE 94 ms,采集矩阵256×230。层厚调整为5 mm,层间距为0.6 mm,扫描视野为300 mm×225 mm。
MRI-DWI 序列扫描:进行单次激发平面回波序列,对于患者横轴位扫描。参数设置为TR 3 900 ms,TE 79 ms,层厚5mm,FOV 为300 mm×234 mm,采集矩阵192×192,余同T2WI 序列,b 值依次选择为50、400、800 s/mm2。在进行DCE-MRI 扫描,借助三维容积内插体部序列,明确患者情况,对横断面上疑似病灶扫描,应用对比剂,采取钆喷酸葡甲胺(Gd-DTPA)注射液,剂量依据患者体重以及实际情况而定,达到0.1 mmoL/kg,确认药物用量。给药过程中,经肘静脉给药,控制注射速率为3 mL/s,匀速状态下对患者进行推注。同时,加注10 mL 0.9%氯化钠溶液,结束后,展开动态增强扫描。参数调整为TR 4.65 ms,TE 1.55 ms,矩阵192×146,层厚3.60 mm,FOV 为260 mm×260 mm,NEX 为1。在扫描持续周期中,扫描时间15 s/期,连续8 期,对患者行矢状位及冠状位延迟扫描,并且持续进行。扫描结束后,对显示图像进行处理,将结果上传至工作站,医师进行查阅,由两名经验丰富的医师进行共同研究确认。
完成DWI 序列扫描,自动处理重建后,呈现表观弥散系数图。如果患者的病灶为多发情况,对最大病灶进行测量。每一处病灶要进行重复勾画,感兴趣区为3 次,取测量的平均值,以此作为前列腺病灶的ADC 值。对DCE-MRI 扫描结果进行分析,采用血流动力学定量分析软件处理,导入软件8 期序列,借助股动脉层面,勾画感兴趣区为圆形,后明确此位置中的正常供血血管时间浓度曲线,作为血管输入函数曲线,参照为A 正F 曲线,通过Tofts 双室模型定量分析,明确患者前列腺病灶层面的血管渗透性,对参数进行确认。明确前列腺癌MRI 诊断标准,需要根据病灶实际情况,确定T2WI、信号特点、DWI、b 值的信号、ADC 值、DCE-MRI 定量分析值等,确定患者最终结果。
1.3 观察指标
①比较不同检查方法诊断结果,比较灵敏度、特异度、准确率指标;②分析患者良恶性病灶表现及参数指标差异;③对比良恶性患者血管渗透性参数。
1.4 统计学方法
采用SPSS 22.0 统计软件分析数据。符合正态分布的计量资料以均数±标准差(±s)表示,采用t检验;计数资料以频数(n)、百分率(%)表示,采用χ2检验,以P<0.05 为差异有统计学意义。
2 结果
2.1 两种检查方式诊断效能比较
病理检查显示恶性35 例,良性25 例;DCE-MRI联合DWI 检测恶性34 例(真阳32 例,假阳2 例),良性26 例(真阴23 例,假阴3 例);DWI 检测恶性33 例(真阳25 例,假阳8 例),良性27 例(真阴17 例,假阴10 例);DCE-MRI 联合DWI 检查灵敏度91.43%、特异度92.00%、准确率91.67%均高于DWI诊断的71.43%、68.00%、70.00%,差异有统计学意义(P<0.05),见表1、表2。

表1 两种检查方式检出结果 单位:例

表2 两种检查方式诊断效能[%(n/m)]
2.2 对比患者良恶性病灶表现及参数指标
恶性患者指数表现扩散系数(exponential apparent diffusion coefficient,EADC)、丝氨酸(serin,SER)、遗传学的分析(microsatellite instability,MSI)值均高于良性,表观弥散系数(apparent diffusion coefficient,ADC)、残留功能达峰时间(time to max,Tmax)、峰值强度(signal intensity of peak,SI peak)值低于良性病变患者,差异均有统计学意义(P<0.05),见表3。
表3 患者良恶性病灶表现及参数指标比较(±s)
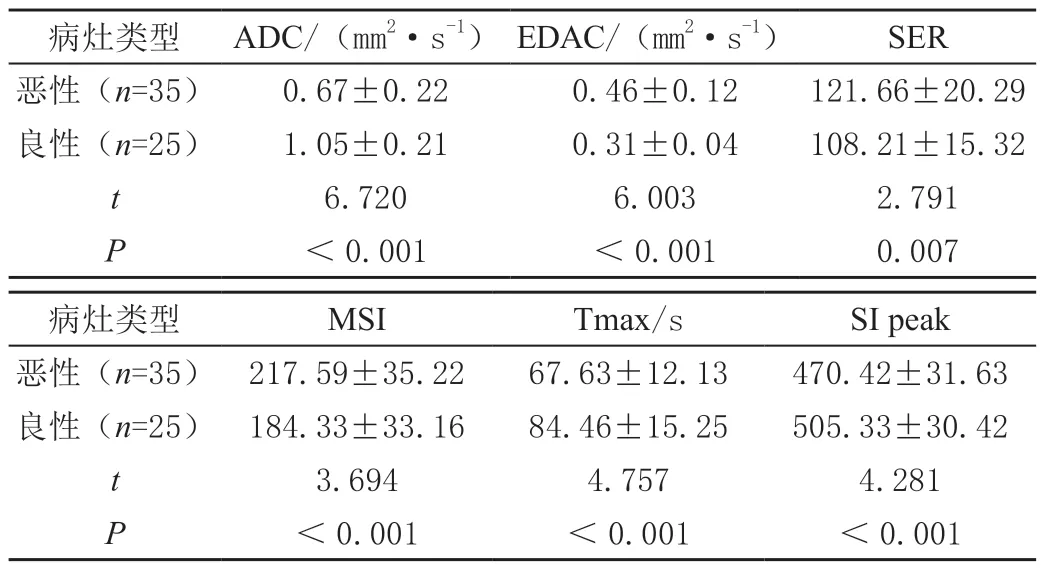
表3 患者良恶性病灶表现及参数指标比较(±s)
病灶类型 ADC/(mm2·s-1) EDAC/(mm2·s-1) SER恶性(n=35) 0.67±0.22 0.46±0.12 121.66±20.29良性(n=25) 1.05±0.21 0.31±0.04 108.21±15.32 t 6.720 6.003 2.791 P<0.001 <0.001 0.007病灶类型 MSI Tmax/s SI peak恶性(n=35) 217.59±35.22 67.63±12.13 470.42±31.63良性(n=25) 184.33±33.16 84.46±15.25 505.33±30.42 t 3.694 4.757 4.281 P<0.001 <0.001 <0.001
2.3 对比良恶性患者血管渗透性参数
容量转运常数(transfer constant,Ktrans)、速率常数(reverse rate constant,Kep)、血管外细胞外间隙体积百分数(extravascular extracellular volume fraction,Ve)血管渗透性参数均高于良性病变患者,差异有统计学意义(P<0.05),见表4。
表4 良恶性患者血管渗透性参数比较(±s,min-1)

表4 良恶性患者血管渗透性参数比较(±s,min-1)
病灶类型 Ktrans Kep Ve恶性(n=35) 2.41±0.62 1.93±0.68 0.81±0.21良性(n=25) 1.04±0.35 1.01±0.31 0.61±0.18 t 9.958 6.301 3.854 P<0.001 <0.001 <0.001
3 讨论
前列腺癌疾病通常早期并没有明显症状,随着肿瘤逐渐生长发展,患者会出现各类中期症状,典型症状是尿频、尿急,尿流速度明显缓慢,并且排尿不通畅,出现尿失禁等情况以及各类下尿路梗阻症状[5]。在中晚期阶段,患者在肿瘤压迫下,会产生骨痛、脊髓神经等变化的情况。到达病情晚期阶段,患者排尿更加困难,出现尿量减少情况,甚至无尿,骨盆、肋骨等位置开始出现疼痛、麻木感觉,并且范围扩大到大腿等位置。部分患者还会伴有食欲降低、体重下降的情况,引发便秘、恶心、呕吐,以及全身乏力症状。在肿瘤的持续压迫下,到达膀胱、直肠位置,则会引发大小便失禁,部分患者还会有血尿、勃起功能障碍等情况[6-7]。
对于前列腺癌的有效诊断十分必要,MRI 常规平扫方式在各类疾病诊断中都有较高价值,对人体软组织的分辨率较高,在经断层扫描过程中,能够对于人体全方位扫描。对于前列腺包膜位置,能够有效检查,通过动态增强的方式,明确对应的强度曲线,提高准确率,对于疾病类型进行有效诊断[8-9]。该检查方式属于影像诊断技术,在扫描中,能够显示患者血流动力学参数,对于体积较小肿瘤,也能够清晰显示。DWI 对于患者局部的低密度病灶能够显示。在早期诊断中,病灶扫描后不会出现异常情况,平扫过程中,呈现等密度情况,增强扫描后显示低密度情况。DWI扫描能够明确ADC 值,明确其中水分子扩散速度,进而了解病情进展。人体出现该疾病后,癌细胞分布紧密,对于腺管会造成严重破坏,其中的水分子分散以及数量都受到限制[10]。因此,在检查中,DWI 图像显示为高信号,如果ADC 值较高,则多为低信号,通过对相关参数的判断,能够对前列腺癌情况进行定量分析。MRI 可以依据时间-信号强度曲线等,分析疾病相关参数,鉴别诊断癌症类型。在成像中,能够反映新生血管数量、通透性,为病灶具体情况提供有效评估依据。两种方式的联合应用,可对人体进行全方位扫描,呈现多平面成像,有参数分析等功能。通过检测病灶组织内部的细胞数量、信号、形态等,对病情进展进行分析。本文研究结果显示,DCE-MRI 联合DWI 检测恶性34 例,良性26 例;DWI 检测恶性33 例,良性27 例;DCE-MRI 联合DWI 检查灵敏度91.43%、特异度92.00%、准确率91.67%均高于DWI诊断的71.43%、68.00%、70.00%(P<0.05);恶性病变患者EDAC、SER、MSI 值均高于良性病变患者,ADC、Tmax、SI peak 值低于良性病变患者(P<0.05);恶性病变患者Ktrans、Kep、Ve血管渗透性参数均高于良性病变患者(P<0.05)。与以往研究结果一致[10]。
综上所述,在前列腺癌患者中,3.0T DCE-MRI 联合DWI 诊断对于病灶情况、患者相关参数显示全面,诊断准确率、灵敏度、特异度较高,能够为后续治疗提供有效参考依据。
