肾部分切除术患者术后急性肾功能损伤出入量观测的最佳时间窗研究*
2023-08-21蔡海晶张成伟
蔡海晶,张成伟
(南京大学医学院附属鼓楼医院泌尿外科,南京 210008)
肾癌是临床泌尿系统高发肿瘤,手术是目前治疗此类疾病的主要方式之一[1]。对于早期肾癌患者,采用肾部分切除术不仅能够保留患者部分肾脏,还可有效降低远期肾功能不全的发生概率[2]。肾部分切除术中需阻断肾动脉血流,但该操作可造成肾热缺血性损伤,再灌注时易出现急性肾功能损伤[3]。研究结果表明[4],对侧肾功能正常者,健侧肾功能常会出现代偿性改变,正常肾脏可代偿手术造成的肾脏损伤。另有研究显示[5],肾肿瘤患者实施肾冷冻消融术的术后第1天,患者肾功能下降与远期肾功能结局相关。因此,尽早识别患者肾损伤,采取有效干预措施对于改善预后具有重要意义[6]。尿量是早期识别急性肾损伤的重要指标,在实际工作中易受利尿剂等治疗药物、水负荷状态等因素影响,但在临床工作中按每小时记录患者尿量则会明显增加护理工作者的工作量及误差[7]。本研究旨在分析肾部分切除术患者术后出入量的最佳时间窗及对其肾功能损伤的预测价值,旨在为观察患者病情及液体管理提供可靠依据。现报道如下。
1 资料与方法
1.1 一般资料
选择2019年10月至2021年10月本院行肾部分切除术的肾癌患者131例。纳入标准:均经病理组织检验确诊为肾透明细胞癌;未见淋巴结转移;未见深静脉癌栓;术前肌酐水平正常;术中热缺血时间<40 min;排除标准:术中发生严重并发症;既往存在严重慢性肾功能不全;术前肾动脉损伤;肾肿瘤复发;合并其他恶性肿瘤;既往存在精神病史;拒绝配合研究。该研究符合《赫尔辛基宣言》要求,患者及家属均签署知情同意书。
1.2 方法
患者入院后采集基础信息资料,包括性别、年龄、肿瘤直径、体重、基础疾病及手术方式等。在手术当天返室后记录其手术时间、手术返室时间、热缺血时间等;使用可每小时测量患者尿量的子母式集尿袋;使用输液泵以记录液体每小时入量,使用患者术后出入量监测表,以准确记录其时间窗出入量(时间窗出入量=该时间段内液体总入量-总尿量);备注利尿药物使用状况。在术后第1天记录患者肾周引流量,复查血常规、血红蛋白及血肌酐水平。将术后血清肌酐水平上升超过26.6 μmol/L作为并发急性肾损伤确诊的最低标准,以此为标准将患者分别纳入急性肾损伤组和无急性肾损伤组。估测肾小球滤过率(estimated glomerular filtration rate,eGFR)计算方法:eGFR=186×血肌酐-1.154×年龄-0.203×0.752(女性)×1.233(中国人)。以eGFR≤60 mL·min-1·1.73 m-2作为肾功能下降。
1.3 统计学处理
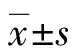
2 结 果
2.1 两组一般情况比较
肾癌患者术后21例发生急性肾损伤(纳入急性肾损伤组),占16.03%(21/131),110例无急性肾损伤(纳入无急性肾损伤组),占83.97%(110/131)。两组一般资料比较,差异无统计学意义(P>0.05)。见表1。

表1 两组一般情况比较
2.2 两组围手术期指标比较
急性肾损伤组热缺血时间长于无急性肾损伤组,术后1年肾功能正常率[91.82%(101/110)]低于无急性肾损伤组[61.90%(13/21)],差异有统计学意义(P<0.05)。见表2。
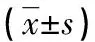
表2 两组围手术期指标比较
2.3 术后各时间窗出入量分布情况
急性肾损伤组各时间窗出入量均高于无急性肾损伤组,见图1。
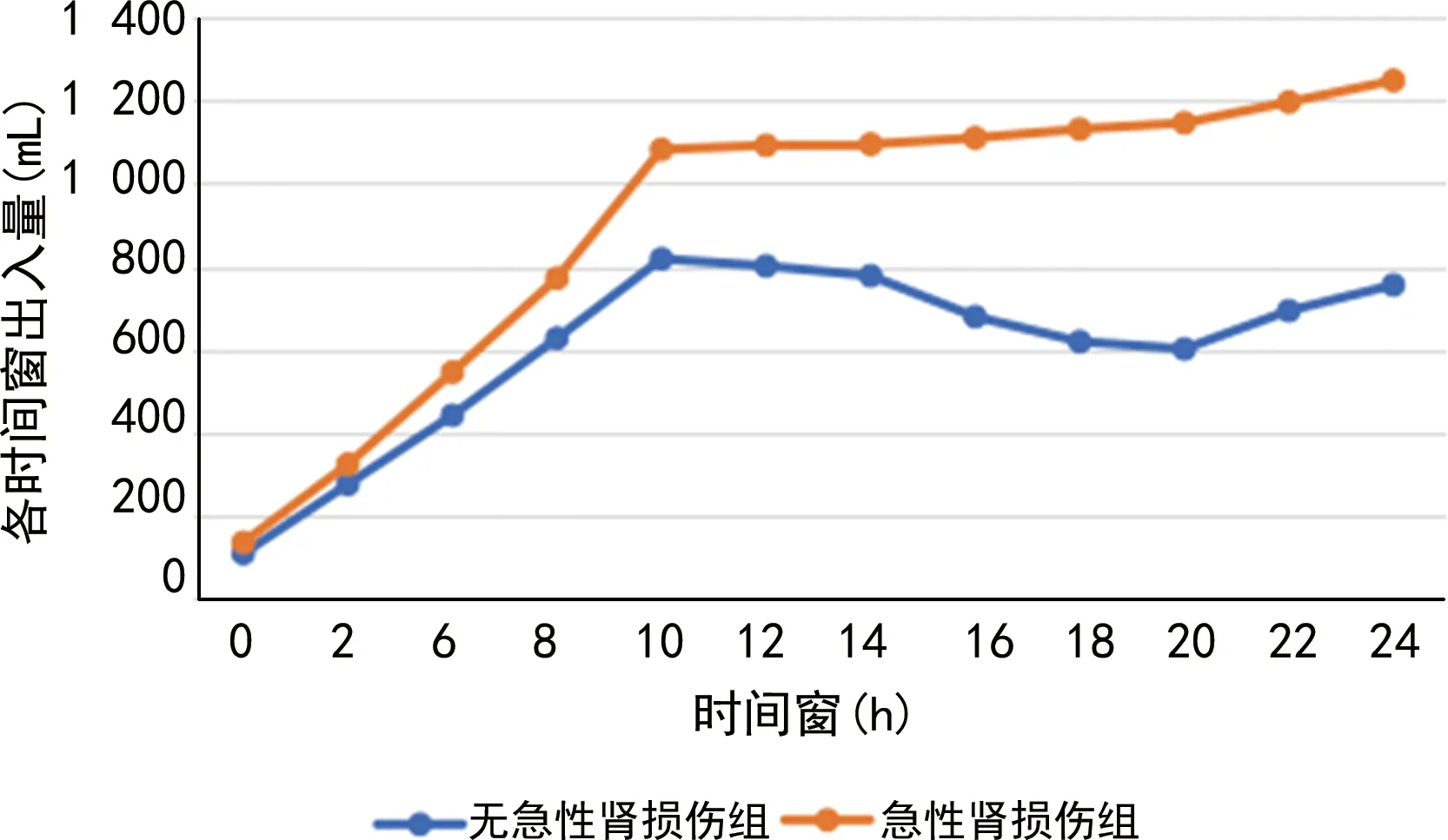
图1 两组术后各时间窗出入量分布情况
2.4 患者术后急性肾功能损伤出入量观测的最佳时间窗
急性肾损伤组术后10、12、14、16、18 h出入量均高于无急性肾损伤组,差异有统计学意义(P<0.05)。经曲线下面积(area under curve,AUC)-ROC分析,术后10 h是患者术后急性肾功能损伤出入量观测的最佳时间窗。见表3。

表3 两组术后急性肾功能损伤出入量观测的最佳时间窗[M(Q1,Q3),mL]
2.5 患者术后急性肾损伤的独立危险因素
多元logistic回归分析结果显示,热缺血时间、术后10 h时间窗出入量是患者术后急性肾损伤的独立危险因素(P<0.05)。见表4。

表4 患者术后急性肾损伤的独立危险因素分析
3 讨 论
近年来,随着人们体检意识的提高,在早期被发现的肾肿瘤越来越多。相关调查结果表明,一半以上的肾肿瘤是偶行计算机断层扫描(CT)检查时诊断出的[8]。此类患者的肿瘤直径通常较小,临床常以腹腔镜肾部分切除术作为首选治疗措施。但实施肾部分切除术过程中,需阻断患者肾血管,可能造成术后急性肾损伤,最终造成肾功能下降[9]。有研究结果显示[10],>20%的肾部分切除术患者在术后会出现急性肾功能损伤。本研究结果显示,21例(占16.03%)患者出现急性肾损伤,构成比相对较低,分析其原因可能是因为排除了术中出现严重并发症、术后输血、使用利尿剂药物者,减少了高危急性肾损伤人群纳入研究[11-12]。本研究中,有18例患者在1年后出现肾功能水平下降,占急性肾功能损伤者的38.09%,这与URABE等[13]的研究结果相似。表明肾部分切除术后第1天的eGFR水平降低与远期肾功能结局相关,患者术后早期肾功能受损可造成远期肾功能损伤。
本研究结果显示,急性肾损伤组热缺血时间长于无急性肾损伤组,各时间窗出入量均高于无急性肾损伤组;多元logistic回归分析结果显示,热缺血时间、术后10 h时间窗出入量是患者术后急性肾损伤的独立危险因素(P<0.05)。表明热缺血时间、术后10 h时间窗出入量可成为术后急性肾损伤的可干预因素。多中心重症监护室的研究表明[14],肾损伤后患者液体平衡及尿量对其预后具有重要意义,较低尿量或较高液体均可造成肾损伤患者死亡。本研究中,两组患者液体入量相似,而急性肾损伤组的平均尿量较非急性肾损伤组患者更少,表明发生急性肾损伤患者机体承受更高容量负荷。分析原因主要为,目前临床对于此类患者术后总液体摄入量并无明确标准,常根据过往临床经验进行补液,忽略了急性肾损伤的影响,导致患者液体总体负荷量较大[15-16]。而危重症合并急性肾损伤患者在住院期间容量负荷持续时间越长,其致死率越高。同时,在血肌酐峰值期间合并容量负荷者,其肾功能也难以得到有效恢复[17]。本研究中,急性肾损伤组相较于非急性肾损伤组术后前12 h容量负荷明显升高,这是因为患者刚经历术侧肾实质缺失及热缺血,肾功能出现明显下降,血肌酐水平明显上升,机体呈高容量负荷,会使急性肾损伤的发生率提升[18-19]。本研究结果显示,术后10 h是患者术后急性肾功能损伤出入量观测的最佳时间窗。因此,临床应加强肾部分切除术患者术后10 h时间窗的管理与监测,尽可能避免急性肾损伤的发生[20]。
综上所述,热缺血时间、术后10 h时间窗出入量是患者术后急性肾损伤的独立危险因素,且术后10 h是患者术后急性肾功能损伤出入量观测的最佳时间窗。但本研究仍存在不足,例如研究时间有限,受人力影响,本研究未能将术中术后输血、使用利尿药物等纳入考量,从而可能对研究结果产生偏倚;本研究样本量较小,急性肾损伤组病例数较少,今后将完善相关资料收集,并扩大样本量开展研究。
