应用IPAT实施体位干预对早产儿喂养及生长发育的影响
2023-08-19段旭锋侯凤霞杨阿平杨莹波牛蕾蕾樊锋娟
段旭锋,侯凤霞,杨阿平,杨莹波,牛蕾蕾,樊锋娟
(西安交通大学第一附属医院新生儿科,西安710061)
0 引言
据统计,我国孕妇早产率约为7.1%,占全球孕妇早产率的7.8%[1]。早产儿过早脱离母体,错过了宫内骨骼神经发育的最佳时机,出生后躯干及四肢肌力弱,协调性差,影响发育性技能的习得及自我调节能力,阻碍远期的行为发育[2]。根据新生儿发展性照顾理论,通过实施早期的体位干预,模拟胎儿宫内体位,以延续维持早产儿靠近中线的屈曲体位,减少早产儿压力,促进生长发育,降低体位不当对早产儿造成的危害[3]。目前,国内对早产儿的体位干预尚处于初步探索阶段,所采用和实施的体位干预方法存在较大的差异。2010年Coughlin M等开发了婴儿体位评估工具(The Infant Positioning Assessment Tool,IPAT),是用于指导临床护理人员为新生儿维持最理想的体位,并提供一个评估新生儿体位的标准化工具[4]。分析IPAT对早产儿进行体位干预研究的文献,以期为临床医务工作者对早产儿体位干预提供指导意见。
1 对象与方法
1.1 研究对象
采用便利抽样法,选取2021年10月—2022年10月在西安市某三甲医院新生儿重症监护室(neonatal intensive care unit,NICU)中的70例早产儿作为研究对象,按照随机数表法将其分为研究组与对照组,每组各35例。纳入标准:出生胎龄为28~34周,体重2 kg以下者;出生后24 h内入住新生儿NICU;未接受手术治疗且生命体征稳定者;监护人知情同意,愿意参与本研究。排除标准:有严重的先天性疾病、畸形、神经运动异常、颅脑损伤、先天性斜颈者。剔除标准:中途放弃治疗或转院治疗者。本研究经医院伦理委员会批准,早产儿家长均签订知情同意书。
1.2 研究方法
组建由新生儿科护士和医师等组成的体位干预研究小组。参与本研究的护士具有5年以上的新生儿护理经验,均通过体位摆放、体位评估及相关指标测量的系统培训与考核,以保证早产儿护理的安全性和数据收集的准确性。
对照组的护理方法:早产儿出生后24 h内由责任护士将其置于恒温暖箱中,实施常规鸟巢护理。遵医嘱给予早产儿暖箱复温、心电监护、营养支持、抗感染等护理。
研究组的护理方法:①制作简易辅助工具。选用柔软的棉质床单,将床单裁剪成V型(宽约10 cm),装入谷类填充物,四周用针线缝制,制成简易体位辅助工具(见图1)。②体位干预。在常规护理的基础上应用IPAT实施体位干预,直至矫正胎龄37周。用柔软的全棉床单制作的周围高8~10 cm的U型鸟巢,使用时将新生儿一次性浴巾垫于上面,边缘卷于鸟巢下面,将早产儿裸放在备有鸟巢的恒温暖箱中,在其肩颈部垫小毛巾(长15 cm、宽5 cm、高1 cm)。由责任护士采用IPAT进行体位摆放,即头部居中,略向前弯曲10°,颈部中立,手接触脸颊,肩部伸展,髋部对准,膝盖、脚踝及脚部对齐,使身体呈生理性屈曲状态。摆位时动作轻柔,从大肌群开始,分别为髋-下肢-头-颈-肩-手,使早产儿身体各部位接近理想的生理性屈曲,靠近中线。每次诊疗或护理操作后,由两名责任护士对早产儿摆位,并进行IPAT评分,得分≤8分者需重新摆位,摆位后再评分。早产儿的IPAT评分为2名评估者得分的均值,评分达标后,将体位辅助工具分别放置于早产儿的头部和四肢,进行体位固定,不可将全部重量放在早产儿身上。整理好各种管路,将IPAT制作成卡片挂于早产儿床头,每2~4 h对早产儿调整一次体位。

图1 简易体位辅助工具Fig.1 Simple position aid
1.3 观察指标
观察两组早产儿达全肠内营养时间、开始经口喂养时间、达全经口喂养时间、胃管留置时间、胎便排尽时间、呼吸机使用时间、住院时间、出生后体重变化及扁头畸形发生率。①开始经口喂养指首次经口奶瓶喂养量达5 ml以上。②达全经口喂养指经口奶瓶喂养奶量达120 ml/(kg.d),且无须管饲达48 h。③体重测量方法:早产儿每天沐浴后将其轻轻平放在婴儿体重秤上,等待10 s,体重示数波动<0.1 kg时,即为早产儿体重。④扁头畸形发生率:由1名康复治疗师采用卡尺测量法测评早产儿头颅形态,并按照新生儿颅形异常的临床分类系统进行测量及诊断,于早产儿入院24 h内及出院当天测评。由责任护士计算扁头畸形发生率。扁头畸形发生率=扁头畸形发生例数/早产儿总例数×100%[5]。
1.4 统计学方法
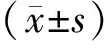
2 结果
2.1 一般资料
70例早产儿中,对照组与研究组各35例。两组早产儿的一般资料经比较,差异不显著(P>0.05),见表1。
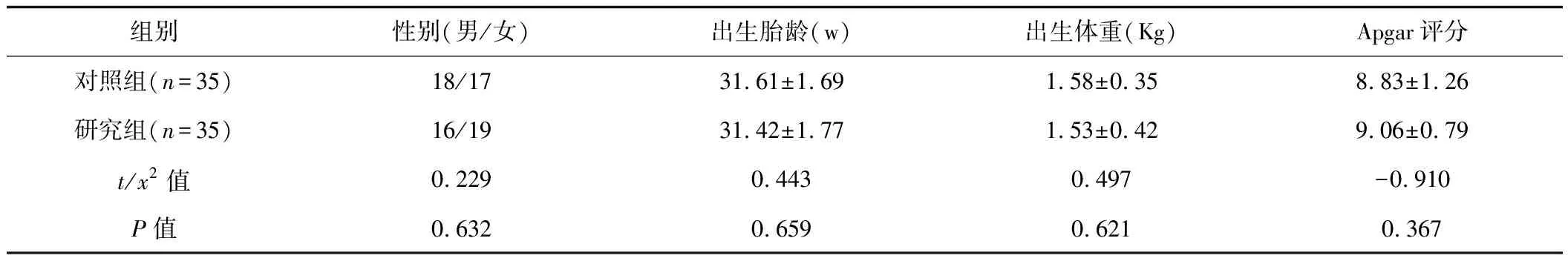
表1 两组早产儿一般资料比较
2.2 效果评价
2.2.1 喂养指标比较
两组早产儿达全肠内营养时间、开始经口喂养时间、达全经口喂养时间、胃管留置时间及胎便排尽时间差异显著(P<0.05),具有统计学意义,见表2。
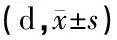
表2 两组早产儿的喂养指标比较
2.2.2 呼吸机使用时间、体重及住院时间比较
两组早产儿呼吸机使用时间、恢复出生体重时间、矫正胎龄34周和36周体重均差异显著(P<0.05),两组早产儿出院时的体重和住院时间差异不显著(P>0.05),见表3。

表3 两组早产儿呼吸机使用时间、住院时间及出生后体重比较
2.2.3 扁头畸形发生率比较
研究组的早产儿扁头畸形发生率占17.14%,对照组的早产儿扁头畸形发生率占42.85%,两组早产儿扁头畸形发生率差异显著(P<0.05),见表4。

表4 两组早产儿扁头畸形发生率比较例
3 讨论
3.1 提高早产儿经口喂养能力,缩短达全肠内营养时间
早期体位干预不仅有利于维持早产儿靠近中线的屈曲体位,还可提高自我调节能力,促进经口喂养。本研究结果显示,研究组早产儿运用IPAT实施体位干预后,开始经口喂养时间、达全经口喂养时间、达全肠内营养时间、胃管留置时间及呼吸机使用时间均显著少于对照组,与李蕊等研究结果一致[8]。胎儿的神经肌肉发育主要发生在孕妇妊娠晚期的后3个月,狭小的子宫空间促进胎儿四肢呈生理性屈曲,有利于神经肌肉的快速发育[9]。早产儿过早出生,肌力弱,协调性差,应用IPAT实施体位干预可模拟胎儿宫内体位,使早产儿维持靠近身体中线的屈曲状态。早产儿头颈部的中立屈曲有利于呼吸肌和下颌肌肉群的发育,使早产儿较早的稳定呼吸运动,改善吞咽功能。早产儿双手触及面部或口部可促进手-口互动及拳头或手指的非营养吸吮,增强口腔运动,加快吸吮反射的发育。早产儿经口喂养能力的成熟取决于吸吮-吞咽-呼吸三者的协调,应用IPAT实施体位干预可促进早产儿全身肌肉及神经反射的发育,增强三者间的协调性,提高经口喂养能力,可尽早过渡至全肠内营养。
3.2 促进早产儿消化吸收,增加体重
早产儿过早脱离母体宫内环境,存在胃肠功能、消化吸收障碍,极易出现喂养不耐受。其次出生后被放置在NICU暖箱中,缺乏安全感,易出现哭闹、躁动及应激反应,增加热量消耗,导致早产儿体重增长缓慢。应用IPAT实施体位干预,借助体位辅助工具维持早产儿四肢及躯干的中立蜷缩,增强早产儿的安全感,使其身心处于愉悦的放松状态,有利于提高早产儿的睡眠质量,促进大脑发育,避免因频繁哭闹、躁动和应激而增加热量消耗。正确的体位姿势可促进早产儿各器官的进一步发育,改善胃肠道消化吸收功能,避免出现喂养不耐受。本研究应用IPAT实施体位干预后,使早产儿较早恢复至出生体重,矫正胎龄34周和36周体重增长均显著高于对照组,与Painter等研究结果一致[10]。舒适的体位可促进早产儿体重增长,但对于早产儿出院时的体重和住院时间无明显影响,原因在于 NICU早产儿出院的标准是早产儿生命体征稳定,各项指标符合标准才可出院,其住院时间不会因为某些指标达标而缩短。
3.3 降低早产儿扁头畸形的发生率
早产儿胎龄及体重越小,全身肌张力越低,神经发育越不成熟。早产儿较低的觉醒度,导致在固有的体位中无法自主变化睡姿,头颅习惯于偏向一侧。早产儿的颅骨骨骼较柔软,更易受外力影响而出现扁头畸形,严重影响后期的生长发育和头颅美观[11]。本研究中,对照组早产儿扁头畸形发生率占42.85%,研究组早产儿扁头畸形发生率占17.14%,两组差异显著,说明早期预防早产儿扁头畸形具有十分重要的意义。应用IPAT实施体位干预,在早产儿头部放置U型小软枕,使早产儿头部相对固定、居中,略向前弯曲,颈部保持中立,不仅可促进早产儿颈部肌力的发育,而且有效调整头颅受压位置,减少移位,避免头颅偏向一侧。此外,体位干预加强了科室对护理人员更换早产儿体位频率的监督,增强了护理人员对早产儿体位管理的执行力,可避免早产儿头部局部长时间受压,降低了早产儿扁头畸形发生率。
