血浆D-二聚体水平在初诊弥漫大B细胞淋巴瘤患者预后判断中的价值
2023-08-16朱亭郡章敬成涂燕夏冰天倪丽红胡慧仙
朱亭郡 章敬成 涂燕 夏冰天 倪丽红 胡慧仙


[摘要] 目的 探討治疗前血浆D-二聚体水平在初诊弥漫大B细胞淋巴瘤(diffuse large B cell lymphoma,DLBCL)患者预后判断中的价值。方法 回顾性分析2016年1月至2022年1月浙江大学医学院附属金华医院收治的156例初诊DLBCL患者的临床资料,采用受试者操作特征曲线(receiver operating characteristic curve,ROC曲线)确定治疗前血浆D-二聚体的最佳临界值,并根据临界值将患者分为低水平组和高水平组。比较两组患者的凝血功能指标、临床病理特征、总生存(overall survival,OS)及无进展生存(progression free survival,PFS)的差异,采用单因素及多因素Cox回归分析初诊DLBCL患者临床病理特征与预后的关系。结果 两组患者的美国东部肿瘤协作组评分、国际预后指数评分、Ann Arbor分期、血红蛋白、结外病灶数目、B症状等比较差异均有统计学意义(P<0.05);高水平组患者的凝血酶原时间显著长于低水平组(P<0.05);高水平组患者的3年OS率显著低于低水平组(67.1% vs. 86.7%,c2=11.152,P=0.001),3年PFS率显著低于低水平组(56.8% vs. 74.3%,c2=5.371,P=0.020)。多因素Cox回归分析显示,D-二聚体≥858μg/L是影响初诊DLBCL患者OS的独立危险因素(P<0.05)。结论 治疗前血浆D-二聚体升高与DLBCL患者生存不良有关,是初诊DLBCL患者OS的独立不良预后因子。
[关键词] 弥漫大B细胞淋巴瘤;初诊;D-二聚体;预后
[中图分类号] R733 [文献标识码] A [DOI] 10.3969/j.issn.1673-9701.2023.22.002
Value of plasma D-dimer level in prognosis of patients with newly diagnosed diffuse large B cell lymphoma
ZHU Tingjun, ZHANG Jingcheng, TU Yan, XIA Bingtian, NI Lihong, HU Huixian
Department of Hematology, Affiliated Jinhua Hospital, Zhejiang University School of Medicine, Jinhua 321000, Zhejiang, China
[Abstract] Objective To evaluate the prognostic value of pretreatment plasma D-dimer levels in patients with newly diagnosed diffuse large B cell lymphoma (DLBCL). Methods The clinical data of 156 newly diagnosed DLBCL patients in the Affiliated Jinhua Hospital, Zhejiang University School of Medicine from January 2016 to January 2022 were retrospectively analyzed. Receiver operating characteristic (ROC) curve was used to calculate the optimal cut-off value, and the patients were divided into low level group and high level group according to the cut-off value. The differences in coagulation function indexes, clinicopathological characteristics, overall survival (OS) and progression free survival (PFS) between the two groups were compared. The relationship of clinicopathological characteristics and prognosis in patients with newly diagnosed DLBCL were analyzed by univariate and multivariate Cox regression analysis. Results The Eastern Cooperative Oncology Group score, international prognostic index score, Ann Arbor stage, hemoglobin, number of extranodal lesions and B symptoms of the two groups were statistically significant (P<0.05). The prothrombin time in high level group was significantly longer than that in low level group (P<0.05). The 3-year OS rate in high level group was significantly lower than that in low level group (67.1% vs. 86.7%, χ2=11.152, P=0.001), and the 3-year PFS rate was significantly lower than that in low level group (56.8% vs. 74.3%, χ2=5.371, P=0.020). Multivariate Cox regression analyses showed that D-dimer≥858μg/L was an independent risk factor for OS in newly diagnosed DLBCL patients (P<0.05). Conclusion High pretreatment plasma D-dimer level is associated with poor prognosis for patients with newly diagnosed DLBCL, and is also an independent poor prognostic factor.
![]() [Key words] Diffuse large B cell lymphoma; Newly diagnosed; D-dimer; Prognosis
[Key words] Diffuse large B cell lymphoma; Newly diagnosed; D-dimer; Prognosis
弥漫大B细胞淋巴瘤(diffuse large B cell lymphoma,DLBCL)是非霍奇金淋巴瘤中最常见的亚型,占所有非霍奇金淋巴瘤的30%左右[1]。DLBCL是一种高度异质性疾病,不同患者之间具有明显的生物学、病理学和临床变异性[2]。以利妥昔单抗为基础的联合化疗是初诊DLBCL患者的标准治疗,且极大改善患者的预后[3]。然而仍有40%的患者出现疾病难治或复发[4]。目前国际上评价DLBCL预后的指标主要有国际预后指数(international prognostic index,IPI)、修订版IPI(revised-IPI,R-IPI)和美国国家综合癌症网络IPI(National Comprehensive Cancer Network-IPI,NCCN-IPI)[5-7];但它们均未考虑到淋巴瘤的异质性病理亚型。D-二聚体是纤维蛋白溶解产物之一,血浆高水平D-二聚体与多种实体瘤的预后相关[8-13]。但在血液系统恶性肿瘤中,尤其是DLBCL患者中的临床意义和对预后的影响尚无统一结论[14-17]。本研究旨在探讨治疗前血浆D-二聚体水平在初诊DLBCL患者预后评估中的价值。
1 资料和方法
1.1 临床资料
回顾性分析2016年1月至2022年1月浙江大学医学院附属金华医院收治的156例DLBCL患者。纳入标准:①经病理确诊的初诊DLBCL患者;②符合世界卫生组织淋巴瘤分类诊断标准;③临床资料及随访数据完整。排除标准:①有先天性血栓性疾病及凝血障碍或正在接受抗凝、抗血小板聚集等药物治疗;②原发纵隔大B细胞淋巴瘤、原发于中枢神经系统的DLBCL;③合并严重的心血管、肝、肾疾病及传染病。本研究经浙江大学医学院附属金华医院伦理委员会批准(伦理审批号:2022251),所有患者均知情同意并签署知情同意书。
1.2 治疗方案
所有患者均接受R-CHOP方案化疗:利妥昔单抗375mg/m2,第0天,环磷酰胺750mg/m2第1天,表柔比星50mg/m2第1天,长春地辛3mg/m2第1天,地塞米松15mg/d第1~5天,21d为一个周期。所有患者中位治疗周期6个(4~8个)。
1.3 随访方法
通过查阅患者的住院资料及电话进行随访,截止时间2022年12月31日。总生存(overall survival,OS)时间定义为患者从疾病诊断到任何原因死亡的时间或随访截止日期。无进展生存(progression free survival,PFS)时间定义为患者从疾病诊断到进展、死亡的时间或随访截止日期。
1.4 统计学方法
采用SPSS 26.0软件对数据进行统计学分析。计数资料以例数(百分率)[n(%)]表示,比较采用c2检验。计量资料以均数±标准差(![]() )表示,两组间比较采用t检验。采用受试者操作特征曲线(receiver operating characteristic curve,ROC曲线)确定治疗前血浆D-二聚体水平的最佳临界值。生存分析采用Kaplan-Meier法,并进行log-rank检验。单因素和多因素Cox回归分析患者预后影响因素。P<0.05为差异有统计学意义。
)表示,两组间比较采用t检验。采用受试者操作特征曲线(receiver operating characteristic curve,ROC曲线)确定治疗前血浆D-二聚体水平的最佳临界值。生存分析采用Kaplan-Meier法,并进行log-rank检验。单因素和多因素Cox回归分析患者预后影响因素。P<0.05为差异有统计学意义。
2 结果
2.1 治疗前血浆D-二聚体水平最佳临界值的确立
本研究共纳入156例初诊DLBCL患者,其中男82例,女74例;60岁以上92例,60岁及以下64例,中位年龄63(34~92)岁。ROC曲线确定治疗前血浆D-二聚体最佳临界值为858μg/L,敏感度71.4%,特异性62.0%,曲线下面积(area under the curve,AUC)为0.670(95%CI:0.566~0.775,P=0.002),见图1。根据D-二聚体最佳临界值将患者分为低水平组和高水平组。
2.2 不同D-二聚体水平患者的临床病理特征比较
两组患者的美国东部肿瘤协作组(Eastern Cooperative Oncology Group,ECOG)評分、IPI评分、Ann Arbor分期、血红蛋白、结外病灶数目、B症状等比较差异均有统计学意义(P<0.05);两组患者的年龄、性别、β2微球蛋白、Ki-67、细胞亚型比较差异均无统计学意义(P>0.05),见表1。
2.3 不同D-二聚体水平患者的凝血功能指标比较
高水平组患者的凝血酶原时间(prothrombin time,PT)显著长于低水平组(P<0.05),两组患者的活化部分凝血活酶时间(activated partial thromboplastin time,APTT)、凝血酶时间(thrombin time,TT)和纤维蛋白原(fibrinogen,FIB)水平比较差异均无统计学意义(P>0.05),见表2。
2.4 生存分析
患者的中位随访时间为30.5(3~84)个月,至随访结束共死亡35例。高水平组患者的3年OS率显著低于低水平组(67.1% vs. 86.7%,c2=11.152,P=0.001),3年PFS率显著低于低水平组(56.8% vs. 74.3%,c2=5.371,P=0.020),见图2。
2.5 影响DLBCL患者OS和PFS的因素
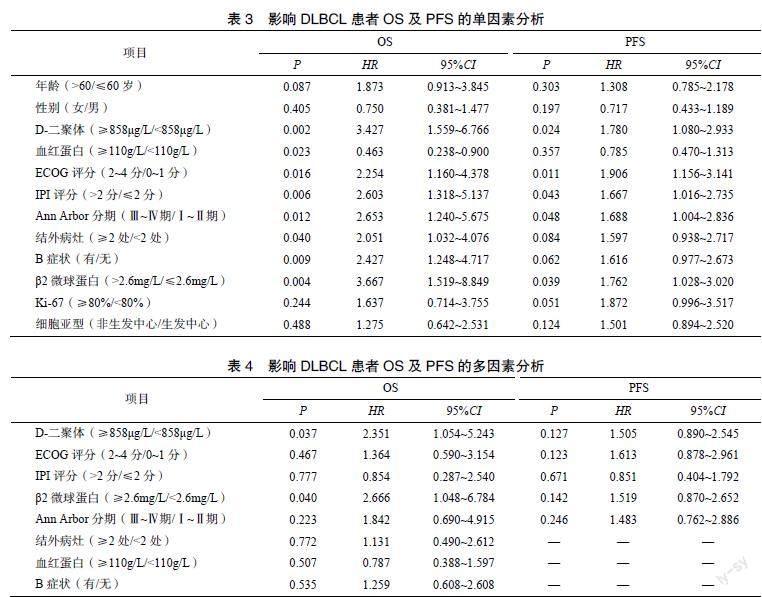
单因素Cox回归分析结果显示,血红蛋白<110g/L、ECOG评分2~4分、IPI评分>2分、Ann Arbor分期Ⅲ~Ⅳ期、结外病灶≥2处、B症状、β2微球蛋白>2.6mg/L、D-二聚体≥858μg/L均是影响初诊DLBCL患者OS的危险因素(P<0.05);而ECOG评分2~4分、IPI评分>2分、Ann Arbor分期Ⅲ~Ⅳ期、β2微球蛋白>2.6mg/L、D-二聚体≥858μg/L均是影响初诊DLBCL患者PFS的危险因素(P<0.05),见表3。多因素Cox回归分析结果显示,β2微球蛋白>2.6mg/L、D-二聚体≥858μg/L均是影响初诊DLBCL患者OS的独立危险因素(P<0.05),见表4。
3 讨论
DLBCL是淋巴瘤中最常见的类型,具有高度异质性,不同患者的预后有极大差异[2]。IPI曾被公认为DLBCL预后的良好预测指标。然而,随着利妥昔单抗的广泛使用,更多研究表明IPI评分已不具有独立判断预后的意义[18]。尽管基于IPI后的多个修订版本包括R-IPI、NCCN-IPI等在预测性能上有一定的提升,但在判断难治性疾病及评估复发风险方面仍存在困难[19]。
D-二聚体是体内高凝状态和纤溶系统亢进的分子标志物之一。研究表明,D-二聚体可作为血管生成过程中内皮细胞迁移和肿瘤侵袭过程中肿瘤细胞迁移的稳定框架,促进肿瘤细胞增殖、黏附和迁移,可能是肿瘤进展的预后因素[20]。本研究结果提示,高水平组患者的PT显著长于低水平组。作为反映外源性凝血功能的重要指标,PT异常提示患者的凝血功能处于异常激活状态。淋巴瘤与凝血功能异常之间的机制目前尚未明确,可能与下列因素相关:①肿瘤细胞释放各种促凝物质,直接或间接激活凝血级联反应;②肿瘤细胞的浸润作用导致血管内皮细胞损伤;③肿瘤细胞释放可溶性介质,通过表达表面黏附分子或其反受体锚定其他血细胞并附着在血管壁上,共同激活宿主细胞促凝作用[21]。研究发现,D-二聚体水平升高与多种实体肿瘤(包括卵巢癌、胆囊癌、直肠癌、肺癌、乳腺癌等)的不良预后相关[8-13]。然而,仅有少数研究报道血浆D-二聚体水平与初诊DLBCL患者预后的关系,且目前尚无明确定论[15-17,22-24]。
本研究回顧性分析156例初诊DLBCL患者的临床资料、病理特征及生存情况。结果显示,高水平组患者的OS、PFS率均显著低于低水平组,单因素及多因素Cox回归分析显示,高水平D-二聚体是初诊DLBCL患者OS的独立危险因素。Liu等[17]分析254例初诊DLBCL患者D-二聚体对其预后的影响,结果显示治疗前高水平D-二聚体患者的OS率更低,提出D-二聚体可作为初诊DLBCL患者OS的独立预测因子,与本研究结果一致。Bi等[14]研究发现高水平D-二聚体组患者的3年OS率显著低于低水平D-二聚体组(13.0% vs. 68.5%),且高水平D-二聚体组患者存在更具侵袭性、肿瘤负荷大的临床特征,单因素及多因素分析均提示高水平D-二聚体是初诊NK/T细胞淋巴瘤患者的独立预后不良因素。Geng等[15]研究分析D-二聚体对113例初诊DLBCL患者预后的意义,仅单因素分析显示高水平D-二聚体是患者OS的不良预后因素,多因素分析结果提示乳酸脱氢酶水平和年龄是影响患者预后的独立预测因子,笔者认为这可归因于最佳临界值不同、所取样本量不同及乳酸脱氢酶和年龄在预后中的影响共同掩盖D-二聚体的重要性。张廷等[22]分析70例初诊DLBCL患者,结果显示临床分期Ⅲ~Ⅳ期、IPI评分>2分、乳酸脱氢酶>240U/L的患者D-二聚体水平明显更高。本研究结果也显示高水平组患者具有IPI评分高、临床分期晚、结外病灶多等临床特点,提示与肿瘤高负荷呈正相关。
综上所述,治疗前血浆D-二聚体水平可作为判断初诊DLBCL患者预后的临床指标,治疗前血浆D-二聚体升高提示预后不良。
[参考文献][1] SEHN L H, SALLES G. Diffuse large B-cell lymphoma[J]. N Engl J Med, 2021, 384(9): 842–858.
[3] WANG L, LI L R, YOUNG K H. New agents and regimens for diffuse large B cell lymphoma[J]. J Hematol Oncol, 2020, 13(1): 175.
[11] SHIINA Y, NAKAJIMA T, YAMAMOTO T, et al. The D-dimer level predicts the postoperative prognosis in patients with non-small cell lung cancer[J]. PLoS One, 2019, 14(12): e0222050.
[18] RUPPERT A S, DIXON J G, SALLES G, et al. International prognostic indices in diffuse large B-cell lymphoma: A comparison of IPI, R-IPI, and NCCN-IPI[J]. Blood, 2020, 135(23): 2041–2048.
