血清尿酸水平对血液透析患者全因死亡及心血管死亡率的影响
2023-08-13张启龙王菁刘剑飞卢会丽李成林柳亿
张启龙 王菁 刘剑飞 卢会丽 李成林 柳亿
尿酸是嘌呤核苷酸在体内代谢的终末产物,高尿酸血症由尿酸产生和(或)排泄不平衡导致,其中绝大多数由肾脏对尿酸的排泄受损造成。生理状态下尿酸发挥抗氧化作用,然而不同临床病理状态下观察到的尿酸作用并不一致。有报道显示透析患者全因死亡率是一般人群的6.5~7.9 倍[1]。尿酸在内环境复杂多变的血液透析患者体内发挥不同作用,其与血液透析患者生存率关系也错综复杂。目前关于血液透析患者血清尿酸水平与全因死亡及心血管死亡关系的结论存在争议[2-5]。有研究认为血清尿酸水平升高与较低的死亡率相关,也有研究报道的结论与之相反。本研究分析血清尿酸水平对血液透析患者全因死亡及心血管死亡的影响,现将结果报道如下。
1 对象和方法
1.1 对象 选择2001 年10 月至2021 年6 月在安吉县人民医院行血液透析治疗的患者472 例,男279例,女193 例,年龄21~93(64.0±14.7)岁,高血压375 例,糖尿病167 例,痛风54 例。依据血清尿酸水平将患者分为观察组191 例(血清尿酸≥420 μmol/L)和对照组281 例(血清尿酸<420 μmol/L)。另根据血清尿酸水平四分位数再将患者分为4 组:Q1 组(血清尿酸<337.3 μmol/L),Q2 组(血清尿酸337.3~<398.2 μmol/L),Q3 组(血清尿酸398.2~<468.5 μmol/L),Q4 组(血清尿酸≥468.5 μmol/L)。纳入标准:临床诊断为慢性肾脏病5 期,经评估需行肾脏替代治疗,在本院行维持性血液透析治疗。排除标准:转腹膜透析;转外院治疗或失访;肾功能改善脱离透析;随访关键指标缺乏。本研究经医院医学伦理委员会审查通过(批准文号:P20220901-1)。患者或家属均知情同意。
1.2 方法
1.2.1 一般资料收集 收集患者性别、年龄、肾脏原发病(慢性肾炎、糖尿病肾病等),共患疾病情况(高血压、糖尿病、痛风等)并计算查尔森合并症指数[6]。查尔森合并症指数用于评估共患疾病对生存率影响,其数值由所有共患疾病分值相加获得。
1.2.2 实验室指标检测 所有患者均在首次血液透析前3 天内,分别取空腹静脉血3 mL,使用德国罗氏公司全自动生化免疫分析仪检测血清尿酸、尿素氮、肌酐、β2 微球蛋白、钾、钙、磷、低密度脂蛋白胆固醇(low density lipoprotein cholesterol,LDL-C)、高密度脂蛋白胆固醇(high density lipoprotein cholesterol,HDL-C)、总胆固醇(total cholesterol,TC)、甘油三酯(triglyceride,TG)、脂蛋白α、白蛋白、总蛋白、碱性磷酸酶、血糖、同型半胱氨酸和甲状旁腺激素。使用日本希森美康XN-2800 全自动血液分析仪检测血红蛋白和高敏C 反应蛋白(hypersensitive C-reactive protein,hs-CRP)。使用美国普莱默斯公司Hb9210 分析仪,采用高效液相层析法检测糖化血红蛋白。
1.2.3 随访和年死亡率计算 所有患者通过血液透析门诊每月随访,获取随访时间、尿素清除指数(urea removal index,Kt/V)和尿素下降率(urea reduction rate,URR)。通过医院病历系统和(或)电话随访获取全因死亡及心血管死亡信息,计算第1 年至第6 年的逐年全因死亡及心血管死亡率。
1.3 统计学处理 采用SPSS 19.0 和GraphPad Prism 8.0 统计软件。符合正态分布的计量资料以表示,组间比较采用两独立样本t检验;非正态分布的计量资料以M(P25,P75)表示,组间比较采用非参数检验;计数资料组间比较采用χ2检验。采用Kaplan-Meier 法绘制生存曲线,采用单因素Cox 回归分析全因死亡及心血管死亡的影响因素。采用多因素Cox 回归分析校正相关危险因素,分析尿酸水平对全因死亡及心血管死亡率的影响。P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者一般资料比较 观察组男性比例高于对照组,差异有统计学意义(P<0.01)。两组患者其他一般资料比较,差异均无统计学意义(均P>0.05)。见表1。

表1 两组患者一般资料比较
2.2 两组患者实验室指标比较 观察组血清尿酸、尿素氮、肌酐、磷、同型半胱氨酸高于对照组,钙、HDL-C 低于对照组,差异均有统计学意义(均P<0.05)。两组患者其他实验室指标比较,差异均无统计学意义(均P>0.05)。见表2。

表2 两组患者实验室指标比较
2.3 两组患者随访情况及年死亡率比较 所有患者总体随访时间25(9,55)个月,最长者222 个月,全因死亡患者203 例,其中心血管死亡93 例。观察组全因死亡率及心血管死亡率高于对照组,差异均有统计学意义(均P<0.01)。两组患者Kt/V 和URR比较,差异均无统计学意义(均P>0.05)。见表3。两组患者随访1~6 年,观察组随访第1 至3 年、第5 年全因死亡率高于对照组,差异均有统计学意义(均P<0.05),第2~3 年心血管死亡率高于对照组,差异均有统计学意义(均P<0.05),两组患者其他年份死亡率比较,差异均无统计学意义(均P>0.05)。见表4。

表3 两组患者随访情况

表4 两组患者年死亡率比较[例(%)]
2.4 患者死亡相关危险因素分析 单因素Cox 回归分析显示,年龄、肾脏原发病、糖尿病、血清尿酸、肌酐、钾、磷、LDL-C、TC、脂蛋白α、白蛋白、总蛋白、血糖、甲状旁腺激素、血红蛋白、hs-CRP、查尔森合并症指数和血清尿酸≥420 μmol/L 与患者全因死亡及心血管死亡均有关(均P<0.05)。痛风仅与全因死亡有关(P<0.05)。见表5。

表5 患者死亡相关危险因素分析
2.5 各组患者组间生存率比较 Kaplan-Meier 生存分析显示,观察组总体生存率低于对照组,差异有统计学意义(χ2=21.725,P<0.01)。观察组心血管生存率低于对照组,差异有统计学意义(χ2=10.807,P<0.01),见图1、2。Kaplan-Meier 生存分析显示,四分位数分组组间总体生存率比较,差异有统计学意义(χ2=82.115,P<0.01),心血管生存率差异有统计学意义(χ2=55.588,P<0.01),见图3、4。
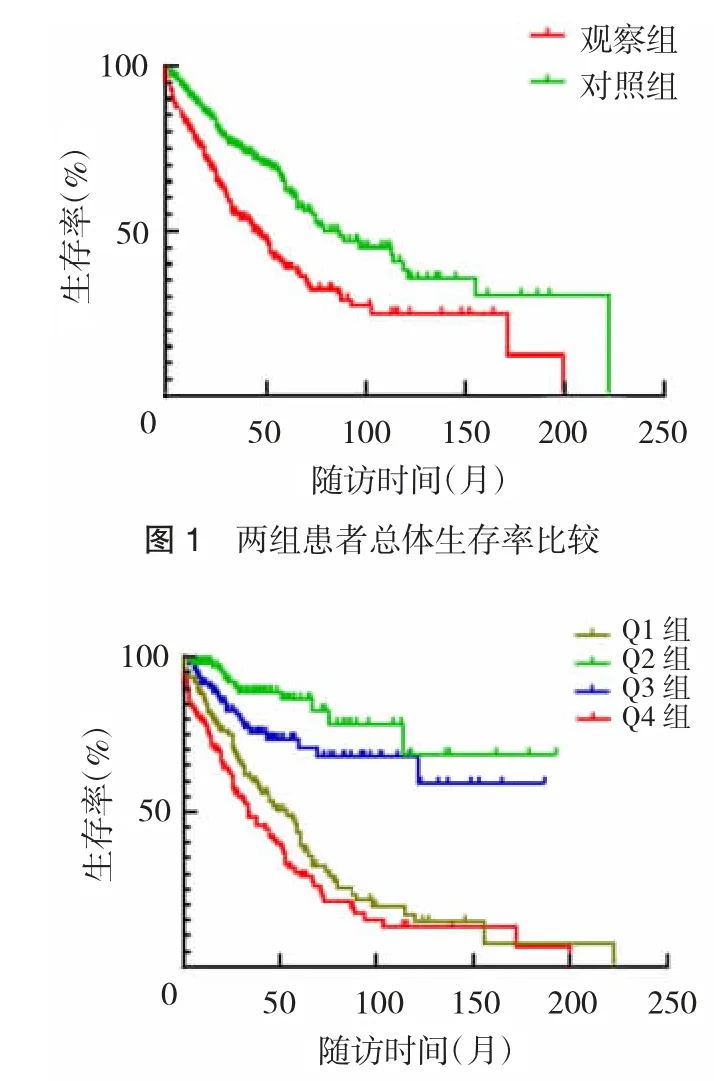
图3 四分位数分组患者总体生存率比较

图4 四分位数分组患者心血管生存率比较
2.6 血清尿酸水平与患者死亡风险关系 校正患者性别、年龄、肾脏原发病、钾、磷、LDL-C、TC、白蛋白、血糖、甲状旁腺激素、血红蛋白、hs-CRP、Kt/V、查尔森合并症指数后,血清尿酸水平与全因死亡率及心血管死亡率之间均呈“U 形”关联,见图5、6。与Q2 组比较,Q1 组、Q4 组全因死亡率及心血管死亡率均更高,差异均有统计学意义(HR=8.909、12.021,10.673、18.909,均P<0.01)。Q2、Q3 组全因死亡及心血管死亡率比较,差异均无统计学意义(HR=2.35、1.628,均P>0.05)。

图5 血清尿酸与全因死亡风险

图6 血清尿酸与心血管死亡风险
3 讨论
终末期肾脏病患者血清尿酸排泄水平取决于肾脏替代治疗效果。研究发现常规剂量下血液透析和腹膜透析对血清尿酸清除效果相当[7]。研究认为高尿酸与非透析慢性肾脏病和腹膜透析患者全因死亡及心血管死亡风险增加有关[8-11]。然而关于血清尿酸水平与血液透析患者生存率的关系,目前研究尚未达成一致结论。
一项对最终进入血液透析的慢性肾脏病患者最长观察19.5 年的研究表明,高尿酸与较高的死亡率直接相关[12]。也有研究表明高尿酸与血液透析患者更高的全因死亡及心血管死亡风险相关[13]。本研究显示,高尿酸血症血液透析患者全因死亡率及心血管死亡率更高,与以上研究结论一致。另一方面,也有研究显示低尿酸与血液透析患者的全因死亡密切相关,且对长期预后具有良好的预测价值[14-15],血清尿酸水平升高与较低的全因死亡率及心血管死亡率相关[2,5]。纳入10 项研究、超过26 万例血液透析患者的Meta 分析显示,调整潜在混杂因素后,血清尿酸水平升高与心血管死亡风险降低密切相关[5]。Li等[16]研究显示,血清尿酸水平降低与血液透析患者全因死亡率及心血管死亡率较高有关。
由此可见,血清尿酸水平与血液透析患者生存率关系尚不明确。基于此,本研究采用四分位数分组进一步分析,结果显示血清尿酸水平与全因死亡及心血管死亡率之间呈“U 形”关联。Tseng 等[17]对超过12 万老年人研究认为血清尿酸水平与全因死亡率及心血管死亡率之间呈“U 形”关联。另一项慢性肾脏病患者回顾性研究显示,尿酸与全因死亡率之间呈“J 型”关联,在3 个中间五分位组死亡风险最低[18]。另一项多中心血液透析患者研究显示,血清尿酸水平与全因死亡率及心血管死亡率之间呈“U 形”关联[19]。由此可见,以上研究与本研究结论一致。
血清尿酸水平与血液透析患者全因死亡及心血管死亡相关性的机制复杂。结合文献报道和本研究结论,可能有以下机制:(1)尿酸作为营养指标影响生存率。Park 等[4]研究发现低尿酸与蛋白质摄入低的血液透析患者更高的全因死亡率相关。Beberashvili 等[20]研究认为尿酸是良好的营养标志物,也是全因死亡和心血管死亡的独立预测因子,并且有研究显示尿酸升高伴随着营养状况的改善和死亡率的降低[21]。(2)尿酸通过氧化损伤及血管内皮功能影响生存率。研究发现尿酸与抗氧化能力及氧化损伤有关[22],且与血管内皮功能显著相关[23],可通过抵消尿毒症毒素的氧化损伤和内皮细胞功能障碍而影响生存率[24]。(3)尿酸通过炎症反应及动脉粥样硬化影响生存率。研究发现尿酸与血液透析患者多种炎症介质水平相关,是血管疾病和动脉粥样硬化的重要危险因素[25]。(4)其他:三磷酸腺苷结合转运蛋白G 超家族成员2 功能障碍影响尿酸排泄且是血液透析患者死亡的危险因素,这可能是尿酸影响血液透析患者生存率的机制之一[26]。
综上所述,本研究显示高尿酸血液透析患者全因死亡率及心血管死亡率更高。血液透析患者血清尿酸水平与生存率相关,调整相关危险因素后,其与全因死亡及心血管死亡率呈“U 形”关联。血液透析患者血清尿酸水平控制在正常或略高(337.3~<468.5 μmol/L)有利于降低全因死亡率及心血管死亡率。本研究作为单中心、观察性回顾性研究,校正相关混杂因素后仍可能有残存混杂因素影响结果,这是本研究的不足之处。将来仍需多中心前瞻性随机对照研究明确血清尿酸水平与血液透析患者生存率的关系,并且进一步阐明其内在的作用机制。