基底节区高血压脑出血冠状缝前经额中回入路和经侧裂前点-岛叶入路血肿清除术疗效对比研究
2023-08-12王跃辉
王跃辉
河南宝丰县人民医院神经外科 宝丰 467400
高血压脑出血(hypertensive intracerebral hemrrhage,HICH)是临床常见的急危重疾病,具有发病急、病情重、进展快、致残率和致死率高的特点。据统计,我国HICH的发病率为159/10万,且有逐年升高趋势[1],其中基底节区域是HICH最为常见的位置,约占70%。对于血量>30 mL的患者,应给予外科手术干预,血肿清除术可减轻血肿对正常脑组织的继发性损害、降低术后并发症风险,以及改善患者的预后[2]。本研究回顾分析行显微镜下血肿清除术的54例基底节区HICH患者的临床资料,以比较冠状缝前经额中回入路和经侧裂前点-岛叶入路血肿清除术的效果,为临床选择适宜的手术入路提供参考。
1 资料与方法
1.1一般资料回顾性分析2019-07—2022-06我院神经外科行显微镜下血肿清除术的基底节区HICH患者的临床资料。纳入标准: (1) 有明确的高血压病史,临床表现及CT扫描结果均符合有关基底节区HICH的诊断标准;按多田公式计算,出血量30~60 mL[3],中线移位≥1.5 cm。(2) GCS评分6~12分,手术距出血时间<6 h,未并发脑疝。(3)心、肺及肝肾功能正常。排除标准:(1)外伤、颅内动脉瘤、脑动静脉畸形导致的脑出血。(2)正在接受抗凝治疗、血友病、血小板<100×109/L,以及凝血功能明显异常的患者。(3)入院时深度昏迷,双侧瞳孔散大,生命体征不平稳,或术后72 h内因消化道出血、急性心肺功能不全等并发症死亡的患者。共纳入54例患者,根据手术入路分为冠状缝前经额中回入路组(观察组)和经侧裂前点-岛叶入路组(对照组),各27例。2组患者的基线资料差异无统计学意义(P>0.05),见表1。所有患者及其家属均知情同意。

表1 2 组患者的基线资料比较
1.2方法全麻,患者取仰卧位,常规消毒、铺巾。观察组采用冠状缝前经额入路:标记矢状缝(头颅正中线)及冠状缝(眉间向后正中线9 cm点与颧弓中点垂直上4 cm点的连线)。紧邻冠状缝前,旁开中线3 cm 为中心做“U” 形切口,切口内缘沿中线。依次切开头皮、帽状腱膜、骨膜,自骨膜下游离皮瓣5~6 cm,皮瓣翻向额部,辨别冠状缝。在冠状缝前1 cm做直径 4~5 cm的骨窗,骨窗内侧缘离矢状窦约1 cm。弧形剪开硬膜并翻向中线,显露额中回。显微镜下经额中回做皮层造瘘进入血肿腔,清除血肿[4]。对照组经侧裂前点-岛叶入路;头向对侧偏斜45°。取自耳屏前约1cm、颧弓上缘垂直向上达顶结节水平弧形向前靠近中线,止于发迹内缘切口(可酌情向顶颞部方向扩大)。切开头皮,自颞浅筋膜、帽状腱膜下层分离皮下组织至颞肌前1/4时,紧贴颞浅筋膜深层游离,连同帽状腱膜和头皮一起向前翻转(防止面神经额支损伤),直至额骨颧弓。切开颞肌、筋膜及骨膜并向颞部牵开,显露额骨颧突以及围绕翼点的额颞蝶顶骨。颅骨钻孔,以翼点为中心做骨瓣。咬除蝶骨嵴、颞骨鳞部,扩大骨窗,做直径约4~5 cm骨瓣。环绕外侧裂半圆形剪开硬脑膜,显露外侧裂。进入血肿腔,清除血肿[5]。2组术后均加强血压控制,防治应激性溃疡出血、吸入性肺炎等,注意维护心、肾功能及水电解质平衡,尽早实施胃肠内营养支持等。
1.3观察指标及效果评价(1)术后3~6 h复查头颅CT,统计血肿清除率。(2)术后随访 6个月,末次随访时参考日常生活能力量表(activity of daily living scale,ADL)[6]评价患者的日常生活能力:总分为100分。评分越高提示患者日常生活能力越好。
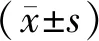
2 结果
2.1血肿清除率术后3~6 h复查头颅CT,观察组21例(77.78%)患者的血肿清除率≥90%,6例(22.22%)血肿清除率<90%;对照组13例(48.15%)患者的血肿清除率≥90%,14例(51.85)血肿清除率<90%。差异有统计学意义(χ2=4.86P<0.05)。
2.2日常生活能力手术前,2组患者的ADL评分差异无统计学意义(P>0.05)。末次随访时,2组患者的ADL评分均较术前显著改善,其中观察组患者的改善效果优于对照组,差异均有统计学意义(P<0.05)。见表2。
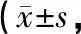
表2 2组患者手术前后的日常生活能力ADL评分比较分)
3 讨论
对基底节区HICH患者实施血肿清除术的手术方法和入路有多种,其中显微镜下小骨窗经侧裂入路血肿清除术操作简单,可利用脑部自然解剖间隙有效清除血肿,缓解占位效应,改善脑水肿症状[7];贺崇欣等[8]采用翼点入路经侧裂显微术联合DCH术治疗基底节区HICH,通过脑组织的自然间隙清除血肿,可优化手术指标,调节神经功能,改善血清相关因子水平。
本研究对内囊前型及中心型血肿基底节区HICH患者分别采用冠状缝前经额中回入路和经侧裂前点-岛叶入路清除血肿。通过病例对照分析,结果显示,术后3~6 h复查头颅CT,冠状缝前经额中回入路血肿清除术的血肿清除率和末次随访时患者的日常生活能力ADL评分,均显著优于经侧裂前点-岛叶入路的患者,差异均有统计学意义。其主要原因在于:(1)对上下径长的柱状或前后径长的饼状血肿,血肿向额顶叶发展,血肿大部分位于冠状缝前。采用冠状缝前经额中回入路,手术路径与血肿长轴平行,无需大范围牵拉脑组织,可避开侧裂血管、基底节区的重要血管和神经结构,损伤较小;且血肿显露更清晰,尤其容易清除破入脑室内的积血。(2)在清除脑实质内血肿的同时,也清除了脑室系统的积血,有利于及时解除脑积水。(3)不需要分离侧裂,故手术时间短,术后并发症较少等。(4) 经侧裂前点-岛叶入路实施血肿清除术需要分离侧裂中浅静脉及大脑中动脉M2~M3段达岛叶,侧裂不易分离,切口不易扩大,分离侧裂需耗费一定时间,手术时间较长。加之基底节区血肿大多呈上下长径的柱状或前后径较长的饼状,故对于顶部或后部血肿不易显露,术中需对脑组织较大范围牵拉。不但易发生血肿残留,侧裂静脉或动脉损伤等并发症,而且术后脑缺血和水肿风险高,严重影响术后患者的日常生活能力[9]。
近年来,随着神经内镜技术的发展,更多临床报道[10-11]显示神经内镜技术治疗基底节区HICH已取得良好的效果,为基底节区HICH患者最大受益提供了又一个理想的治疗手段。
综上所述,对于基底节区HICH患者,显微镜下冠状缝前经额中回入路的血肿清除率及术后患者的日常生活能力ADL量表评分均优于经侧裂前点-岛叶入路,值得进一步研究和推广。
本次研究样本量较少,随访时间有限,混杂因素剔除不全,且临床尚未就相关术式选择及应用效果等达成共识,今后有待进一步完善循证医学证据,从而为临床提供更为客观的参考依据。
