吻合器痔上黏膜环切术联合小“V”切口外痔剥除术与吻合器痔上黏膜环切术治疗重度混合痔随机对照研究
2023-08-12张杰
张杰
郑州市惠济区人民医院肛肠科 郑州 450044
痔是最常见的肛肠疾病,混合痔约占85%,其中重度混合痔(Ⅲ~Ⅳ度)呈环状脱出肛门外,若发生嵌顿时不能及时还纳,可发生水肿、淤血,甚至坏死,严重影响患者的生活、工作和学习。目前临床对重度混合痔患者多采取手术治疗,以达到减轻或消除症状的目的[1-2]。吻合器痔上黏膜环切术(procedure for prolapse and hemorrhoids,PPH)因具有疼痛轻微、创伤小、患者术后恢复快等优势,目前已在临床广泛开展。但亦有文献资料显示,重度混合痔患者PPH术后吻合口出血率及复发率较高[3],故采取有效措施,预防术后并发症发生风险和降低术后复发率,对改善患者的预后有重要临床价值[4-5]。基于此,我们开展此项小样本前瞻性研究,以初步探讨PPH联合小“V”切口外痔剥除术与PPH治疗重度混合痔的临床效果。
1 资料与方法
1.1一般资料本研究已获我院伦理委员会审批,患者均签署知情同意书。选择2020-06—2023-01在我院肛肠科行手术治疗的70例重度混合痔患者。纳入标准:(1)术前均经视诊、直肠指诊、肛门镜检查明确诊断为Ⅲ~Ⅳ度混合痔,并符合本研究相关手术指征[6]。(2)肛门功能及形态正常。(3)临床及随访资料齐全。排除标准:(1)伴有心、脑、肝等脏器严重器质性病变,或凝血功能障碍者。(2)伴有结直肠和盆腔恶性肿瘤、肠道炎性疾病,以及嵌顿痔、肛裂、肛瘘、顽固性便秘者。(3)治疗依从性差者。采用随机数字表法分为PPH组和PPH联合小“V”切口外痔剥除术组(联合组),各35例。2组患者的基线资料差异无统计学意义(P>0.05),具有可比性。见表1。

表1 2组患者的基线资料比较
1.2方法术前常规禁饮食、备皮、清洁灌肠。PPH组:腰-硬联合麻醉,患者取截石位,常规消毒、铺巾。扩肛后置入肛门镜观察痔块的部位、大小、数目,以及痔核黏膜情况和齿状线位置。置入扩肛器并妥善固定。根据痔块的部位在齿状线上方2~4 cm处应用2-0滑线行黏膜下层荷包缝合一周,缝合过程中需把控好深度,避免伤及肌层。旋开PPH,在其顶部涂抹液体石蜡,送至直肠内。收紧荷包线并打结在连接杆上。随后引出结扎线,旋紧PPH,打开保险装置,击发并保持击发状态压迫30 s。旋开吻合器并撤出。检查切除黏膜的完整性及吻合口出血情况。对吻合口的活动性出血点用3-0可吸收缝线“8”字缝合,退出扩张器。联合组予以PPH联合小“V”切口外痔剥除术:PPH操作步骤同PPH组。扩张器撤出后,钳夹并提起残留的外痔,在其基底部肛缘两侧做 “V”形皮肤切口。彻底剥离外痔及增生组织,暴露痔块基底部后给予钳夹、双重结扎,剪去痔块。注意避免伤及齿状线,创面严密止血。确定无活动性出血后修整皮缘,美辛唑酮栓一粒纳肛,创面填塞凡士林油纱条。术后保持创面干燥、清洁,适当增加蔬菜水果摄入量,避免进辛辣肥厚之品[7]。
1.3观察指标及效果评价(1)肛肠动力学指标:分别于术前、术后1个月,使用合肥奥源科技发展有限公司的ZGJ-D3型肛肠压力检测仪测定肛管静息压力(resting anal pressure,ARP)、肛肠高压区长度(high-pressure zone,HPZ)、肛管最大收缩压(maximal squeeze pressure,MSP)。(2)术后并发症:肛门狭窄、坠胀、出血、溢液等。(3)术后1个月评价疗效[8]:肛门坠胀疼痛、痔块脱出、大便出血等症状消失,无痔核遗留为显效。疼痛、出血等症状明显缓解,痔块明显缩小为有效。相关症状未见改善甚至加重,复查时痔核无变化为无效。总有效率=(显效+有效)例数/总例数×100%。
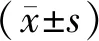
2 结果
2.1肛肠动力学指标2组患者术前的ARP、HPZ、MSP水平差异无统计学意义(P>0.05);术后2组患者的ARP、HPZ、MSP水平均较术前明显改善,且联合组患者改善程度优于PPH组,差异均有统计学意义(P<0.05)。见表2。
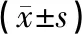
表2 2组患者手术前后的肛肠动力学指标比较
2.2并发症联合组并发症发生率低于PPH组,差异有统计学意义(P<0.05)。见表3。

表3 2组术后并发症发生率比较[n(%)]
2.3手术治疗效果联合组手术治疗总有效率高于PPH组,差异有统计学意义(P<0.05)。见表4。
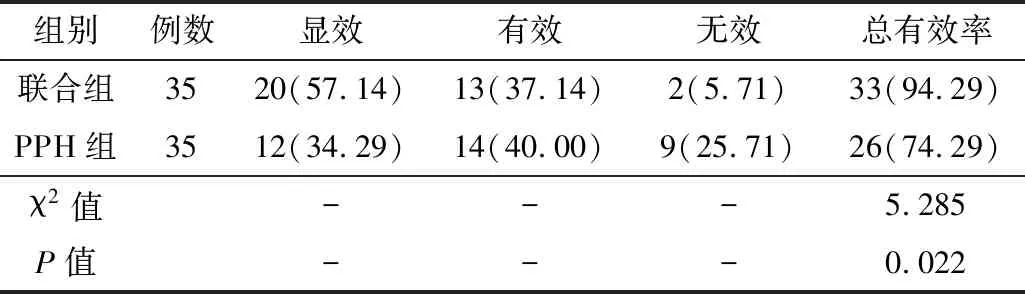
表4 2组手术效果比较[n(%)]
3 讨论
内痔发展到Ⅲ度以上时多形成混合痔,表现为内痔和外痔的症状同时存在。随着混合痔逐渐进展,可呈环状脱出肛门外。若痉挛的括约肌使环状脱出的痔块嵌顿,又未及时还纳于肛门内,可引发嵌顿的痔块水肿、淤血,甚至坏死,引起患者强烈的疼痛感,严重影响其身心健康。传统外剥内扎术是治疗重度混合痔的经典术式,但存在手术创面较大、术中出血较多、术后疼痛较重、创面愈合时间较长等不足,而且易导致肛门坠胀、创面出血、尿潴留、肛门狭窄等并发症[9]。PPH治疗重度混合痔是使用专门设计的管状圆形吻合器,将齿状线2 cm以上的直肠黏膜和2~4 cm的黏膜下层环形切除,上提的同时有效固定了下移的肛垫,保护了肛门的精细排便功能,且微创好,术后恢复快。长期临床观察发现,PPH 对以内痔脱出为主的混合痔的疗效显著,但对于病程长、脱出程度严重的环状混合痔,存在术后回缩不全等缺点,部分患者还需进行二次手术[10]。因此,在处理重度混合痔时,应兼顾内痔和外痔的治疗。基于此,我们对重度混合痔患者开展PPH联合小“V”切口外痔剥除术治疗。经与单纯PPH的疗效分析比较,结果显示,术后1个月时,联合组患者的ARP、HPZ、MSP水平优于PPH组,术后并发症发生率低于PPH组,治疗总有效率高于PPH组,差异均有统计学意义。充分说明PPH联合小“V”切口外痔剥除术的良好效果和安全性。分析其原因为:(1)PPH联合小“V”切口外痔剥除术,能彻底清除外痔,避免了单独应用PPH未彻底处理外痔,导致肛门不平整及造成外痔残留等弊端。有利于降低外痔相关并发症的发生风险,降低了二次手术的概率。(2)肛肠动力学是反映术后排便功能的重要指标,监测肛肠动力学指标变化对评估手术效果有一定意义[11-12]。PPH上提固定下移的肛垫,最大程度保护了齿状线和肛管的微细结构及排便功能。利于维持原有的肛管-直肠压力差,减轻手术对肛门功能造成的损害,因此可促进术后肛门功能恢复,有效提升了患者的生活质量[13-14]。但有研究显示[15],PPH术后行小切口外痔剥除术后肛门直肠狭窄及坠胀感的发生率较高,因此,在做荷包缝合时应控制好缝合深度,规范进行各项操作,以降低肛门狭窄等并发症的发生风险。
综上所述,重度混合痔患者采用PPH联合小“V”切口外痔剥除术的治疗效果较好,利于改善患者的肛肠动力学指标,降低术后并发症发生。远期效果还有待进一步扩大样本量分析证实。
