453例非小细胞肺癌患者隆突下淋巴结转移因素分析
2023-08-12魏旭东张卫民郝安林周福有
魏旭东 张卫民 郝安林 周福有
河南安阳市肿瘤医院胸外科 安阳 455000
肺癌是一种具有较高发病率及病死率的恶性肿瘤[1]。也是我国最常见的癌症类型和引起死亡的主要原因[2]。早期肺癌治疗以肺癌根治术为首选术式,纵隔淋巴结清扫对术后准确系统性纵隔淋巴结分期、治疗,以及评价患者的预后具有重要意义[3]。但目前对于早期非小细胞肺癌(non-small cell lung cancer,NSCLC)患者,是否行隆突下淋巴结(第7组)清扫尚未达成共识[4-5]。本研究以于我院行肺癌根治术并隆突下淋巴结清扫术的453例NSCLC患者为研究对象,探讨NSCLC隆突下淋巴结转移的高危因素,以期为NSCLC肺癌根治术中是否进行隆突下淋巴结清扫提供建议及参考。
1 资料与方法
1.1研究对象回顾性分析2020-01—2022-11我院胸外科行肺癌根治术并隆突下淋巴结清扫术的NSCLC患者的临床资料。纳入标准:(1)均根据影像学和病理学检查结果诊断为NSCLC[6]。(2)临床资料完整。排除标准:(1)病变跨肺叶生长、合并其他肿瘤。(2)术前进行过抗肿瘤治疗。共纳入453例患者,男217例,女236例;年龄(63.36±9.18)岁(范围:36~84岁)。
1.2研究方法收集患者的临床及病理资料,包括性别、年龄(≤60岁、>60岁)、病变大小(≤3 cm、>3 cm)、病侧(左侧、右侧)、位置(上叶、中叶、下叶)、病理类型(腺癌、鳞癌)、分化程度(高分化、中分化及低分化)、神经侵犯、脉管癌栓、胸膜侵犯。根据隆突下淋巴结转移情况分为有隆突下淋巴结转移组与无隆突下淋巴结转移组。比较2组患者各变量间的差异,将单因素分析有统计学差异的变量纳入Logistic回归模型进行多因素分析,确定NSCLC隆突下淋巴结转移的高危因素。
1.3统计学方法采用SPSS 22.0 统计学软件进行数据处理。选用卡方检验进行单因素分析;采用Logistic回归模型进行多因素分析。P<0.05为差异有统计学意义。
2 结果
2.1单因素分析隆突下淋巴结转移危险因素453例患者中23例(5.1%)患者发生隆突下淋巴结转移。单因素分析结果显示,分化程度、胸膜侵犯、脉管癌栓为NSCLC隆突下淋巴结转移的危险因素(P<0.05)。见表1。

表1 NSCLC的临床病理特征与隆突下淋巴结转移的关系[n(%)]
2.2Logistic回归分析隆突下淋巴结转移的独立危险因素将单因素分析中有统计学意义的变量纳入Logistic回归模型进行多因素分析。结果显示,分化程度、胸膜侵犯、脉管癌栓分化程度、胸膜侵犯、脉管癌栓为NSCLC隆突下淋巴结转移的独立危险因素(P<0.05)。见表2。
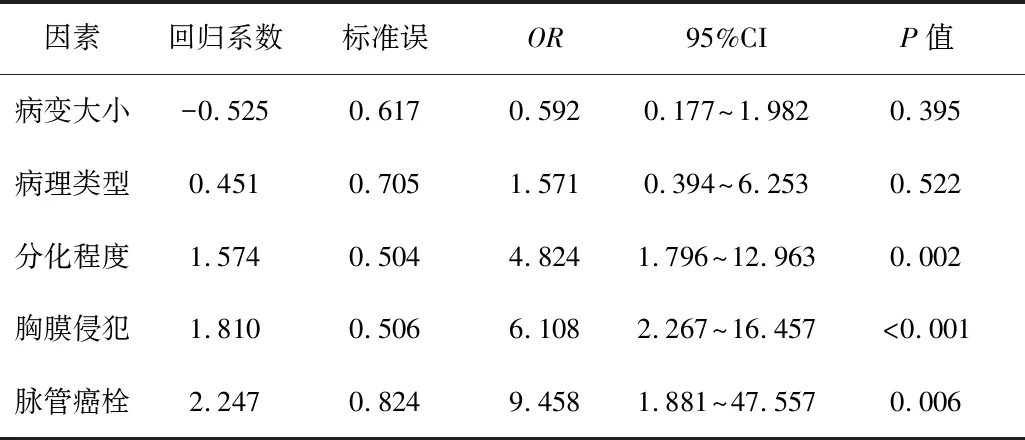
表2 隆突下淋巴结转移Logistic回归分析
3 讨论
肺癌根治术虽能为临床提供准确的分期、检测隐匿性转移,并提高患者的生存率;但系统性纵隔淋巴结清扫手术创伤程度重,能够增加出血量、延长手术时间而提升术后并发症发生率和病死率[7-9]。故有研究建议,应根据早期NSCLC的位置选择淋巴结清扫的区域[10-11];但也有研究表示,仅行区域淋巴结清扫会增加肿瘤复发率[12]。
一项对pT1期的NSCLC的研究中发现,纵隔淋巴结转移率为28%~42%,N1淋巴结转移率为17%~23%,N2淋巴结转移率为9%~24%[13-14]。发生N2淋巴结转移的病例中,上纵隔淋巴结转移最为常见,为47.5%;其次是隆突下淋巴结,转移率为27.8%;下纵隔淋巴结转移非常少见,转移率仅为1.6%[15]。本研究中的隆突下淋巴结转移率为5.1%,可能与本研究中pT1患者较多有关。有研究显示,在不同pT分期中,pT1分期中的隆突下淋巴结转移率最低[16]。谢远才等[17]的研究提示,纵隔淋巴结转移位置与肿瘤部位存在联系,转移呈现出区域性。肺上叶癌的隆突下淋巴结转移率比肺中下叶癌低,差异有统计学意义;左右侧肺癌隆突下淋巴结转移率的差异无统计学意义。本研究中,左右侧肺癌隆突下淋巴结转移率的差异无统计学意义,且肺上叶癌隆突下淋巴结的转移率比肺中下叶癌低,差异有统计学意义。可能与肺癌纵隔淋巴结淋巴回流相关,即上叶肺癌多先转移至上纵隔淋巴结,很少累及隆突下及下纵隔淋巴结,而下叶肺癌一般会先累及隆突下淋巴结,然后再累及上纵隔区域淋巴结。基于上述肺癌特异性的淋巴回流理论,国内外关于肺癌特异性、选择区域淋巴结清扫的研究越来越多[18-22]。
CT是目前评价术前NSCLC有无纵隔淋巴结转移及明确T分期最常用的检测手段,但由于CT只能显示淋巴结的解剖结构及大小,对于淋巴结的内部结构无法再进一步判断[23],故存在一定的假阳性、假阴性率。研究表明,普通CT对于纵隔淋巴结转移的特异性为70%~80%,敏感性约为60%[24]。术中根据纵隔淋巴结大小、质地,以及颜色判断有无转移,具有主观性和局限性。虽然纵隔镜、支气管内超声引导穿刺活检、PET-CT等检查,为判断有无纵隔淋巴结转移提供了更为准确的依据[25-26],但存在费用高且具有一定风险,故不宜于在临床广泛开展。
综上所述,目前关于NSCLC术中开展隆突下淋巴结清扫临床尚未达成共识。NSCLC发生隆突下淋巴结转移的总体概率不高,分化程度、胸膜侵犯、脉管癌栓是决定其是否发生隆突下淋巴结转移的独立危险因素。本研究为回顾性研究,具有一定局限性,未来需要进行更多研究证实,从而真正实现精准治疗。
