孕激素预防子宫内膜息肉切除术后复发的疗效分析
2023-08-08胡琰洁谢熙林冠翁秀兰
胡琰洁 谢熙 林冠 翁秀兰
子宫内膜息肉是妇科的多发病、常见病,大多属于良性疾病,多发生于育龄期女性,多由于子宫内膜长期受雌激素影响后出现的局灶性增生,形成子宫内膜赘生物,可以是单个或多个。其最常见的临床表现有异常子宫出血(包括绝经后)、月经时间长、月经量过多等,亦可表现为无症状,同时也是引起不孕的原因之一[1-2]。宫腔镜下子宫内膜息肉切除术是自宫腔镜技术应用以来,临床上对子宫内膜息肉主要的治疗手段之一;但如果术后不联合任何治疗方法,仅单纯行宫腔镜下子宫内膜息肉电切,此类术后复发率高达9.38%,严重影响女性的生活质量水平[3]。目前,子宫内膜息肉的发生机制尚不明确,有研究提出,子宫内膜息肉的发生主要与体内雌激素水平过高密切相关,机体雌激素水平升高、孕激素缺乏,无法抵抗雌激素对子宫内膜增生的作用是造成子宫内膜息肉复发的主要原因[4-5]。有学者认为在实行宫腔镜手术摘除子宫内膜息肉后,联合使用孕激素后半周期治疗有助于拮抗体内的高雌激素环境,抑制子宫内膜的增生,有效降低手术后患者子宫内膜息肉的复发率[6]。因此,本研究探讨宫腔镜下子宫内膜息肉切除术后应用孕激素(地屈孕酮)治疗预防复发的临床效果。
1 资料与方法
1.1 一般资料
纳入2020年3月—2021年3月福建省妇幼保健院收治的子宫内膜息肉患者的临床资料,选取80例作为临床研究对象。术前经超声检查均提示子宫内膜息肉可能,其临床表现有不同程度的异常子宫出血,包括经期延长、经量增多、不孕等症状,将研究者随机分为对照组与试验组,每组各40例。对照组平均年龄(37.4±6.0)岁,试验组平均年龄(32.7±5.6)岁。两组一般资料差异无统计学意义(P>0.05),具有可比性。本研究经医院医学伦理委员会批准。
1.2 方法
所有患者均在月经干净后3~7 d行宫腔镜下子宫内膜息肉切除术。术前常规进行白带检查、血常规、凝血筛查等各项化验检查,术前6~8 h禁食、禁水,实行静脉全身麻醉;使用浓度0.9%氯化钠溶液作为膨宫液膨宫,宫颈扩张条将宫口扩松至6.5号后置入宫腔镜。观察患者的宫腔形态、子宫内膜厚度、内膜息肉大小、数目、位置、质地、息肉蒂部的情况、双侧输卵管开口等情况,通过宫腔镜操作孔将微型剪置入宫腔,在息肉根部完全将其切除后取出。然后全面搔刮宫腔。两组术后均使用抗生素治疗1~2 d。对照组患者在术后定期复查(随访时间为术后12个月),复查内容包括询问月经改善情况、复查阴道B超,了解子宫内膜厚度(于月经干净3~7 d内复查阴道B超)、血红蛋白水平及是否有息肉复发情况。试验组患者在对照组基础上使用月经后半周期孕激素治疗,于月经第14天开始服用地屈孕酮[Abbott Biologicals B.V.(荷兰),国药准字HJ20170221,规格10 mg],每天口服10 mg,2次/d,连续用药12 d。在患者撤退性出血的第14天开始下一周期的治疗(继续服用地屈孕酮,每天口服 10 mg,2次/d,连续用药12 d),连续治疗3个月经周期。
1.3 观察指标
术前和术后12个月患者随访检查就诊时,均检查血红蛋白水平及子宫内膜息肉复发情况,并询问患者近1年的月经与术前相比的变化情况,对比两组患者术前与术后12个月的子宫内膜厚度的变化、血红蛋白水平变化、月经量、月经经期变化以及息肉是否有复发的情况。
1.4 统计学方法
2 结果
2.1 两组患者子宫内膜厚度的变化比较
术后病理均证实为子宫内膜息肉,并未合并癌变。80例患者均获随访,随访时间为12个月。术前,两组子宫内膜厚度比较,差异无统计学意义(P>0.05);术后12个月,试验组患者术后子宫内膜厚度较对照组缩小,差异有统计学意义(P<0.05),见表1。
表1 两组子宫内膜厚度比较(mm, )

表1 两组子宫内膜厚度比较(mm, )
组别例数术前术后12个月对照组4010.42±0.858.78±1.63试验组4010.55±2.906.85±1.20 t值-0.1612.795 P值-0.8730.007
表2 两组患者血红蛋白水平比较(g/L, )
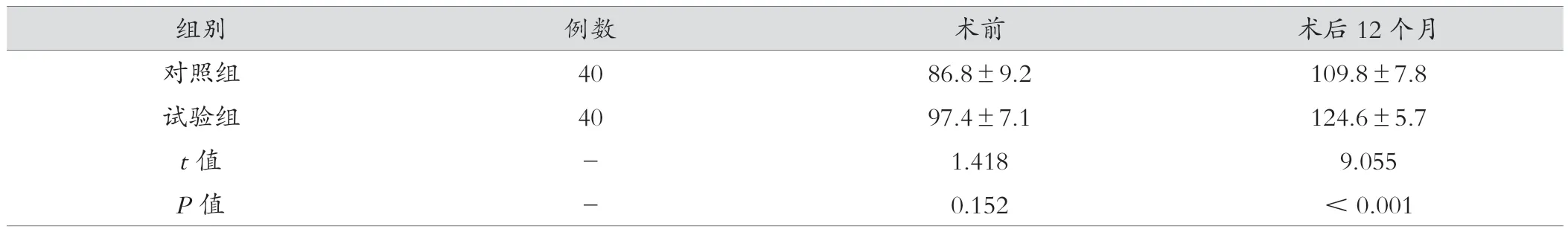
表2 两组患者血红蛋白水平比较(g/L, )
组别例数术前术后12个月对照组4086.8±9.2109.8±7.8试验组4097.4±7.1124.6±5.7 t值-1.4189.055 P值-0.152<0.001
2.2 两组患者血红蛋白水平比较
术前,将两组患者血红蛋白水平进行比较,差异无统计学意义(P>0.05) ; 术后12个月,两组患者血红蛋白水平均升高,且试验组患者优于对照组,差异均有统计学意义(P< 0.001),见表 2。
2.3 两组患者治疗前后月经量比较
术前,两组患者的月经量进行比较,差异无统计学意义(P>0.05) ; 术后12个月,试验组月经量明显少于对照组,差异有统计学意义(P<0.001),见表3。
表3 两组患者月经量比较(mL, )
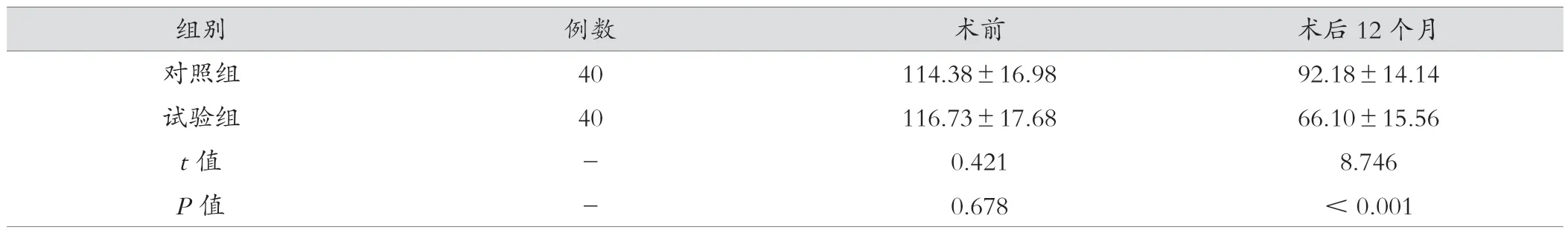
表3 两组患者月经量比较(mL, )
组别例数术前术后12个月对照组40114.38±16.9892.18±14.14试验组40116.73±17.6866.10±15.56 t值-0.4218.746 P值-0.678<0.001
2.4 两组患者治疗前后经期时间比较
两组患者术前经期时间差异无统计学意义(P>0.05);术后12个月,试验组经期时间明显短于对照组,差异有统计学意义(P<0.001) ,见表4。
表4 两组患者经期比较(mL, )
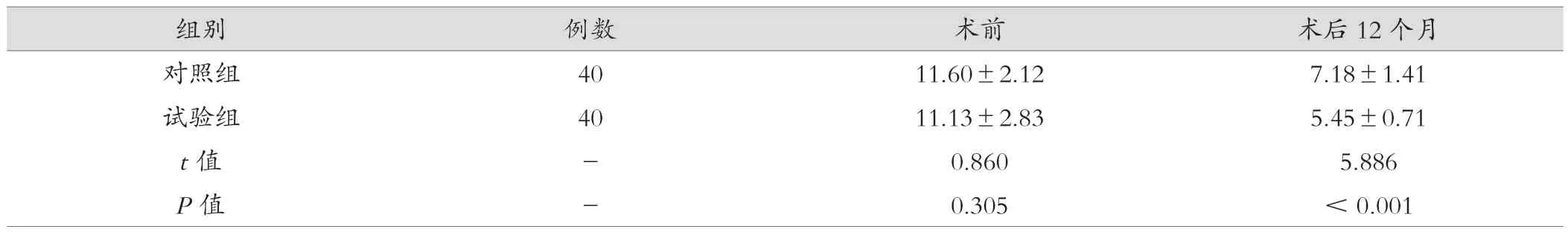
表4 两组患者经期比较(mL, )
组别例数术前术后12个月对照组4011.60±2.127.18±1.41试验组4011.13±2.835.45±0.71 t值-0.8605.886 P值-0.305<0.001
2.5 两组患者子宫内膜息肉复发率比较
两组患者在术后12个月进行妇科B超复查,试验组息肉复发2例,对照组息肉复发8例,因此试验组息肉复发率(5%)低于对照组(20%),差异有统计学意义(χ2=4.110,P<0.05)。
3 讨论
子宫内膜息肉是一种局部子宫内膜腺体和间质过度生长,被覆上皮并突出于周围子宫内膜的良性增生性改变。目前研究表明,育龄期、围绝经期及绝经后人群总体患病率为7.8%~34.9%[7]。子宫内膜息肉的发病机制原因不明,常见的高危因素包括年龄、雌激素依赖性疾病、代谢综合征相关疾病、炎症及遗传基因因素等,因此,体内高雌激素环境影响、炎症因子长期持续刺激均可导致子宫内膜息肉的生成;除此之外,其发生原因还与高血压、糖尿病、肥胖等因素相关,内分泌紊乱从而导致孕激素下降,子宫内膜过度增生从而形成息肉[8-9]。虽然该病绝大多数为良性,但其临床表现无明显特异性,常见的多为异常子宫出血、经期延长,甚至是不孕等,更为严重的可能会发生癌变[10]。
随着人们生活水平的提高,对自身的健康安全意识及彩超检查仪器精准度的提高,子宫内膜息肉的检出率明显升高,由于医疗水平的提高,微创手术广泛开展,宫腔镜手术作为子宫内膜息肉治疗的主要外科手段,是发现和治疗子宫内膜息肉的“金标准”,但宫腔镜手术治疗仅仅是达到治标的效果,对于体内持续高雌激素作用下,无孕激素对抗的患者来说,其术后复发率较高,需要再次进行手术治疗的概率升高,因此便会增加患者子宫内膜损伤及手术并发症的概率,降低患者对手术的满意度,同时也严重影响女性的生活质量。目前宫腔镜手术在妇科临床方面治疗子宫内膜病变方面得到广泛应用,其中宫腔镜在治疗子宫内膜息肉等方面效果显著。它可以做到在直视状态下对子宫内膜息肉的位置、数量及宫腔环境、输卵管开口情况进行仔细检查,在直视下定位切除病灶,更为准确,基本不存在漏切的可能,对子宫内膜的破坏率降到最低,保护子宫内膜,显著提高手术的准确性,并且能够在对患者(特别是有生育需求的患者)的子宫内膜及卵巢功能不产生影响的情况下保护患者的生育功能[11]。
目前研究认为,长期较高的雌激素持续刺激和炎症因子的影响是造成子宫内膜息肉生成的主要原因[12]。而孕激素对拮抗雌激素有明显的效果,恢复其宫腔内的微环境,它可以将增生期的子宫内膜转化为分泌期,使子宫内膜得到修复,同时具有抗炎、抗血管生成作用,抑制子宫内膜的过度增生,从而降低子宫内膜的厚度,减少子宫内膜息肉的复发。因此有研究者在宫腔镜下切除子宫内膜息肉后联合孕激素治疗,临床上取得一定的效果[13-14]。地屈孕酮是一种口服可吸收的合成孕激素,多用于治疗痛经、子宫内膜异位症、功能失调性子宫出血、月经不规律、继发性闭经等疾病,其活性较强,但其疗效更安全,具有副作用小、作用时间长、用药后并发症少(如不影响脂代谢、对血栓的形成无明显作用)等特点;特别是对于围绝经期和绝经后的女性来说更为安全。近年来有学者将其作为预防宫腔镜下子宫内膜息肉切除术后复发的药物,服用地屈孕酮片后会使子宫内膜进入完全分泌相,调节激素分泌水平,使雌激素、孕激素处于平衡状态,预防雌激素过度分泌造成的子宫内膜增生及癌变风险[15]。但也有文献报道用药期间可能会出现阴道点滴出血、经量减少等表现[16]。临床使用孕激素,要足量、足疗程,这样才可能会达到抑制子宫内膜过度生长、减少经期延长等表现[17]。
本研究结果表明,术后加用地屈孕酮治疗后,在对比治疗前后子宫内膜厚度、血红蛋白水平、月经量及月经经期时间的变化表明,试验组患者子宫内膜厚度较术前有所下降,且试验组治疗后随访子宫内膜厚度减少程度显著低于对照组,血红蛋白水平较对照组明显升高,月经量明显减少,月经经期时间明显缩短,差异有统计学意义(P<0.05)。结果表明宫腔镜治疗子宫内膜息肉术后联合使用孕激素(地屈孕酮)治疗可以平衡体内雌激素、孕激素的水平,有效抑制子宫内膜息肉患者子宫内膜的过度增生,进而缓解月经量过多、经期延长等症状,减少阴道出血量,从而改善贫血。试验组子宫内膜息肉复发情况均低于对照组,差异有统计学意义(P<0.05)。此结果证明宫腔镜术后使用孕激素(地屈孕酮)后半周期治疗对于预防子宫内膜息肉切除术后的复发有较显著的临床疗效。
综上所述,宫腔镜子宫内膜息肉切除术后联合孕激素后半周期治疗可以有效降低子宫内膜厚度,提高血红蛋白水平,改善月经情况(减少月经量、缩短经期),减少子宫内膜息肉的复发,提高临床治疗效果,提高患者的满意度,且药物副作用小。相对于其他孕激素具有对血栓风险低、对乳腺无影响、不抑制排卵等优点,用药安全性高,可以作为临床上预防子宫内膜息肉复发的治疗手段之一,值得在临床上推广应用。本研究结果体现了《子宫内膜息肉诊治中国专家共识(2022年版)》的临床参考。
