双腔起搏器术后应激性心肌病一例
2023-08-07何亚菲刘菁晶林文华
何亚菲 刘菁晶 林文华
1 临床资料
患者75 岁女性,主因“乏力4 d”于2021 年12 月23 日急诊入院。入院前4 天开始出现乏力伴有胸闷、气短,自测脉率30 次/min,偶有黑矇,无胸痛、头晕。查心电图提示窦性心律,三度房室阻滞。超声心动图提示:左心室舒张末期内径44 mm,左心室射血分数(LVEF)59%,二尖瓣、三尖瓣少量反流,收入院。既往体健,否认高血压、糖尿病等。无吸烟、饮酒史。入院查体:体温36.2℃;脉率32 次/min;呼吸17 次/min;血压106/65 mmHg(1 mmHg=0.133 kPa)。实验室检查中血常规、生化功能、凝血功能均未见异常,就诊当日行永久起搏器植入术,起搏器型号为圣犹达2172。术后4 d 夜间开始出现胸闷,可平卧入睡;术后5 d 胸闷呈进行性加重伴夜间不能平卧,查体双肺底部出现细湿啰音,给予口服利尿剂后症状改善,夜间平卧入睡,考虑患者存在心功能不全。起搏器程控心房导线、心室导线参数均正常范围,心室起搏比例100%。复查X 线胸片提示肺淤血,超声心动图提示左心室舒张末期内径47 mm,LVEF 29%,室间隔中下段及左心室室壁中下段运动减低,二尖瓣少至中量反流,微量心包积液(图1A)。实验室检查显示,N 末端B 型利钠肽原(NT-proBNP)5 645 ng/L,心肌梗死三项提示高敏肌钙蛋白Ⅰ149.18 pg/ml,考虑心功能不全,病因不除外缺血性心肌病,2021 年12 月29 日行冠状动脉造影未见冠状动脉狭窄病变(图2)。给予沙库巴曲缬沙坦(50 mg,2 次/d)、呋塞米(20 mg,1 次/d)、螺内酯(20 mg,1 次/d)、枸橼酸钾颗粒(2 g,1 次/d)纠正心功能不全。同时完善心脏磁共振成像(CMR)提示,中段至心尖室间隔及左心室游离壁运动减低及不运动;LVEF 中度减低;二尖瓣少量反流;微少量心包积液;双侧少量胸腔积液;心脏起搏器植入术后(图3)。考虑应激性心肌病可能性大,建议治疗后复查。因患者心室起搏比例较高,亦不能除外起搏器介导性心肌病,如果是起搏器介导性心肌病后期会需要起搏器升级治疗,如果是应激性心肌病,心功能会自行恢复,诊断暂不明确。患者症状改善后出院,出院诊断:心律失常,三度房室阻滞,永久起搏器植入术后,心功能不全(NYHA 心功能分级Ⅱ~Ⅲ级),应激性心肌病? 起搏器介导性心肌病?出院后1 周患者无胸闷、气短不适,自行停用药物治疗,出院后3 周复查超声心动图:左心室舒张末期内径39 mm,LVEF 54%,微量心包积液(图1B)。复查NT-proBNP 465 ng/L,心功能恢复,应激性心肌病诊断明确。
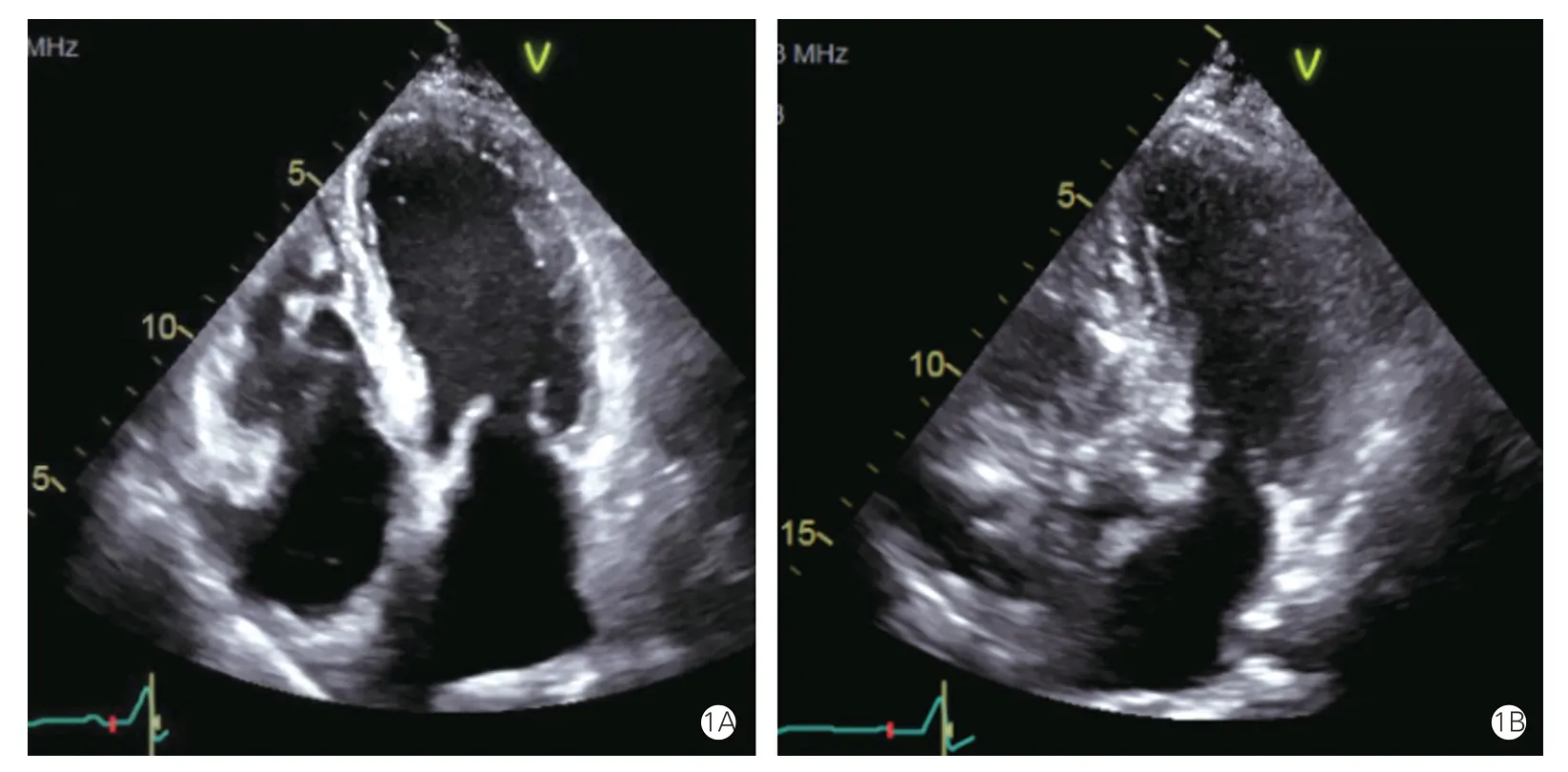
图1 患者发病早期(1A)与3 周后复查(1B)的超声心动图图像
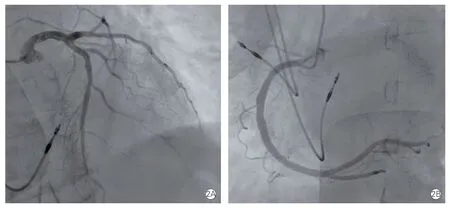
图2 患者冠状动脉造影结果显示左主干、左前降支、左回旋支(2A)及右冠状动脉(2B)均无狭窄病变
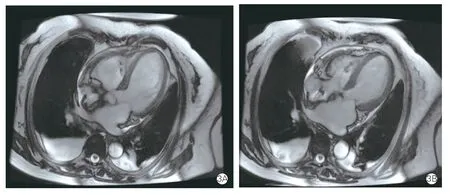
图3 患者心脏磁共振成像舒张期(3A)和收缩期(3B)左心室心尖部和基底部运动的变化
2 讨论
Sato 等[1]1990 年首次描述了应激性心肌病的特点。左心室造影能清楚地显示应激性心肌病的心室结构特征:心尖部至室间隔中部运动减弱或不运动,并伴有代偿性基底运动过度。这种左心室结构和功能的急性改变通常是一种可逆的、自限性心肌病,患者可表现出类似急性心肌梗死的症状和体征,但在此之前可能会出现应激性事件[2]。最常见的临床表现是胸痛和呼吸困难。与急性心肌梗死相比,应激性心肌病心肌酶略有升高,这种变化与心电图上的明显变化不成比例。最常见的心电图表现是ST段抬高,高达56%的患者,通常出现在心脏前壁导联,大多数导联出现T 波深倒置。冠状动脉造影显示正常或轻度冠状动脉疾病,因此排除急性心肌梗死作为诊断。目前尚未对应激性心肌病的诊断标准达成正式共识,诊断基于临床表现、超声心动图和实验室数据,妙佑医疗国际2008年提出的诊断标准[2]如下:(1)短暂性左心室运动减退、运动不良或运动障碍,伴或不伴心尖部运动异常。心室壁运动异常通常超出单个心外膜冠状动脉的灌注区域;(2)无阻塞性冠状动脉疾病或冠状动脉血管造影显示急性斑块破裂的证据;(3)新出现的心电图异常[ST 段升高和(或)T 波倒置]、心肌肌钙蛋白水平升高;(4)除外嗜铬细胞瘤、心肌炎和肥厚型心肌病。
应激性心肌病的确切机制尚不明确[3],目前认为体内儿茶酚胺过量导致心肌钝抑和负性心肌细胞肌力。心尖部β 肾上腺素受体密度较高,所以导致心尖部运动减弱、心脏基底部运动增强。应激性心肌病主要发生在绝经后女性中,可能是因为雌激素下调心脏肾上腺素受体,减弱了心肌对肾上腺素受体激活的反应[4]。
该病例患者存在三度房室阻滞,右心室间隔部起搏,心室起搏比例为100%,术后5 d 开始出现心功能不全症状。心功能不全的病因主要有两个:一是起搏器介导性心肌病;二是应激性心肌病,虽然CMR 提示应激性心肌病可能性大,但亦不能除外起搏器介导性心肌病。如果是起搏器介导性心肌病[5],治疗方案会是起搏器升级或生理性起搏[6]。患者在出院药物治疗仅3 周后,复查超声心动图提示LVEF 已恢复正常,同时患者无胸闷、气短等心功能不全相关症状,至此可以除外起搏器介导性心肌病,确定患者起搏器术后心功能不全原因为应激性心肌病。该患者出现起搏器术后的应激性心肌病,可能与围术期情绪紧张相关,同时手术操作亦是诱发应激性心肌病的一个因素,但是比较罕见。
应激性心肌病的治疗主要是对症治疗和药物治疗。β 受体阻滞剂和血管紧张素转换酶抑制剂已被证明是有效的。大约20%的患者会出现并发症[7],最常见的是心力衰竭,可发展为心原性休克。还有一个需要重视的并发症是左心室流出道(LVOT)梗阻,由于心尖部运动减弱、基底部运动相对过度所致。所以使用正性肌力药物可能会引起进一步的LVOT 梗阻,应避免使用这类药物。应激性心肌病预后良好[8],心功能通常在1 个月内恢复。应激性心肌病复发率在1%~3%之间。起搏器植入术虽然简单,但可能会对个别患者造成足够的压力,诱发应激性心肌病。起搏器植入术后出现应激性心肌病的发生率很低,所以术后特别是心室起搏比例高的患者在出现心功能不全后,应注意分析心功能不全病因,病因不同会影响后续治疗策略。应激性心肌病虽然罕见,但可作为绝经后女性起搏器植入术后出现左心衰竭的潜在并发症[9]。
本研究符合国家制定的涉及人的生物医学研究伦理标准和世界医学协会最新修订的《赫尔辛基宣言》 的要求。
利益冲突:所有作者均声明不存在利益冲突
