遵义地区303例肺结核患者微孔板药敏结果的耐药模式分析
2023-08-02李娜娜张万敏张小可彭章丽
田 鹏,李娜娜,刘 梅,张万敏,张小可,彭章丽,陈 玲,张 泓
(遵义医科大学附属医院 结核病科,贵州 遵义 563099)
结核病(tuberculosis, TB)是严重危害人类健康的传染病,也是全球范围内排列靠前的传染病杀手并在2021年导致了160万人死亡[1-2]。世界卫生组织最新报告显示2021年全球约有640万新发结核病例以及45万新发耐利福平结核(rifampicin-resistant TB, RR-TB)或耐多药结核(multi-drug resistant TB, MDR-TB)病例,而中国又是耐多药结核病负担最大的3个国家之一[2]。由于MDR/RR-TB的治疗成功率仅为60%,耐多药结核病依然是全球严重的公共卫生危机[3]。针对这一危机,世界卫生组织于2022年12月更新了耐药结核病治疗的推荐方案,并在原来的短疗程治疗(9~12个月)和长疗程治疗(18~20个月)方案基础上又新推荐了用于治疗MDR-TB和pre-XDR-TB(pre-extensively drug-resistant TB)的包含贝达喹啉(bedaquiline)、普托马尼(pretomanid)、利奈唑胺(linezolid)和莫西沙星(moxifloxacin)的6个月方案(BPaLM)[3]。尽管各种治疗方案在药物组成、适应证及患者负担等方面有所不同,但按照药物敏感试验结果来选择合理的治疗方案对于提高耐药结核病患者的治疗成功率是至关重要的。微孔板药敏检测技术是一种新的耐多药结核病的快速检测方法,其原理是基于在液体培养基中进行测定药物的敏感度并通过药敏测试来了解分枝杆菌的耐药状况,从而指导临床用药以减少耐药菌株的产生[4]。为了分析研究遵义地区近期结核分枝杆菌的耐药情况进而选择合适的临床治疗方案,本研究采用了微孔板法(micropore-plate method)[4-11]针对2019年在遵义医科大学附属医院收集的结核分枝杆菌(M.tuberculosis, MTB)临床分离菌进行了耐药模式分析。
1 资料与方法
1.1 临床资料
1.1.1 纳入标准 按照中华医学会临床诊疗指南的纳入标准[12]来收集初治和复治患者病例。
1.1.2 标本来源 连续采集从2019年1~12月期间在本院住院及门诊肺结核患者的痰液和支气管刷检物标本,采集的临床标本按照世卫组织建议的程序进行处理,并在罗氏(löwenstein-jensen)固体培养基斜面上接种培养,然后将生长的菌落鉴定到物种水平[13],通过结核分枝杆菌罗氏培养结果判定标准,最终得到303例结核病患者的临床分离菌。
1.1.3 药敏试剂及使用浓度 6种一线抗结核药物包括利福平(RIF, 1 μg/mL)、异烟肼(INH, 0.2 μg/mL)、乙胺丁醇(EMB, 2.5 μg/mL)、链霉素(SM, 1 μg/mL)、利福喷丁(RFT, 0.5 μg/mL)和利福布丁(RFB, 0.75 μg/mL);7种二线抗结核药物包括左氧氟沙星(LFX, 2 μg/mL)、莫西沙星(MFX, 0.5 μg/mL)、对氨基水杨酸(PAS, 2 μg/mL)、丙硫异烟胺(PTO, 10 μg/mL)、阿米卡星(AMK, 1 μg/mL)、卷曲霉素(CAP, 2.5 μg/mL)和卡那霉素(KAN, 2.5 μg/mL);以及3种其他类抗结核药物克拉霉素(CLR, 4 μg/mL)、力克肺疾(PI, 0.5 μg/mL)和氯法齐明(CFZ, 2 μg/mL)均购自广东省珠海市银科医学工程股份有限公司。
1.2 方法
1.2.1 微孔板法药敏检测方法基本原理[4]分枝杆菌药敏检测试剂盒主要由药敏培养基和药敏测试板组成,药敏培养基由基础培养基、促生长剂和抑菌剂组成,它们能为细菌的生长繁殖提供无机盐、碳源、氮源和水分,丰富的营养促进分枝杆菌生长,通过多种抗生素抑制其他微生物的生长。药敏测试板提供不同种类及浓度的药物。使用时,将一定量的菌接种到培养液混匀后分装至药敏测试板培养,根据各含药孔、对照孔的生长结果判断药物敏感性(图1)。
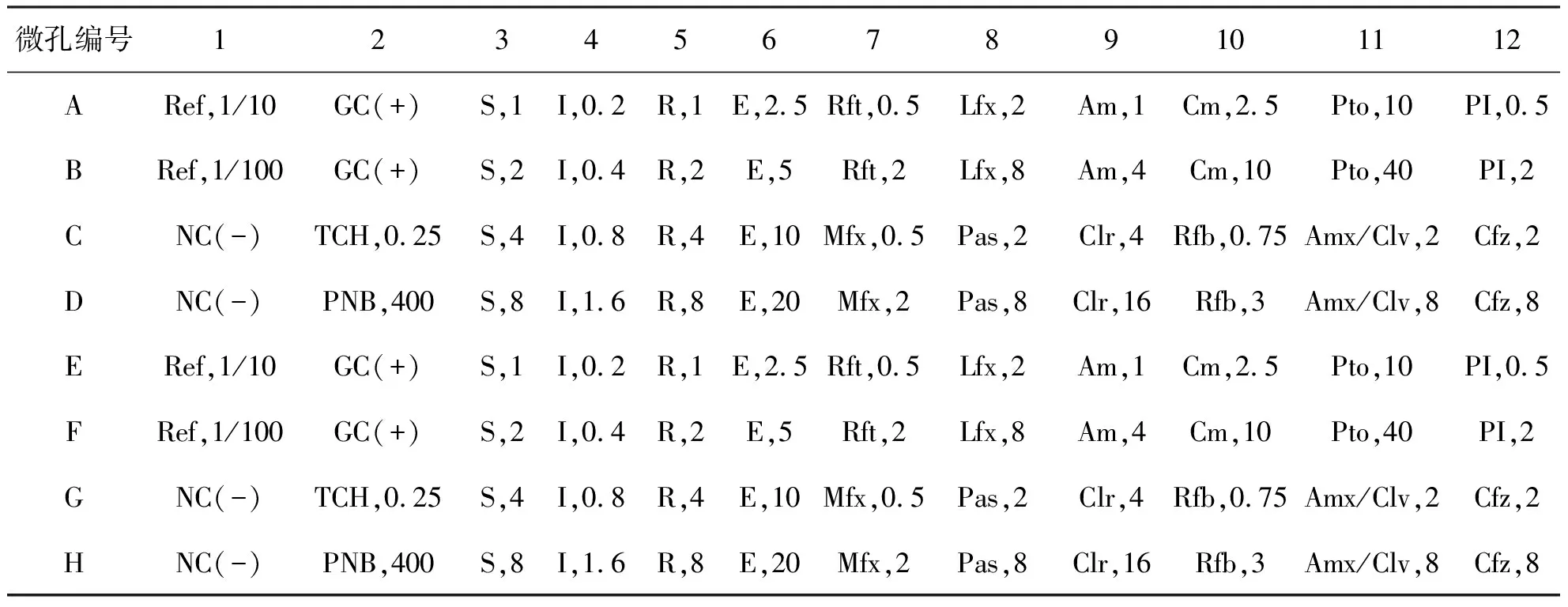
微孔编号123456789101112ARef,1/10GC(+)S,1I,0.2R,1E,2.5Rft,0.5Lfx,2Am,1Cm,2.5Pto,10PI,0.5BRef,1/100GC(+)S,2I,0.4R,2E,5Rft,2Lfx,8Am,4Cm,10Pto,40PI,2CNC(-)TCH,0.25S,4I,0.8R,4E,10Mfx,0.5Pas,2Clr,4Rfb,0.75Amx/Clv,2Cfz,2DNC(-)PNB,400S,8I,1.6R,8E,20Mfx,2Pas,8Clr,16Rfb,3Amx/Clv,8Cfz,8ERef,1/10GC(+)S,1I,0.2R,1E,2.5Rft,0.5Lfx,2Am,1Cm,2.5Pto,10PI,0.5FRef,1/100GC(+)S,2I,0.4R,2E,5Rft,2Lfx,8Am,4Cm,10Pto,40PI,2GNC(-)TCH,0.25S,4I,0.8R,4E,10Mfx,0.5Pas,2Clr,4Rfb,0.75Amx/Clv,2Cfz,2HNC(-)PNB,400S,8I,1.6R,8E,20Mfx,2Pas,8Clr,16Rfb,3Amx/Clv,8Cfz,8
1.2.2 微孔板法药敏检测方法实验步骤[5-7]取出冻干杂菌抑制剂,将无菌稀释液全部加入后充分摇匀混合;拿出药敏培养基及药敏测试板,使其在接种标本前接近室内温度,吸取100 μL混匀的杂菌抑制剂加入到药敏培养基中;分别用无菌吸嘴吸取180 μL药敏培养基加入到A1或E1、B1或F1孔,分别作为1/10和1/100参照孔;用无菌吸嘴分别吸取200 μL 药敏培养基加入到C1、D1或G1和H1孔作为阴性对照孔;将临床培养菌株在超声分散仪下磨菌比浊至1 mg/mL,用无菌吸嘴吸取100 μL比浊后的菌液加入到整支药敏培养基中,充分摇匀混合。每孔加200 μL含有菌液的药敏培养基(除上述 4 孔),再吸取20 μL含菌药敏培养基至A1或E1孔作为1/10参照孔,从A1或E1孔吸20 μL至B1或F1作为 1/100参照孔,小心盖上盒盖,沿盒子周边用透明胶带封1圈后(保证密封良好),放置于37 ℃培养箱中培养7 d后首次观察结果。孔底出现白色菌体沉淀的为阳性,无菌体沉淀的为阴性,若为阴性,则继续培养并每隔1~2天观察结果1次,当阳性对照孔(A2、B2或E2、F2)为阳性时进行结果判断,记录每个药物的最低抑菌浓度(MIC)值,MIC值为无白色沉淀的最低药物浓度孔。将MIC值记录入结果记录纸上。当难以判定MIC孔时,可将该孔与1/10参照孔做比较,如该孔沉淀菌体小于1/10参照孔沉淀,即可判定生长被抑制。如果培养观察至21 d时,阳性对照孔及药敏孔无变化,则应传代培养,重做实验。
1.3 统计学分析 数据统计学分析采用SPSS 22.0软件,初治患者与复治患者两组数据的比较采用卡方检验,数据采用两两比较,P<0.05为差异有统计学意义。
2 结果
2.1 肺结核患者的特征及其临床分离菌的耐药性 在303个肺结核患者中,男性占55.1%(167/303),女性占44.9%(136/303),男女比例为1.23∶1;初治患者占79.2%(240/303),复治患者占20.8%(63/303),初复治患者比例为3.81∶1。在初治患者中有75.4%是敏感-TB(181/240),这个比例明显高于复治患者的比例(34.9%,22/63)。复治患者中的单耐药-TB占比是15.9%(10/63),这与初治患者中的14.2%(34/240)占比相差不多;但是,复治患者中的多耐药-TB比例(23.8%,15/63)和耐多药(MDR)-TB比例(25.4%,16/63)都明显地高于初治患者在多耐药-TB(5.8%,14/240)和耐多药(MDR)-TB(4.6%,11/240)中的比例(表1)。在年龄组分布中,19~39岁是发病年龄段高峰(占35.9%),其次是40~59 岁(占31.7%,表1)。

表1 303例肺结核患者的特征及其临床分离菌的耐药性[n(%)]
2.2 微孔板法药敏试验结果 在303例结核分枝杆菌临床分离菌的药敏试验中,75.4%的初治患者(181/240)和34.9%的复治患者(22/63)对16种抗结核药物全敏感;80.4%的初治患者(193/240)和38.1%的复治患者(24/63)对4种一线抗结核药物(RIF,INH,EMB,SM)敏感,98.8%的初治患者(237/240)和96.8%的复治患者(61/63)对喹诺酮类和二线注射类药物敏感(表2)。在240例初治肺结核病例中,对4种一线药物的耐药率由高到低分别是异烟肼(13.8%)、链霉素(7.9%)、利福平(6.7%)和乙胺丁醇(2.9%);在63例复治肺结核病例中,对4种一线药物的耐药率由高到低分别是异烟肼(55.6%)、利福平(28.6%)、链霉素(27.0%)和乙胺丁醇(1.6%)。在303例结核分枝杆菌临床分离菌中,11.2%(34/303)为耐利福平结核,8.9%(27/303)为耐多药结核;而多耐药(PDR)-TB(23.8%)和耐多药(MDR)-TB(25.4%)在复治患者中的占比远高于初治患者的占比(5.8% PDR-TB和4.6% MDR-TB,表2)。

表2 303例结核分枝杆菌临床分离菌对16种抗结核药的敏感性和耐药性[n(%)]
2.3 非MDR-TB临床分离菌的耐药模式 在276例非MDR-TB临床分离菌中,对4种一线药物全敏感的有78.6%(217/276),包括84.3%(193/229)的初治患者和51.1%(24/47)的复治患者。对16种抗结核药物全敏感的有73.6%(203/276),包括79%(181/229)的初治患者和46.8%(22/47)的复治患者。对单耐一线药物耐药的有10.5%(29/276),其中耐药性由高到低分别是异烟肼(6.2%)、链霉素(2.5%)、利福平(1.1%)和乙胺丁醇(0.7%);单耐二线药物的耐药性由高到低分别是克拉霉素(2.2%)、对氨基水杨酸(1.1%)、卡那霉素(0.4%)和莫西沙星(0.4%)。对2种药物耐药的有8.3%(23/276),对3种药物耐药的有2.2%(6/276),对4种药物耐药的有0.7%(2/276),而对5种药物都耐药的只有0.4%(1/276,表3)。
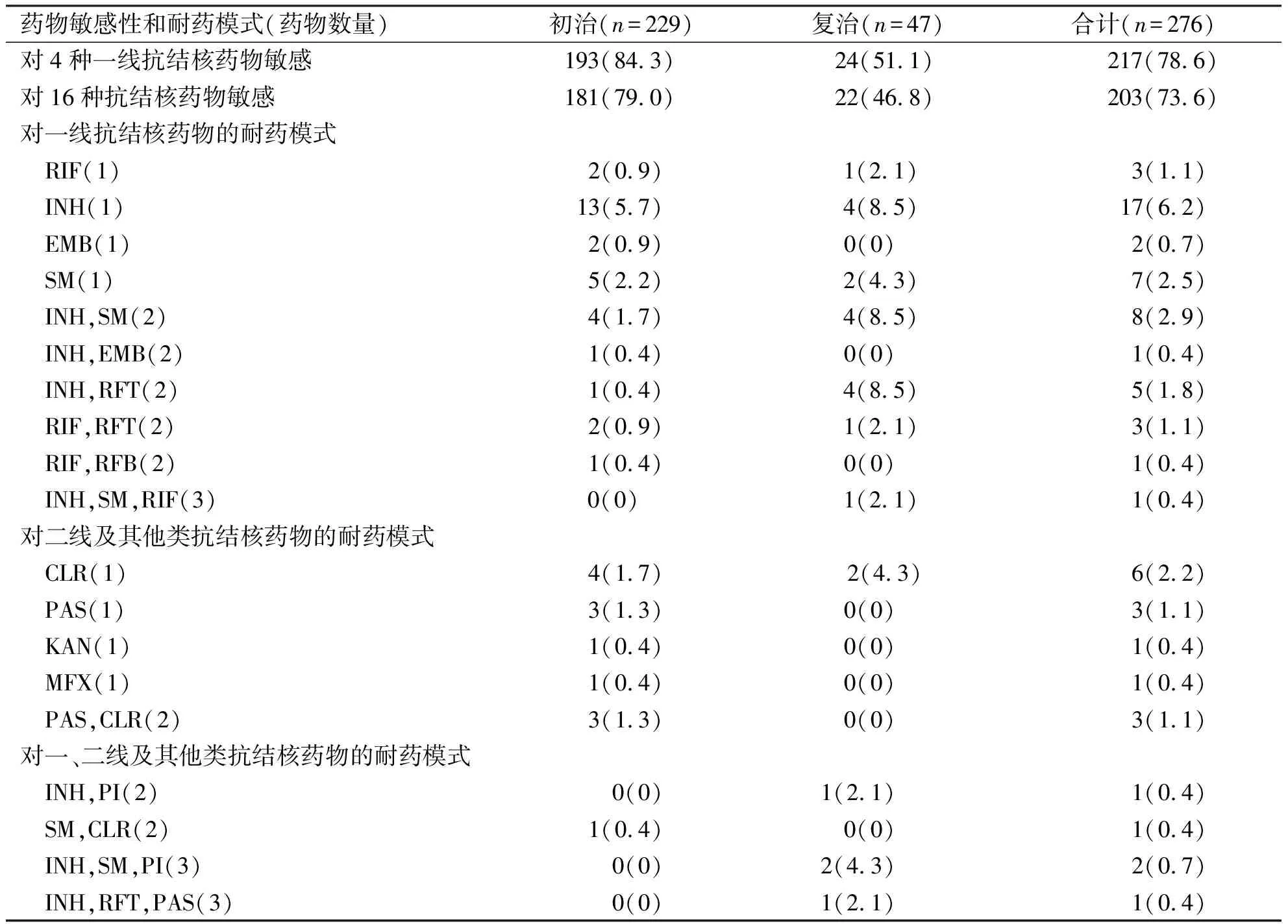
表3 276例非MDR-TB临床分离菌的药物敏感性及耐药模式[n(%)]
2.4 MDR-TB临床分离菌的耐药模式 微孔板法药敏试验结果显示在27例MDR-TB临床分离株中,仅对利福平和异烟肼耐药的只占3.7%(1/27),对3种一线抗结核药物耐药的占14.8%(4/27),对4种抗结核药物耐药的占48.1%(13/27),对5种抗结核药物耐药的占22.2%(6/27),而对6、7、8种抗结核药物耐药的各占3.7%(1/27,表4)。

表4 27例MDR-TB临床分离菌的耐药模式[n(%)]
3 讨论
抗结核药物的耐药性是一个重要的全球公共卫生问题,威胁到DOTs的成功实施和全球结核病的控制。有研究结果显示,2016—2020年贵州省登记的RR-TB患者数逐年增加,MDR-TB患者占RR-TB患者的77.5%,与2019年全球结核病报告RR-TB患者中有78%为MDR-TB结果相近[14-15],表明贵州省耐药肺结核患者管控局面不容乐观。而结核病患者的耐药性监测及药敏结果不仅是临床治疗中制定抗结核化疗方案的重要依据,也是反映当地结核病流行情况及防控工作的1项重要指标[12]。微孔板耐多药结核病的快速检测方法是基于在液体培养基中进行的比例法测定药物的敏感度。该方法只需要7~10 d即可以获得分枝杆菌临床分离菌的药敏检测结果,并为临床药物治疗提供实验依据。该方法用微量耐药性测试板代替传统试管,具有器材简单、占据范围小、培养基用量少和操作简便等优点[4]。微孔板法在抗结核药物的敏感性试验的应用中已被证明具有操作简便且可检测出低浓度耐药情况的优点,并与BACTEC MGIT 960 液体培养法的结果一致性高[5-7]。
在目前的研究中,303名肺结核病患者中男性和女性患者的比例分别为55.1%和44.9%,这与我们之前对男性患者(62.8%)和女性患者(37.2%)比例的研究[16]以及与2021年世卫组织公布的男性患者(63.8%,600万/940万)和女性患者(36.2%,340万/940万)比例[2]相比有所不同,说明遵义地区男性患者仍为结核病主要人群,但女性患者新增结核病呈上升趋势。关于患者年龄组,109(35.9%)来自19~39岁年龄组,96(31.7%)来自40~59岁年龄组,显然,超过2/3的结核病患者(205,67.7%)年龄在19~59岁之间,这与我们之前的研究结果一致[16]。关于患者治疗情况,复治患者占20.8%(63/303),与2010年全国第5次结核病流行病学抽样调查报告的11.8%相比[17],复治患者比例明显增多,考虑与患者依从性差和不规律用药相关,这也是耐药结核病患者增多的重要因素。在303例肺结核患者中,初治和复治患者的耐多药率分别为4.6%和25.4%,高于2022年世界卫生组织全球结核报告(初治3.6%和复治18%)[2],说明该地区复治患者更容易发展成耐多药肺结核,应加强复治结核病患者的规范化管理及合理用药。
研究结果还显示,303例肺结核患者对二线药物的总耐药率为7.9%(24/303),其中,对二线注射类药物耐药率为2.0%(6/303),对喹诺酮类药物耐药率为0.7%(2/303);而在27例耐多药结核病临床分离菌中,对喹诺酮类药物和对二线注射类药物有耐药性的耐多药结核临床分离菌都仅有1例(3.7%,1/27)。这些研究结果表明遵义地区结核分枝杆菌临床分离菌对二线抗结核药物包括喹诺酮类药物和二线注射类药物的耐药率极低。近年来,全球范围内开展了多项全口服短程化学治疗方案的研究,WHO于2019年12月发布了关于耐药结核病治疗重大变化的快速通告,推荐既往未接受过二线抗结核药物治疗,且无氟喹诺酮类药物耐药、非多发结核病变或重度肺外结核的MDR/RR-TB患者,首选包含贝达喹啉的全口服短程化学治疗方案[18]。因此,在遵义地区,由于对二线抗结核药物包括喹诺酮类药物和二线注射类药物的耐药率极低,从而更适合推广运用世界卫生组织最新推荐的用于耐多药/耐利福平结核病的包含贝达喹啉、普托马尼和利奈唑胺和莫西沙星(BPaLM)的6个月治疗方案以及9个月全口服短程治疗方案[3]。由于该方案用药时间短及服用方便,患者更加容易坚持治疗,因此,能更有利于增加结核病患者治疗依从性并提高治疗成功率,从而能更有效地遏制耐多药/耐利福平结核病的传播。但考虑到贝达喹啉、普托马尼和利奈唑胺等新药的价格偏高以及结核病患者的经济情况,建议在今后防治工作中,贵州省医保报销政策能将贝达喹啉、利奈唑胺和普托马尼等新的抗结核药品纳入报销范围或者提高报销比例,从而切实降低MDR/RR-TB患者的经济负担。
