毛霉菌性鼻窦炎侵袭椎基底动脉致反复脑梗死1例报道
2023-07-05陈露露汪敬业
陈露露,汪敬业
1 病例介绍
患者男性,64岁,因“鼻塞、流涕、右侧头面部疼痛3天”于2019年7月31日就诊入院,无发热症状。血常规示白细胞计数22.48×109/L,CRP水平23.73 mg/L。CT、MRI检查发现双侧上颌窦、蝶窦、筛窦炎症(图1A~C),鼻窦黏膜及病灶周边不均匀强化,病灶内少许强化(图1D)。高血压病史10年,无其他既往病史。住院期间阵发性剧烈头痛,一般止痛药无效,给予氟比洛芬酯静脉镇痛。因抗炎治疗后头痛持续不好转,8月16日转至神经内科。查体:向右侧凝视时见水平眼震,右手指鼻欠稳准,Romberg征摇晃,余无明显异常。腰椎穿刺脑脊液检查压力为145 mmH2O(1 mmH2O=0.0098 kPa),红细胞计数200×106/L,白细胞计数423×106/L,单核细胞占比79.9%,蛋白1.44 g/L,余无明显异常。墨汁染色、抗酸染色、革兰染色均阴性,脑脊液宏基因检测无特异性结果。8月17日头颅MRI增强显示蝶窦及筛窦异常强化,累及双侧海绵窦及邻近脑膜(图1E),右侧小脑及桥小脑脚可见低信号(图1F)。
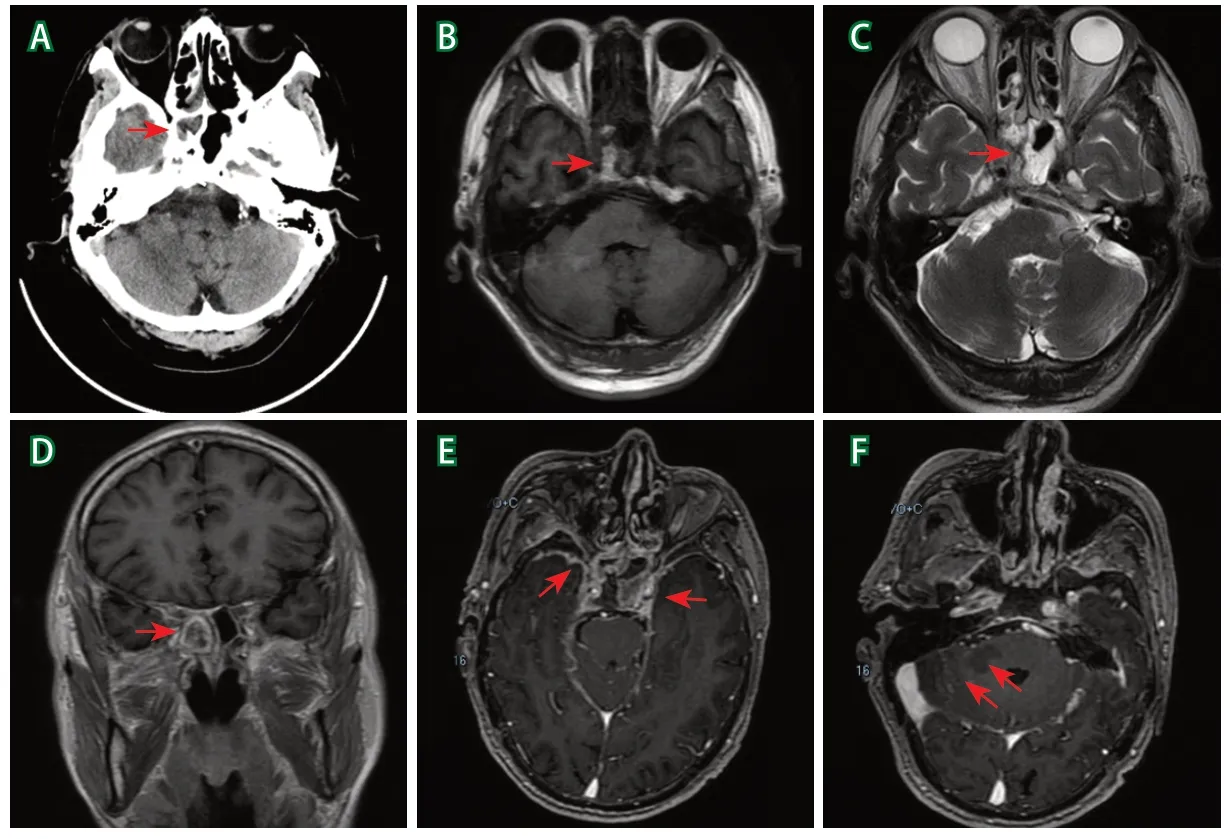
图1 鼻-脑型毛霉菌病患者早期头颅CT及MRI表现
8月23日全麻下行鼻内镜手术及病理检查,清除部分脓液及坏死组织后患者头痛较术前减轻。术中见左侧中鼻道内有少许息肉样新生物,蝶窦腔内黏膜明显水肿,伴有脓性分泌物及少许坏死组织,蝶窦骨质部分破坏。病理报告:炎性息肉伴肉芽肿性炎,部分区域见坏死及出血,其间见少量退变的真菌,菌丝粗大、不分隔,可见钝角或直角分支(图2A),PAS染色(+)(图2B),银染(+)。根据病理结果患者确诊为鼻-脑型毛霉菌病。

图2 鼻内镜手术后病理染色显示为毛霉菌感染
8月17日MRA增强显示左侧椎动脉V4段多发轻度狭窄,椎基底动脉汇合处重度狭窄,基底动脉可疑轻微狭窄(图3A)。之后患者出现言语不清、低热、头痛加重。8月29日椎基底动脉狭窄程度加重且范围更广,左侧椎动脉V4段、基底动脉多发重度狭窄(图3B~C)。头颅MRI平扫+增强显示脑干、双侧桥小脑脚、左侧小脑、右枕叶急性脑梗死(图4A~C),右侧小脑及桥小脑脚为亚急性期病灶(图4D),邻近脑膜明显强化。

图3 头颅MRA显示毛霉菌侵袭椎基底动脉导致血管狭窄

图4 头颅MRI显示毛霉菌侵袭椎基底动脉致脑梗死反复加重
8月30日患者病情进一步加重,出现言语不清,右侧肌力为3~4级,予以两性霉素B脂质体、卡泊芬净抗真菌,阿司匹林、氯吡格雷抗血小板治疗。9月15日血钾2.04 mmol/L,尿素氮13.36 mmol/L,肌酐115 μmol/L,估算肾小球滤过率61 mL·min-1·(1.73 m2)-1,补钾治疗难以纠正低钾血症。9月20日症状再次加重,右侧肌力0~1级。10月3日(图4E)及10月19日(图4F)复查头颅MRI示左侧脑桥急性梗死且病灶扩大。10月27日患者出现痰多、无法咳出的情况,无发热症状,肺部CT未见异常。10月29日患者出现言语不能、吞咽困难、饮水呛咳。11月1日之后癫痫反复发作。11月2日血常规:白细胞计数14.6×109/L,中性粒细胞百分比90.01%,CRP水平>200 mg/L;肾功能继续恶化:尿素氮17.8 mmol/L,肌酐167.8 μmol/L,估算肾小球滤过率39 mL·min-1·(1.73 m2)-1。11月2日患者出现昏迷、高热、血氧饱和度持续性下降,次日死亡。最后,患者诊断为鼻-脑型毛霉菌病、椎基底动脉性脑梗死、继发性癫痫、肾功能损害、低钾血症。
2 讨论
真菌是条件致病菌,多数患者由吸入空气中的真菌孢子而患病,因此感染部位以鼻-鼻窦(39%)和肺部(24%)最为多见[1-2]。除曲霉菌和念珠菌外,毛霉菌是第三位侵袭性真菌感染的病原体。毛霉菌病早期临床表现缺乏特异性,常难以及时诊断,但此病进展迅速、死亡率高,96%的播散性疾病患者死亡[2-4]。
脑毛霉菌病大部分从鼻部侵袭而来,一旦毛霉菌在鼻腔定植,菌丝便可直接侵袭或通过血液向周围组织蔓延。向上波及眼眶,引起急性失明、眼球突出及眶尖综合征;向后进展至海绵窦或颅内,导致海绵窦血栓、脑膜炎、脑炎、局灶性脑功能损害、癫痫等[4-7]。文献报道仅20%的鼻-脑型毛霉菌病患者有发热,这有别于其他细菌性感染[6]。该患者早期无明显发热,住院3个月期间也无明显发热或偶尔低热。患者头痛剧烈且持续,常规止痛药无效,剧烈头痛考虑与真菌侵袭血管、神经及脑膜等痛觉敏感组织有关。
毛霉菌病缺少特异性影像学表现,病变组织活检行病理学检查是其诊断的“金标准”[4]。本病例T1WI可见高信号病灶,增强显示鼻窦黏膜及病灶边缘强化,病灶内大部分不强化,符合毛霉菌病的影像学特点,最后活检病理确诊。
毛霉菌能够利用弹性蛋白酶来削弱富含弹性蛋白的动脉壁从而进入血管,因此毛霉菌侵袭性更强,容易发生血源性播散。菌丝侵犯导致血管内皮损伤、血管壁破坏、血管炎等,继发霉菌性动脉瘤、血栓形成和血管阻塞[8],脑动脉侵犯引起脑梗死、脑出血、蛛网膜下腔出血、脑脓肿等[6]。侵袭性毛霉菌病累及脑血管文献报道以颈内动脉最为多见,基底动脉较少,脑血管受累患者死亡率接近100%[9-10]。该患者MRI检查显示椎基底动脉多发狭窄,随着病程延长,血管狭窄程度加重且累及范围更广,反复发生后循环急性脑梗死,最终导致延髓麻痹和中枢性呼吸衰竭而死亡。
毛霉菌对许多抗真菌药物有耐药性,且鼻-脑型毛霉菌病病情进展快,因此鼻-脑型毛霉菌病患者死亡率极高,早诊断、早治疗显得尤为重要,手术清除病变组织是首要的治疗方法且清创应广泛、彻底[3,6,11]。本文报告此例少见的短时间内侵袭颅内及椎基底动脉的致死性毛霉菌病病例,以期提高临床医师对鼻-脑型毛霉菌病的认识。

点评专家:罗本燕 教授,主任医师,博士研究生导师
E-mail:luobenyan@zju.edu.cn
工作单位:浙江大学医学院附属第一医院神经内科
主要研究方向:脑血管病、神经变性疾病、神经心理学方向
专家点评:
脑梗死病因复杂,20%以上的患者属于不明原因型脑梗死。感染性疾病是脑梗死的少见病因,较为常见的病原体有结核杆菌、梅毒螺旋体、钩端螺旋体、细菌(感染性心内膜炎)等。本文报道1例相当罕见的真菌感染病例——毛霉菌性鼻窦炎侵袭基底动脉致后循环反复脑梗死。毛霉菌有其特殊的血管损害机制,利用弹性蛋白酶削弱富含弹性蛋白的动脉壁并进入血管,导致血管内皮损伤、血管壁破坏,继发血栓形成和血管阻塞,从而导致脑梗死。脑血管受累患者死亡率接近100%,手术彻底、广泛清除病变组织后予以有效的抗真菌治疗是唯一可能的挽救办法。病理学检查是该病诊断的“金标准”,临床上需尽早行病变组织活检以明确诊断。该病例有助于提高临床医师对毛霉菌相关脑血管损害的认识。
