关节镜下缝线合并栓桩复位固定治疗新鲜后交叉韧带止点撕脱骨折*
2023-07-04刘江华杨晓勇肖德意壮云翔张雪莲
王 鹏,刘江华,杨晓勇,肖德意,壮云翔,张雪莲
(玉溪市中医医院关节与运动医学科,玉溪 云南 653100)
成人胫骨髁间后棘为后交叉韧带止点,其骨折由于后交叉韧带的牵拉而出现骨折移位;其可导致韧带松弛,从而导致膝关节不稳,运动损伤的同时可能合并膝关节半月板、前交叉韧带等结构损伤,因此对于移位明显的后交叉韧带止点撕脱骨折,多数学者均主张手术治疗,复位骨折恢复后交叉韧带张力及膝关节的稳定性。目前对于后交叉韧带止点撕脱骨折的手术方式包括切开复位或关节镜下手术,各有利弊。近年来本院采用完全关节镜下复位固定后交叉韧带止点撕脱骨折,手术微创,术后临床疗效满意,现报告如下。
1 资料与方法
1.1 一般资料
选取 2019年7月-2022年1月于本院骨伤二科就诊,诊断为新鲜后交叉韧带止点撕脱骨折患者共60 例。病例特点,男36例,女24例;年龄范围 19~54 岁,平均年龄(35.58±7.77)岁;病程 5~19 d,平均病程(11.3±2.58)d,经 Meyers-Mckeever 分型后,Ⅱ型:25例;Ⅲ型:35例。
1.2 病例纳入和排除标准
纳入标准:(1)影像学检查后确诊为后交叉韧带止点撕脱骨折,年龄>18周岁的患者;(2)骨折类型为Meyers-Mckeever 分型Ⅱ、Ⅲ型者;(3)受伤时间小于2周以内者;(4)内固定方式采用3根2号爱惜邦不可吸收缝线固定,合并Versalock骨锚栓桩固定者;(5)患者及家属对治疗方案知情同意。排除标准:(1)合并膝关节周围骨折的患者;(2)合并前、后交叉韧带、内侧副韧带损伤的患者;(3)合并手术禁忌证者,如免疫、造血功能障碍、血液传染性疾病等。
1.3 手术方法
采用连硬膜外麻醉,仰卧位,膝关节镜常规前内、前外侧入路。常规检查膝关节各腔室,确定有无半月板损伤同时进行骨折的处理,建立后内侧通路进入后室作为观察通道,同时建立后外侧工作通道,清理后方增生滑膜,打开后纵膈,利用缝合钩在膝关节后室将牵引线穿过骨块上方后交叉韧带内,牵引线引入3根2号爱惜邦缝线。将前叉定位器调至55°,使用2.5mm克氏针由胫骨结节内侧,向髁间后棘骨折块后内、后外建立两个骨道,3根爱惜邦线在后交叉韧带后方作“8”字交叉后分别由两个骨道引出至胫骨结节内侧,3根缝线于两个骨道之间骨桥上方打结,将6根尾线分别引入1枚进口强生Versalock骨锚,于胫骨结节内侧将骨锚深埋于骨隧道内,再次加压收紧固定骨折的缝线并最终固定(术前、术中及术后相关资料,见图1)。
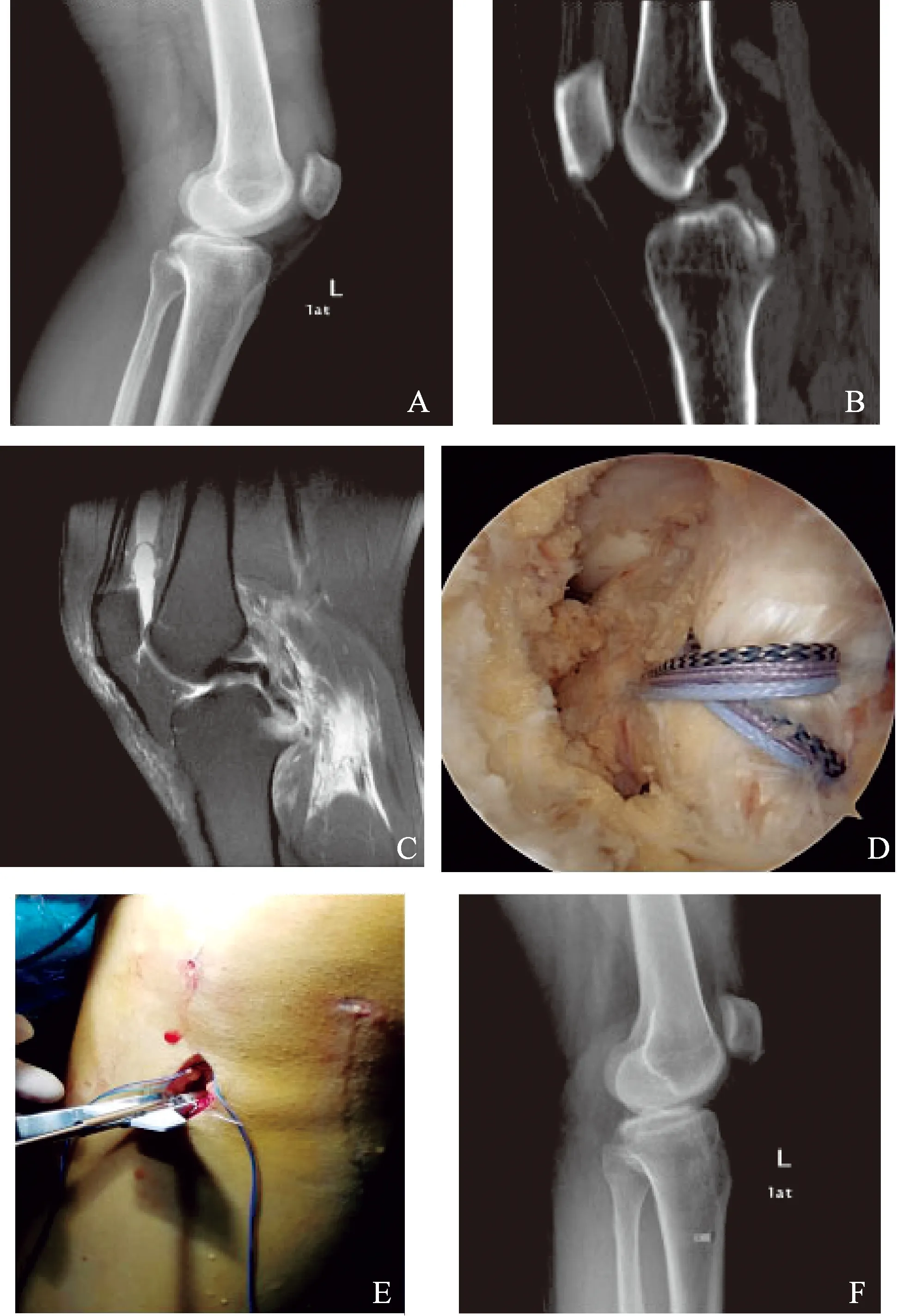
图1 关节镜下固定治疗后交叉韧带止点撕脱骨折注:图A为术前X片,显示后交叉韧带止点撕脱骨折;图B为膝关节CT显示后交叉韧带止点撕脱骨折块翘起;图C显示后交叉韧带止点骨折块移位;图D 为术后缝合“8”字固定后交叉韧带撕脱骨折块;图E为骨道外VERSAOK技术栓桩固定;图F 为术后影像。
1.4 术后康复治疗
所有进行手术的患者当麻醉过后即开始踝泵、股四头肌等长收缩练习和髌骨推移练习,术后48h拔出引流管换药等,每日冰敷患膝2次,患肢在膝关节可调式活动支具保护下部分负重行走至骨折愈合,术后逐渐进行膝关节屈伸锻炼,6周时屈膝达120°,4~12周根据骨折愈合情况逐步部分负重步行活动。
1.5 观察指标
比较患者术前及术后6个月的膝关节Lysholm 功能评分、关节活动度恢复情况及骨折愈合情况,膝关节功能采用 Lysholm 量表对患者术后6个月膝关节功能进行测评;关节活动度恢复情况、骨折愈合时间根据患者术后随访及复诊情况记录、统计所得。
1.6 统计学方法
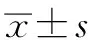
2 结果
60例患者均获有效随访,所有患者术后均未出现关节腔及术口感染、内固定物松动,骨折移位、膝关节失稳、排异等不良反应;所有患者术后复查拍片骨折对位对线良好,术后3~6个月膝关节疼痛症状明显减轻、关节活动度明显改善,后抽屉试验均呈阴性,膝关节稳定,术后3~6 个月复查X片显示骨折线逐步模糊至骨性愈合。对比术前术后的Lysholm评分由术前(55.23±1.74)分提高至(91.72±0.83)分,膝关节活动度由术前(46.5±5.4)提升至(125±10.7),差异有统计学意义(P<0.05),见表1。
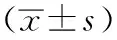
表1 患者术前与术后6个月Lysholm 功能评分、ROM比较
3 讨论
后交叉韧带起自股骨内髁的外侧面并向后内侧止于胫骨平台髁间窝后下方约1cm 处,其是维持膝关节稳定性的重要结构[1],对于后交叉韧带止点撕脱骨折Meyers-Mckeever 分型Ⅱ、Ⅲ型者,大多数学者均主张手术治疗,但由于后交叉韧带止点区解剖复杂,后方有重要血管神经等重要结构,导致该区域显露较困难,难度较大,以往多以非手术治疗或切开复位螺钉固定内固定;保守治疗可能会遗留关节不稳、骨折移位,骨折不愈合,关节退变等并发症,而切开复位螺钉固定可能造成血管神经损伤,螺钉过度拧入过度可能导致骨折块碎裂,较小骨折块无法固定,后期螺钉可能需要二次取出,无法处理关节腔内其他问题,后期内固定装置存留等问题[2];针对该类骨折的手术治疗方法,目前有如后内侧小切口空心钉固定;关节镜下不可吸收线8字缝合固定、锁扣带袢钛板固定等手术方式,目前术式更趋于关节镜下微创治疗。
本研究采用完全关节镜下技术,不可吸收缝线“8”字缝合,结合1枚进口强生Versalock骨锚“软硬”结合复位固定后交叉韧带止点撕脱骨折,该手术微创,同时可以处理关节腔内半月板损伤等情况,术后早期功能锻炼,不易发生膝关节粘连、僵硬,术后通过随访观察,术后整体膝关节功能恢复良好。目前对于后交叉韧带止点撕脱骨折完全关节镜下复位固定的临床病例报道在国内相对较少;本科室使用的操作技术完全镜下操作,术中注意刨刀口需要面向前方,预防伤及后方血管神经,需要良好的缝线、带线管理,缝合完成后需要进行骨折进一步复位,最后骨道外骨前打结拉紧固定,因为缝线固定是为弹性固定,固定的强度相对有限而后期可能导致骨折移位、韧带松弛[3],因此笔者使用一枚进口强生Versalock骨锚栓桩样进一步加强固定,“软硬”结合固定的方式使后交叉韧带止点撕脱骨折固定更为稳定,本院随访的60例患者在术后3~6个月内术后复查骨折均愈合,膝关节功能恢复满意,疗效确切;有研究显示[4],对于胫骨平台骨折,膝关节镜辅助下微创治疗较传统切开复位固定治疗具有手术并发症低,临床疗效显著等优势;同时有研究表明[5,6]关节镜下缝线固定胫骨髁间棘撕脱骨折,骨折固定牢固,可以足够保持膝关节的稳定性,在骨折愈合及膝关节功能恢复程度上较为满意;hih-Sheng等[7]在临床中运用关节镜下使用多根5号Ethibond缝线固定PCL止点撕脱骨折,可减少骨碎片,恢复关节稳定性,促进早期活动,降低并发症;同时国内也有临床上使用强生PDS-Ⅱ线结合螺钉固定治疗胫骨髁间棘撕脱性骨折取得较好的临床效果[8]。
由此可见,关节镜下缝合固定后交叉韧带止点撕脱骨折临床疗效确切,值得在临床中应用推广,但该技术需要较好的关节镜操作技术,学习曲线相对较长,同时本研究为回顾性研究,观察样本相对较少,后期还需要更大样本量的前瞻性随机对照研究进一步证实。
