探讨超声造影和增强CT鉴别诊断肾癌和肾血管平滑肌脂肪瘤的影像学特征及临床价值*
2023-06-29刘志民周桂萍
曹 娜 刘志民 周桂萍
河北省秦皇岛市第四医院 (河北 秦皇岛 066000)
肾癌是起源于肾小管上皮的恶性肿瘤,俗称肾细胞癌、肾腺癌,占机体所有恶性肿瘤的1%以上[1]。中老年人属于好发、多发人群,其中男性占比更高[2]。肾癌不但会严重损害肾功能,同时还易发生恶性转移,对患者生命安全造成严重危害[3]。AML在临床上属于肾脏常见的良性肿瘤,在所有肾脏肿瘤中约占3%以上[4]。对于AML而言,其特征性的病理表现是含有脂肪,临床能够对其脂肪成分进行准确地显示是疾病确诊的关键。目前临床在对肾癌及AML鉴别诊断方面,较为常用的方式包括CEUS和CECT[5]。CEUS能够对病灶内部的血流动力学进行清晰准确地反映,了解病灶的血供信息,进而可判断病灶的性质[6]。CECT检查能够对肿瘤内部的结构进行清晰显示,且对体积小、数目少的病灶也能够进行清晰显示,进而有助于对病变的尽早发现[7]。上述两种检测方式能够从不同方面对病灶特征进行展现,目前临床主要对两种单独应用进行研究,对于联合应用检测价值研究较少。基于目前临床联合应用的研究不多,本研究对我院收治的行两种检测方式的肾癌患者与AML患者临床资料进行回顾性分析,通过分析其应用价值,旨在为临床鉴别诊断提供研究依据。
1 资料与方法
1.1 一般资料选取医院2020年3月至2022年3月收治的27例肾癌患者与21例AML患者临床资料进行回顾性分析。肾癌患者中男性15例,女性12例,年龄34-62岁,平均年龄(40.53±7.89)岁;左侧13例,右侧14例。AML组患者中男性11例,女性10例;年龄为32-60岁,平均(39.84±7.23)岁;左侧11例,右侧10例。
纳入标准:具备完整的临床资料;具备较高完整度的检查图像;均有明显的病理检查结果证实为肾癌或AML。排除标准:合并其他恶性肿瘤者;合并其他精神类疾病者;3)合并严重肾功能不全者;无完整临床资料者。
1.2 方法CEUS检查具体如下:采用美国GE超声仪作为检查仪器,患者取仰卧位,在机械指数(MI)低于0.2时,于病灶下方设置聚集点进行监测。首先通过二维超声对患者肾脏内的整体情况进行横、纵、斜多方位进行观察记录,对病灶处进行确定后,于外周静脉进行造影剂(SonoVue;意大利Bracco公司)注射,同时用超声检测仪进行计时,在超声造影模式下进行病灶的观察和保存影像数据。
CECT检查具体如下:对64排螺旋CT扫描仪参数进行设置,设置管电压120kV、电流200mA,0.4~0.5 s/r,螺距为 0.986 mm,设置层厚与层间距为 5mm。对患者进行CECT造影剂注射,推注剂量每次1.5ml/kg,速率3m/s。推注完成30 s、1 min、2-3min分别行动脉期、静脉期和延迟期扫描。
1.3 观察指标及诊断标准观察CEUS检查、CECT检查及联合检查的诊断结果并分析;诊断“金标准”以病理为标准,对CEUS检查、CECT检查及联合检查的诊断情况进行比较,另采用ROC对诊断结果进行分析。
肾癌诊断标准参照如下:CEUS影像表现高增强、不均匀增强、快进或快出,假包膜征阳性则判定肾癌;CECT 影像表现高增强、不均匀增强、快进快出,假包膜征阳性则判定为肾癌。
AML诊断标准参照如下:CEUS 影像表现为低或高增强,不均匀增强,慢进慢出,假包膜征阴性则判定为AML;CECT影像表现为低或高增强,不均匀增强,快进慢出,假包膜征阴性则判定为AML。
ROC评分诊断标准如下:恶性评为5分;恶性可能评为4分;不确定评为3分;良性可能评为2分;良性评为1分。
1.4 统计学分析采用SPSS 17.0分析,计数资料采用%进行表示,比较采用χ2检验;ROC 曲线下面积(AUC)用Z检验,P<0.05,差异有统计学意义。
2 结果
2.1 CEUS检查、CECT检查与两者联合检查对肾癌及AML诊断准确率的比较在肾癌、AML诊断准确率方面,CEUS联合CECT检查均优于CEUS单独检查、CECT单独检查,差异均有显著性(P<0.05)。结果见表1。
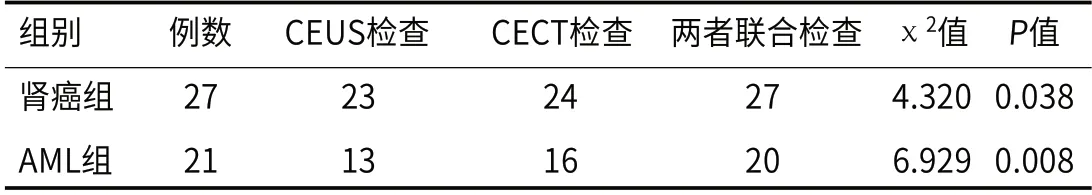
表1 CEUS、CECT与两者联合对肾癌、AML的诊断比较[n(%)]
2.2 肾癌组和AML组患者CEUS检查和CECT检查观察指标分析结果比较肾癌组和AML组中 CEUS 与 CECT 癌灶增强程度、增强均匀度及假包膜征方面,两组间比较差异均无显著性(P>0.05)。结果见表2。
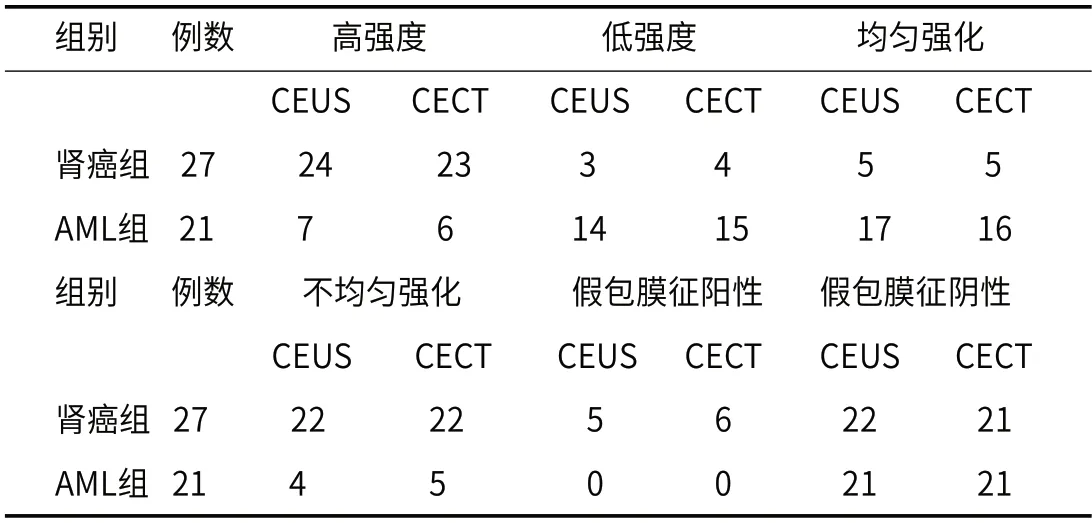
表2 肾癌组和AML组患者CEUS检查和CECT检查观察指标分析结果比较
2.3 典型病例影像学分析肾癌:CECT增强影像可见低密度灶,局部向外突出(图1),边界模糊,病变呈明显不均匀强化(图2),可见低密度区,强化程度一般小于肾实质(图3)。
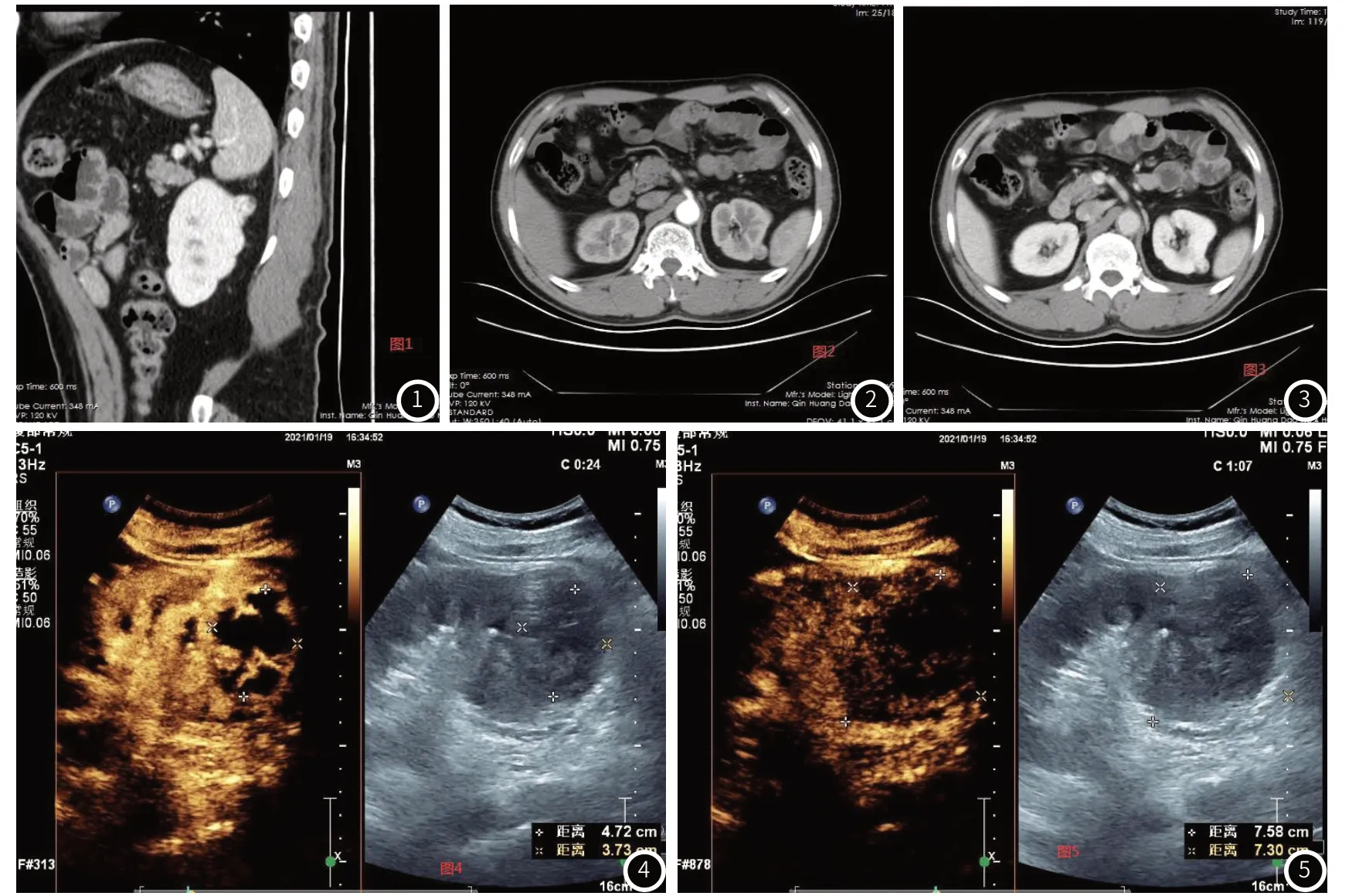
图1 肾脏增强扫描静脉期矢状位图。图2 肾脏增强扫描动脉期图。图3 肾脏增强扫描静脉期图。图4 肾脏超声造影动脉期图。图5 肾脏超声造影静脉期图。
CEUS影像可见低回声肿物,呈高增强、不均匀增强、快进或快出(图4),肿块可呈圆形、类圆形、不规则形,可有分叶(图5),假包膜征阳性。
2.4 ROC分析结果针对单独与联合检测诊断评分进行ROC 分析,AUC 均大于0.8,其中两项联合的AUC值最大,与CEUS检测、CECT检测相比,两者联合检测AUC显著提高(P<0.05)。结果见表3、表4与图6。

图6 CEUS、CECT与两者联合诊断的ROC曲线。
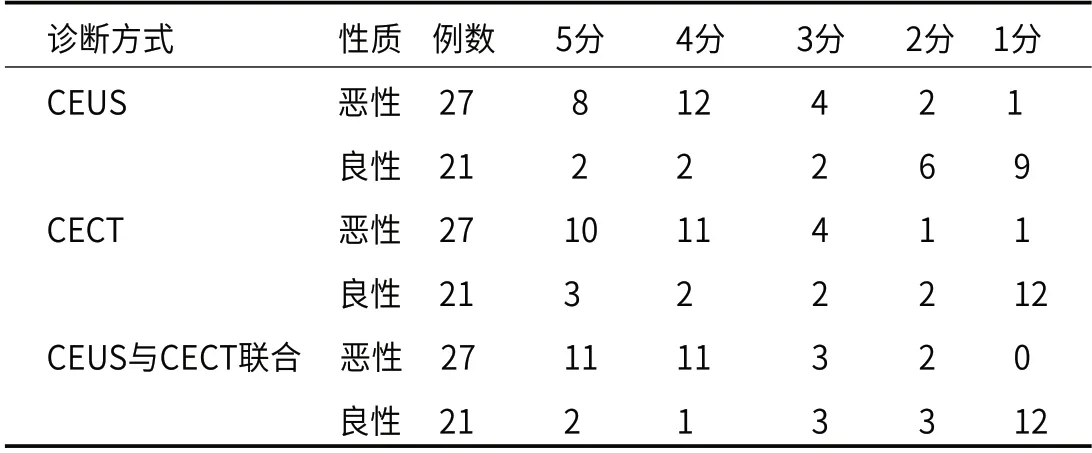
表3 两组病灶 CEUS、CECT 与两者联合诊断的ROC 诊断评分
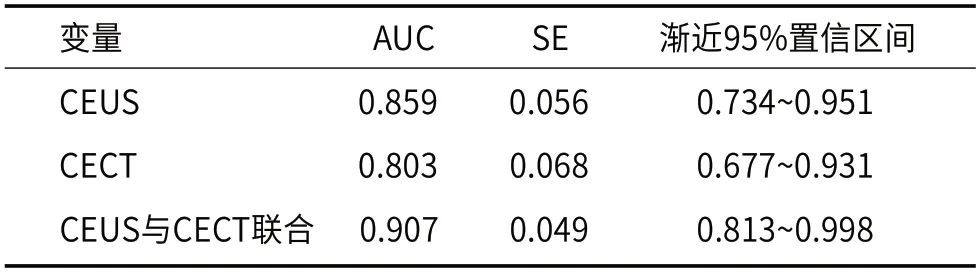
表4 AUC分析
3 讨论
肾癌在临床上具有较高发病率,占恶性肿瘤2%以上,且不同地区其发病率也存在差异[8]。对于其发病机制,目前临床尚无明确结论,多数研究认为与遗传、吸烟、高血压等之间存在相关性[9-10]。肾癌的早期临床症状不明显,临床多根据影像学检查进行明确,多数患者确诊时已处于晚期[11]。AML在临床上属于一种错构瘤样肿瘤,其不同成分间存在较大比例差异[12]。该疾病在临床上多数病变为单侧,也会发现双侧或多发病灶。该疾病多数情况下症状不显著,其中肿瘤较大者也发生腰痛、血尿或腹部肿块[13]。
CEUS检查作为一种造影成像技术,注射造影剂后能增强血流散射信号,能对微血管的灌注情况进行实时动态监测评估,有助于临床鉴别病灶性质和准确诊断[14]。与传统超声和彩色超声比较,CEUS检查的成像准确度明显提高,能更清晰准确掌握病灶处的血流动力学信息,为影像医师对病灶进行良恶性定性诊断提供了重要依据[15-16]。病灶内部血供情况是鉴别肾脏肿瘤良恶性性质的重要依据,恶性病灶具备丰富的新生血管,较良性病灶血供更为丰富[17]。CECT扫描技术是临床检查肾脏病灶的常见方式,依据病灶位置信号增强情况,肾静脉是否存在癌栓,病变周围有无浸润等情况,能在很大程度上对占位性病灶的发展情况进行推断[18]。恶性肿瘤在生长发展过程中会出现不断压迫周边组织情况,由于坏死等情况,邻近组织会出现纤维组织沉淀,在CEUS扫描检查中,其病灶周围会表现为环状高增强影像,为假包膜征阳性,这也是早期癌变的一个主要表现。
临床有相关研究显示,与CECT检查相比,CEUS在检测实性肿瘤的敏感度方面更高[19],但在本文研究中,上述两者检测准确率相差不大,分析原因可能在于研究样本有限,致使研究缺乏大量数据研究的统计学分析条件。作为癌变的一种主要特征,假包膜征在本研究中的检出率较低,分析原因可能在于在体积较大的肿瘤中,假包膜征查出存在较大难度。临床有相关学者研究发现,与直径高于5cm的肾肿瘤相比,直径在2.5~5cm的肾肿瘤中的假包膜征检出率更高[20]。本文研究显示,作为癌变预警的一种可能信号,假包膜征在临床检查中应给予一定关注。利用ROC曲线分别评估CEUS、CECT及二者联合对肾癌、AML的诊断价值时,AUC作为判定的主要指标,其数值范围在0.5~1,如果该数值超过0.9,表明其具备很高的诊断价值,如果数值在0.7~0.9,表明其具备一般的诊断价值,如果数值在0.5~0.7,表明其具备较低的诊断价值,如果数值为0.5,表明其无诊断价值。本研究通过研究显示,单独使用CEUS检查与CECT检查,其诊断价值不存在明显差异,而通过联合两种检查方式诊断则具备很高价值,二者联合的诊断效果较CEUS或CECT单独检查相比明显更佳。由于CEUS检查与CECT检查的原理存在不同,在临床诊断过程中进行综合使用能够起到一定的互补效果,进而两者联合检测具备更高的诊断价值。
综上所述,CEUS、CECT检查均能够对肾癌和AML影像学特点进行显示,但两者所表现的病灶特征侧重存在差异,与两者单独检测相比,二者联合的诊断效果更佳,在检测肾肿瘤扩散程度、增强模式方面更为准确,使诊断效能有效提高。
