定量CT诊断胰腺脂肪沉积及与2型糖尿病的相关性分析
2023-06-29高爱军牛贺珍王俊华赵春光
高爱军 白 煜 牛贺珍 王俊华 赵春光
山西省忻州市人民医院影像科CT室 (山西 忻州 034000)
在日常生活中,不健康的生活习惯与高脂饮食引发胰腺组织脂肪异常沉积,诱发脂肪胰。脂肪胰可导致机体胰腺分泌功能异常,引发胰岛素抵抗,严重损伤β细胞。研究显示[1],胰岛素抵抗与β细胞受损同糖尿病之间存在密切关联,因此临床上推测胰腺脂肪沉积与糖尿病之间存在一定相关性。研究资料显示,胰腺平均脂肪沉积量的增加与2型糖尿病相关,但对于胰腺各部位脂肪沉积量对2型糖尿病的影响临床上还存在较大争议。胰腺脂肪含量检测方法多为胰腺组织活检,但活检操作难度大,容易对受检者造成创伤,因此临床上较少实施胰腺组织活检[2]。定量CT是一种具有操作简便、扫描速度快等特征的影像学技术,但临床上对于定量CT在胰腺脂肪沉积诊断中的应用研究较少。因此,本研究采用定量CT对2型糖尿病患者实施胰腺脂肪沉积诊断,并对胰腺脂肪沉积量与2型糖尿病间的相关性展开分析探究,现将研究成果汇总如下。
1 资料与方法
1.1 一般资料本研究共纳取60例早期糖尿病患者为研究组,其中男34例,女26例,年龄54-76岁,平均(64.19±4.33)岁,其中身体质量指数(BMI)大于等于24kg/m2,小于28kg/m2的超重患者有27例,BMI指数大于等于28kg/m2的肥胖患者有33例。另取40例糖耐量正常者纳为对照组,其中男23例,女17例,年龄介于53-77岁,平均(63.86±4.37)岁,其中有19例为超重患者,21例为肥胖患者。患者选取时间为2021年3月至2022年3月,所有患者均在本院接受定量CT检查。两组患者的一般资料间无明显差异(P>0.05)。患者均知情同意,本研究已通过院内医学伦理委员会审核同意。
纳入标准[3]:研究组患者经临床诊断确诊为2型糖尿病患者;研究组患者空腹血糖水平不低于7.0mmol/L,餐后2h血糖水平不低于11.1mmol/L,对照组患者空腹血糖水平低于6.1mmol/L,餐后2h血糖水平低于7.8mmol/L;患者均存在超重或肥胖问题;排除标准:患者合并有肝炎、胰腺炎等病症;患者具有肝脏、胰腺手术经历;患者具有家族病糖尿病病史或相关免疫病病史;患者为1型糖尿病患者;患者罹患其他会对本研究结果产生影响的全身性疾病。
1.2 方法两组患者均接受腹部定量CT扫描,扫描前患者需禁食禁饮4-6h。CT机扫描参数设置为,管电压:120kV;管电流:自适应毫安;螺距:0.992∶1;转速:113.39mm/s;重建层厚1.25mm。检查时患者取仰卧位,且双手保持上举,将定量CT体膜置于患者腰背部,中心线与剑突相对,以距基准点172mm作为固定的扫描检查床高,扫描范围设置为全腹部。定量CT扫描图像上传至工作站进行处理分析。
1.3 观察指标取患者空腹外周静脉血3mL,对患者的生化指标进行检测,检测指标包含有甘油三酯、总胆固醇、低密度脂蛋白胆固醇(LDL-C)、高密度脂蛋白胆固醇(HDL-C)、尿酸与游离脂肪酸。
由两名临床工作经验丰富,且经过定量CT软件脂肪测量培训的医师对患者的定量CT检测结果进行处理与分析,根据横截面图像对患者的胰腺脂肪沉积情况进行检测(图1)。将患者的胰腺头、胰腺体与胰腺尾设置为感兴趣区(ROI),同时避开相近血管、胰管与周边脂肪组织,各区域分别测量3次,取3次测量的平均值。将肝左叶、右前叶与右后叶设置为ROI,避开肝内血管与胆管,各区域分别测量3次,取3次测量平均值。ROI均为100mm2。取患者L2/3椎间隙水平图像,勾画出内脏脂肪轮廓,计算出L2/3椎间隙水平内脏脂肪面积、总脂肪面积、皮下脂肪面积以及内脏脂肪面积与总脂肪面积比值。
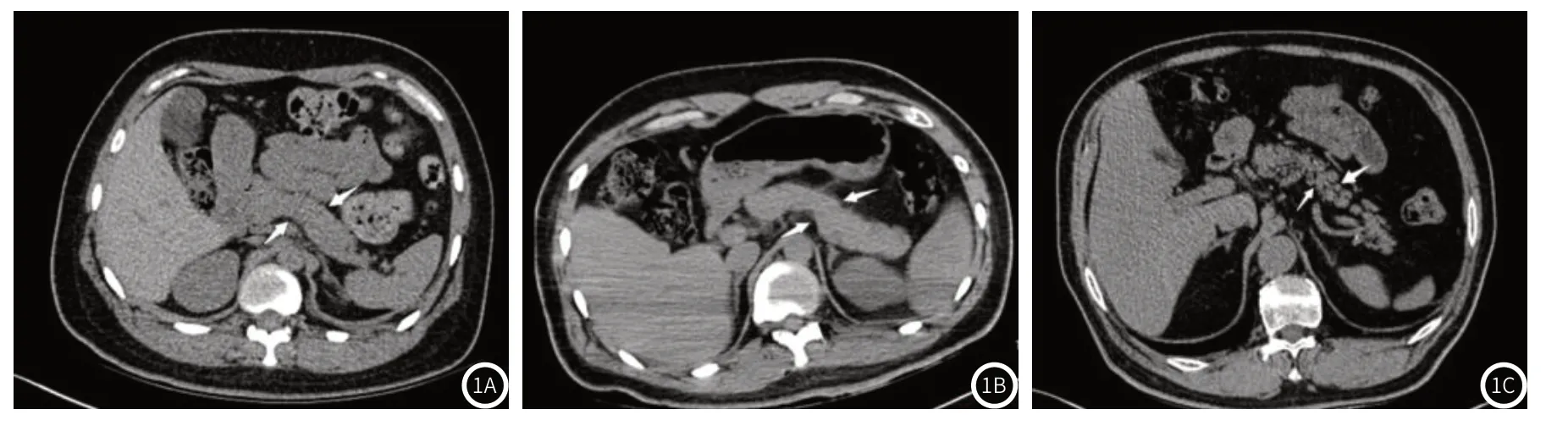
图1:定量CT测量胰腺脂肪含量。图1A~图1C 胰头、体、尾部选取合适的ROI。
1.4 统计学方法研究数据经SPSS 23.00分析处理,计量资料采用t检验,计数资料采用χ2检验。P<0.05表示差异有统计学意义。以Logistic回归分析对2型糖尿病相关影响因素展开分析。
2 结果
2.1 生化指标对比对比结果显示,两组患者的总胆固醇水平与LDL-C水平均无明显差异(P>0.05),研究组患者的甘油三酯水平、尿酸水平与游离脂肪酸水平均高于对照组,而HDL-C水平低于对照组(P<0.05),如表1所示。
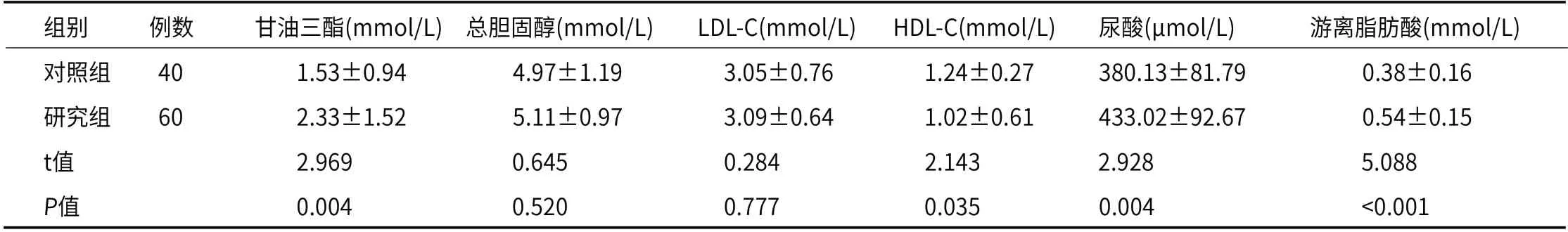
表1 两组患者的生化指标对比
2.2 脂肪含量对比对比结果显示,研究组患者肝脏、胰腺头部、胰腺体与胰腺尾部的脂肪含量均高于对照组(P<0.05),如表2所示。
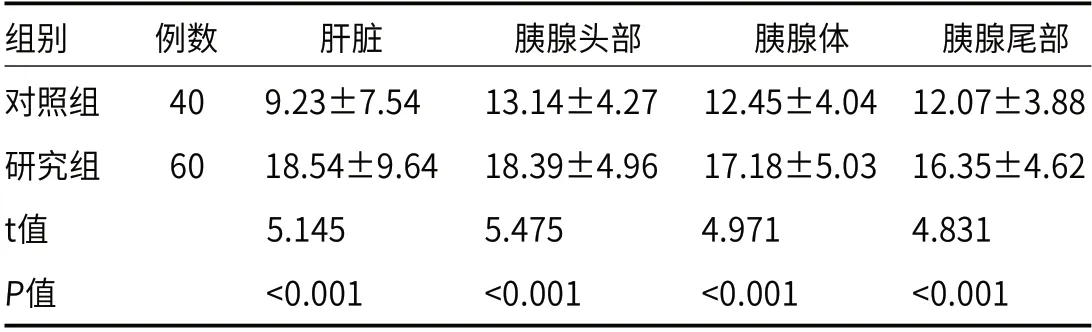
表2 两组患者的脂肪含量对比(%)
2.3 L2/3椎间隙脂肪面积对比对比结果显示,两组患者L2/3椎间隙总脂肪面积无明显差异(P>0.05),研究组患者皮下脂肪面积较对照组更少,内脏脂肪面积、内脏脂肪面积与总脂肪面积比值均高于对照组(P<0.05),如表3所示。
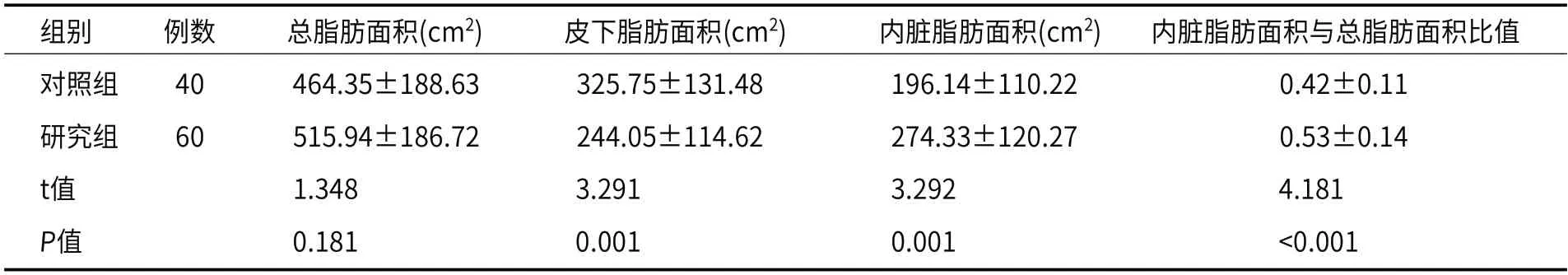
表3 两组患者L2/3椎间隙脂肪面积对比
2.4 胰腺脂肪沉积与2型糖尿病的相关性分析Logistic分析结果显示,在校正性别、年龄、BMI等因素对2型糖尿病的影响后,胰腺头部脂肪沉积量与早期2型糖尿病存在相关性,是早期2型糖尿病的重要影响因素(OR=1.264,95%CI 1.025-1.554,P=0.032)。
3 讨论
据相关研究显示,胰腺脂肪沉积会导致胰腺β细胞长期暴露于高脂肪酸与高甘油三酯的环境中,引发胰岛素分泌信号传导异常[4-6]。此外,胰岛素抵抗是高胰岛素血症的主要诱因,对固醇调节机制产生影响,通过刺激脂肪酸与三酰甘油结合为低密度脂蛋白,能够进一步加剧胰腺、肝脏等器官组织的脂肪沉积情况[7-9]。在本次研究中,通过对比两组患者的生化指标可以发现,2型糖尿病患者的甘油三酯水平、尿酸水平与游离脂肪酸水平均高于糖耐量正常患者(P<0.05)。由该结果可以推测胰腺脂肪沉积与糖尿病间存在较为紧密的关联。此外,研究组患者的HDL-C水平较对照组更低(P<0.05)。HDL-C处于低水平状态时,胰腺脂肪的沉积量将会增加,并诱发胰岛细胞功能障碍问题[10-11]。在总胆固醇与LDL-C水平上,本次研究中两组患者间无明显差异(P>0.05)。胆固醇与脂蛋白结合后方可进行运输,当人体胆固醇水平升高时,胆固醇会在血管中发生沉积,从而引发心血管系统疾病,由此推测,胆固醇与LDL-C或对心血管疾病合并2型糖尿病具有一定影响,但与单纯性糖尿病的关联性较小[12-13]。
临床上检测胰腺脂肪沉积情况常用的影像学检验方法有超声检测、磁共振检测与CT检测,其中超声检测由于容易受操作手法与患者体型的影响,导致检测结果偏差较大,存在精准度较低问题[14-15]。磁共振检测受近年来临床上水质分离技术推广应用的影响,在胰腺脂肪量化检测中逐渐得到广泛应用,通过水脂分离技术能有效缩短磁共振检测扫描用时,且受磁场因素干扰较小,能有效保障胰腺脂肪含量检测结果的准确性。常规CT检测通过比对肝脏、胰脏CT值与脾脏CT值的比值或差值展开半定量分析,多见于脂肪肝的评估检测中,但在评估脂肪胰方面存在缺乏相关评估标准问题。定量CT是一种较为新颖的CT检测方案,其在检测胰腺脂肪含量时通过将胰腺视作纯胰腺组织与脂肪组织的混合物,以体模校准转换为水与K2HPO4,从而测量出ROI中的CT衰减系数,并计算出等效密度值与胰腺脂肪分[16-17]。据相关研究表明[18-19],定量CT与磁共振化学位移成像技术对胰腺脂肪含量检测灵敏度均较高。
本次研究中,采用定量CT检测技术对两组患者的胰腺脂肪沉积情况实施检测,其结果显示,研究组患者的肝脏脂肪含量、胰腺头脂肪含量、胰腺体脂肪含量与胰腺尾脂肪含量均高于对照组,且胰腺体脂肪含量与早期2型糖尿病具有相关性(P<0.05)。由以上结果可以推测出,胰腺脂肪沉积情况对2型糖尿病间存在较强关联性,且胰腺头脂肪含量对早期2型糖尿病具有重要影响。肝脏脂肪含量增加可对肝脏的糖代谢功能产生严重影响,导致血糖无法及时转化为肝糖原,由血糖水平升高而引发胰岛素抵抗问题[20]。研究发现,胰腺头部为局灶性脂肪浸润好发部位[21]。此外,有研究通过解剖人体胰腺发现,胰腺头部富含大量的胰多肽(PP)细胞,而胰腺尾部的PP细胞含量较为贫乏,对染色后的PP细胞进行观察,发现在2型糖尿病患者胰腺中,PP细胞含量高的部位,β细胞含量显著降低,因此推断2型糖尿病患者存在胰腺头部胰岛β细胞优先缺失情况[22]。
在脂肪分布面积方面,本次研究中两组患者L2/3椎间隙总脂肪面积无明显差异(P<0.05),研究组的皮下脂肪面积小于对照组,而内脏脂肪面积大于对照组,且内脏脂肪面积与总脂肪面积比值同样大于对照组(P<0.05)。经临床研究发现,内脏脂肪沉积较皮下脂肪沉积更易诱发胰岛素抵抗问题,内脏脂肪对于炎症细胞因子的分泌具有促进作用,有利于自由基的产生,对胰腺功能细胞造成严重损伤[23]。皮下脂肪通过将脂肪存储与皮下组织中,能够起到缓冲的作用,延缓炎症因子的产生。脂联素是一种主要表达于皮下脂肪组织的内源性生物活性多肽,其能够加强胰岛素对周边组织的敏感性[24]。通过临床动物研究发现,对2型糖尿病而言,内脏脂肪属于危险因素,而皮下脂肪则具有保护作用[25]。
综上所述,胰腺头部脂肪沉积情况于2型糖尿病之间存在较强的关联性,可作为2型糖尿病临床诊疗中一项重要的参考依据,而定量CT在反映2型糖尿病患者胰腺各部分的脂肪沉积情况上具有良好的应用效果表现,在临床上具有一定的推广应用价值。但本次研究中仍存在一定的局限性,本次研究纳取的两组研究对象均为超重或肥胖人群,对于非超重、肥胖人群的适用情况有待进一步探究;本次研究仅对于定量CT检测在2型糖尿病患者与耐糖量正常者间的胰腺脂肪沉积诊断效果展开分析探究,对于定量CT与其他检测方案在2型糖尿病胰腺脂肪沉积诊断中的应用效果,有待展开进一步的探究。
