加味当归补血汤对糖尿病肾病大鼠AMPK及 PGC-1α的影响及相关作用机制
2023-06-21丁鑫顾悦王逸凡申宇航张宇翔郭登洲
丁鑫,顾悦,王逸凡,申宇航,张宇翔,郭登洲,3*
(1.河北中医学院 研究生学院,河北 石家庄 050200;2.河北医科大学 第三医院 消化内科,河北 石家庄 050000;3.河北中医学院第一附属医院∥河北省中医院 肾二科,河北 石家庄 050011)
糖尿病肾病(diabetic kidney disease,DKD)是糖尿病常见的慢性微血管并发症,约50%会引起终末期肾脏衰竭[1]。本病常见病理特征为系膜基质增生、肾小球硬化及间质纤维化[2],临床主要表现为连续蛋白尿和肾小球滤过率下降[3]。其发病机制较为复杂,涉及遗传、免疫、氧化应激等多种机制(图1)。其中,高糖状态诱导足细胞有氧“糖酵解转换”,抑制呼吸链复合物Ⅳ的表达,进而降低线粒体生物发生在DKD发生发展中起重要作用[4]。线粒体活性氧(reactive oxygen species,ROS)可诱导炎症细胞转移到氧化应激部位。线粒体产生的过多ROS损伤足细胞是引起糖尿病肾病的关键危险因素[5]。研究表明,激活关键的细胞能量感受器5’-单磷酸腺苷激活蛋白激酶(AMP-activated protein kinase,AMPK)能减少足细胞受损,保持肾小球滤过屏障完整[6];AMPK可通过激活过氧化物酶体增殖物激活受体γ辅激活因子1α(peroxisome proliferator-activated receptorγcoactivator 1α,PGC-1α)调节线粒体生物裂变及氧化,起到改善细胞凋亡的作用[7],提示通过激活AMPK及PGC-1α表达可有效改善肾组织损伤,延缓DKD进展。
当归补血汤源自李东垣《内外伤辨惑论》,方中重用的黄芪益气固表,当归补血活血。现代药理研究发现,当归补血汤可调节线粒体活性,刺激线粒体生物发生,改善链脲佐菌素诱导的DKD[8]。加味当归补血汤(Modified Danggui Buxuetang,MDBT)在此名方基础上加用了丹参、地龙二味通络活血药物,可在一定程度上改善微循环。已有动物实验证实MDBT可有效抑制ROS诱导的肾组织氧化应激,减少肾脏损害[9]。此外,本课题组前期研究结果亦显示,当归补血汤及其加味方可通过多条途径改善炎症及氧化应激,有效缓解DKD进展[10-12]。因此,在前期研究条件下,本实验研究MDBT对 DKD 大鼠肾脏组织病理、AMPK、PGC-1α蛋白及血清中MnSOD活性、MDA水平的影响,探讨该方是否通过激活AMPK、PGC-1α表达达到缓解DKD进展的作用。
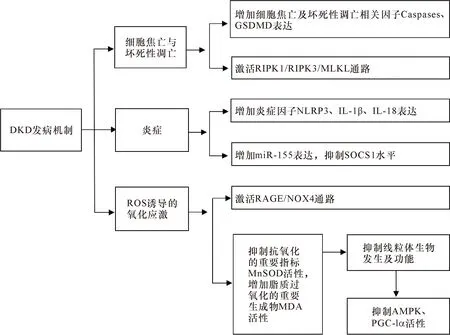
图1 DKD发病机制示意图
1 材料与方法
1.1 研究材料
1.1.1 动物
52只SPF级SD雄性大鼠,42~46 d龄,平均体质量(200±20)g,购自北京维通利华实验公司[动物合格证号:SCKZ(京)2016-0011,许可证号:SCXK(京)2016-0011]。动物饲养环境条件:温度23~25 ℃,湿度50%~70%,高糖高脂及普通饲料,自由饮水。本研究已通过河北中医学院动物伦理委员会审批(审批号:DWLL202206004)。
1.1.2 药物
加味当归补血汤免煎颗粒剂:黄芪30 g(批号:A1069511)、当归6 g (批号:A1069011)、丹参10 g(批号:A1062271)、地龙10 g(批号:A1125281)购自广东一方制药厂;厄贝沙坦片(75 mg/片,批准文号:H20030016)购自浙江华海药业公司。
1.1.3 试剂
链脲佐菌素(美国Sigma,批号:V900890);苏木素-伊红(HE)、高碘酸希夫(PAS)、MASSON染液、4%多聚甲醛、鼠源一抗GAPDH、HRP-山羊抗兔二抗、HRP-山羊抗小鼠二抗、组化DAB显色剂、5×蛋白还原型上样缓冲液(武汉Servicebio,货号分别为:G1003、G1008、G1006、G1101、GB15002、GB23303、GB25301、G1212、G2013);兔源一抗p-AMPK(美国 CST,货号:2535);鼠源一抗PGC-1a(武汉三鹰,货号:66369-1-Ig)。
1.1.4 仪器
病理切片机(上海徕卡,型号:RM2016);正置光学显微镜(日本尼康,型号:Nikon Eclipse E100);掌上离心机(武汉Servicebio,型号:MS600);高速冷冻离心机 (DragonLab,型号:D3024R);酶标仪(Rayto,型号:RT-6100);超声波细胞破碎仪(宁波新芝,型号:JY92-11N);血糖仪(美国LifeScan,型号:One Touch)。
1.2 研究方法
1.2.1 分组与给药
普通饲料适应性喂养7 d后,所有大鼠血糖及尿蛋白检测未见异常。按随机数字表法分为正常组(CON)8只、造模组 44只。予造模组高糖高脂饲料饲养6周。后禁食不禁水12 h,使用枸橼酸钠缓冲液溶解STZ制成浓度0.1 mmol/L的溶液,每kg大鼠一次性腹腔注射35 mg,制备DKD动物模型;CON组注射等体积枸橼酸钠缓冲液。72 h大鼠尾静脉血随机血糖>16.7 mmol/L,即成功制备糖尿病模型[13];24 h尿蛋白(24 h-UTP)>30 mg,则成功制备DKD大鼠模型[14]。其中2只大鼠造模48 h后死亡,2只血糖未达标准,予以剔除。将余下40只造模大鼠随机分为模型组(MOD)、厄贝沙坦组(IRB)、加味当归补血汤高剂量组(MDBTH)、加味当归补血汤中剂量组(MDBTM)、加味当归补血汤低剂量组(MDBTL),8只/组。药物灌胃量按体表面积公式换算[10],IRB组每kg大鼠体质量灌胃0.017 g厄贝沙坦;MDBTL、MDBTM、MDBTH组依次为2.58、5.16、10.32 g加味当归补血汤药液;CON组予等体积生理盐水,持续20周。体质量检测每周1次,24 h-UTP检测每4周1次。
1.2.2 检测24 h-UTP水平、血清MnSOD活性及MDA水平
双缩脲法检测24 h-UTP水平;羟胺比色法检测MnSOD活性;TBA法检测MDA水平。
1.2.3 HE、PAS、MASSON染色法观察大鼠肾组织病理改变
大鼠麻醉取出肾脏后,4% 多聚甲醛固定切取的肾皮质48 h,脱水、石蜡包埋、切片,HE、PAS、MASSON染色,使用光学显微镜观察大鼠肾组织病理形态改变。
1.2.4 免疫组化法(IHC)检测大鼠肾组织p-AMPK、PGC-1α蛋白表达
将肾组织石蜡切片,脱蜡、水化、抗原修复,置于 3% 过氧化氢溶液,室温孵育,血清封闭,滴加PBS稀释好的p-AMPK(Vp-AMPK∶VPBS=1∶100)、PGC-1α(VPGC-1α∶VPBS=1∶100),4 ℃过夜孵育,加HPP标记的二抗、室温孵育、显色,胞核复染,脱水封片,镜下察看采图。结果判读:苏木素染细胞核为蓝色,DAB 显出的阳性表达为棕黄色。采用 Image-Pro Plus 6.0 软件分析图片。
1.2.5 Western blot法检测大鼠肾组织p-AMPK、PGC-1α蛋白表达
取适量各组大鼠肾组织置于离心管,提取肾组织总蛋白,采用BCA法测量已离心上清液的蛋白质量浓度,在蛋白溶液中加入5×还原型蛋白上样缓冲液(V蛋白溶液∶V上样缓冲液=4∶1),沸水浴变性,SDS-PAGE电泳分离蛋白,甲醇活化2 min,转膜30 min,PDVF 膜置于TBST孵育槽,加入脱脂牛奶,室温封闭30 min,加入稀释好的一抗p-AMPK(Vp-AMPK∶V抗体稀释液=1∶1 000)、PGC-1α(VPGC-1α∶V抗体稀释液=1∶1 000),摇床4 ℃孵育过夜,回收一抗,TBST快速洗脱3次,稀释的二抗室温孵育30 min,加ECL溶液显影。采用Image J软件定量分析相应条带灰度值。
1.3 统计学分析
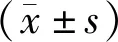
2 结果
2.1 各组一般情况比较
CON组大鼠毛色光泽,活动敏捷,摄水摄食及尿量均正常,体质量随周龄正常增长。造模组毛色发黄、光泽降低,部分大鼠眼球浑浊、活动迟缓、精神不振、摄水摄食及尿量明显增多,体质量减轻。经药物治疗后,与MOD组比较,IRB、MDBTL、MDBTM、MDBTH组症状均有改善。
2.2 各组大鼠24 h-UTP水平、MnSOD 活性与MDA 水平比较
与CON组比较,MOD组大鼠的24 h-UTP、MDA水平显著升高,MnSOD 活性显著降低(P<0.01);与MOD组比较,MDBTH、IRB组24 h-UTP水平显著降低(P<0.01),MDBTL、MDBTM、MDBTH、IRB组MDA水平显著降低(P<0.05,P<0.01),MnSOD 活性显著增加(P<0.05,P<0.01,图2-3)。
1)与CON组比较,P<0.01;2)与 MOD组比较,P<0.01
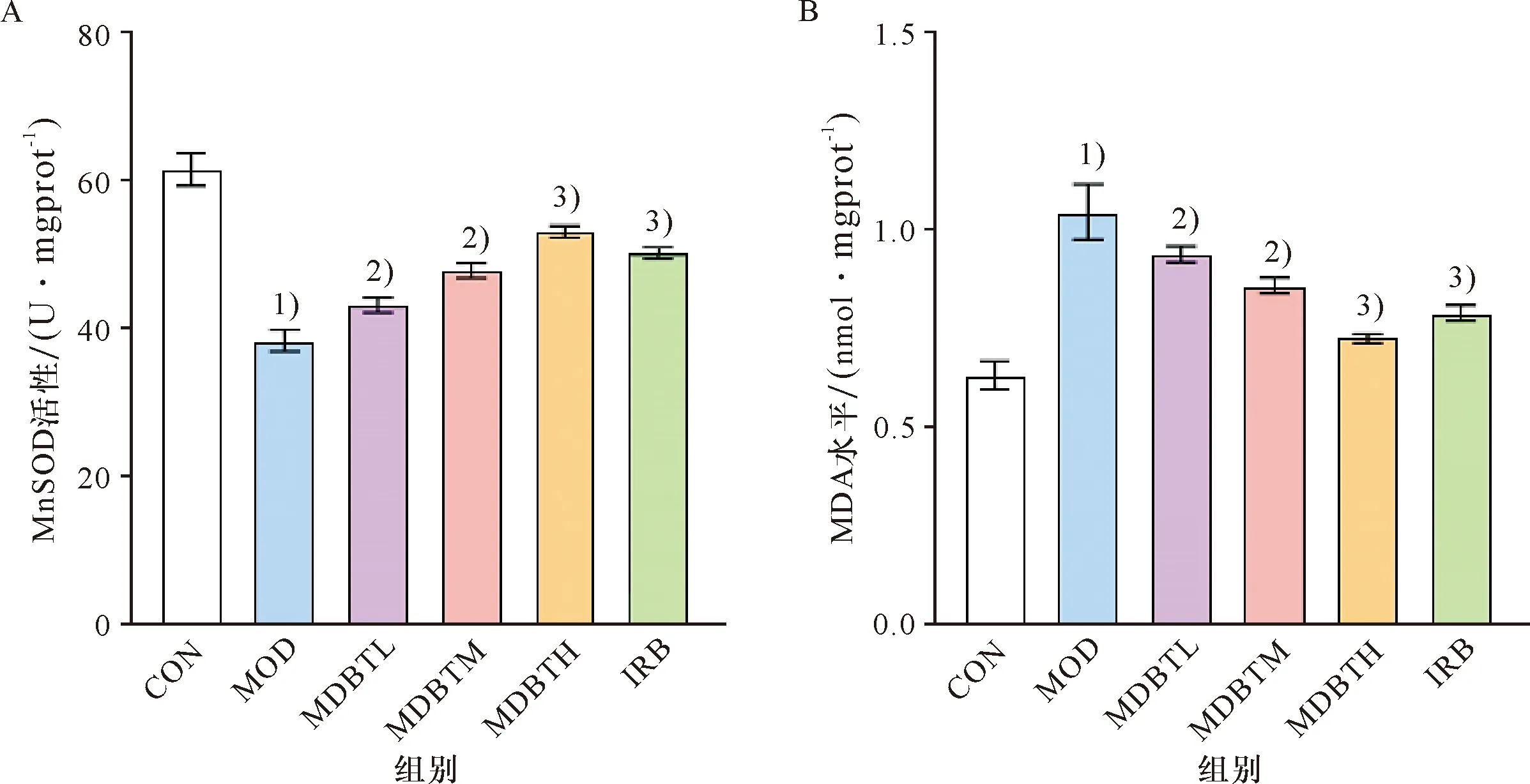
A:MnSOD活性变化;B:MDA水平变化。1)与CON组比较,P<0.01;2)与 MOD组比较,P<0.05;3)与 MOD组比较,P<0.01
2.3 各组大鼠肾组织病理学比较
与CON组比较,MOD组HE 染色结果显示:肾小管和肾小囊严重分离,肾小球内基底膜均匀性增厚,肾小球内系膜基质增多,肾小管刷状缘明显消失;PAS 染色结果显示:基底膜均匀性增厚,肾小球内系膜基质增多,球内糖原沉积,肾小管刷状缘明显消失;MASSON染色结果显示:肾小球与肾小管间质胶原蛋白含量异常,区域性蓝染加重,伴有不规则变化,肾小球基底膜纤维增生,肾小管间质纤维增生。与MOD组比较,MDBTL、MDBTM、MDBTH及IRB组以上病理学变化均有改善(图4-6)。
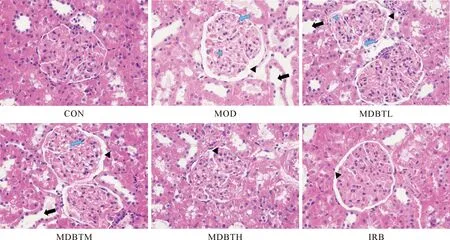
黑色三角:肾小管和肾小囊分离;黑色箭头:肾小管刷状缘消失;蓝色三角:肾小球内系膜基质增多;蓝色箭头:肾小球内基底膜均匀性增厚
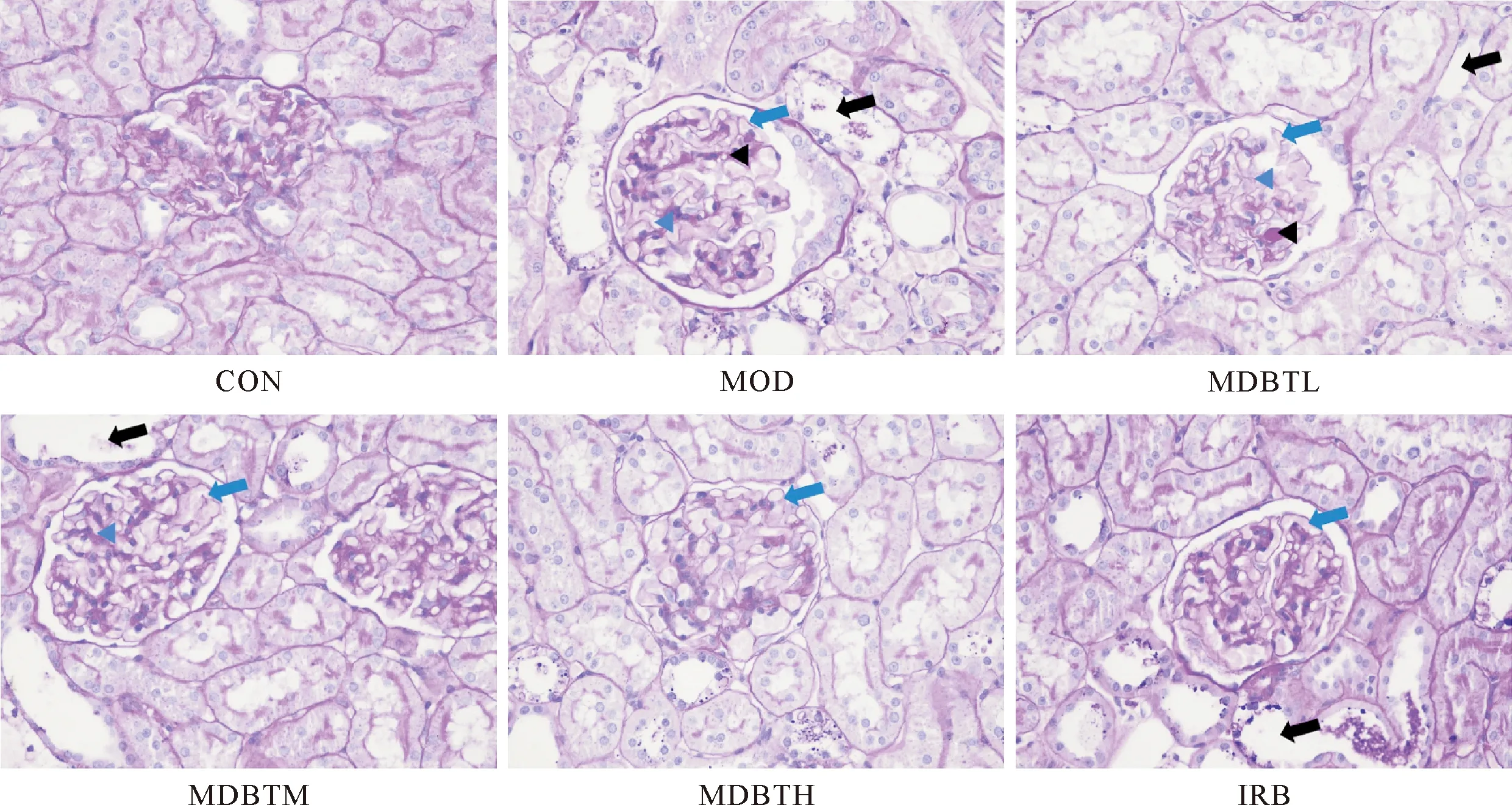
黑色三角:肾小球内糖原沉积;黑色箭头:肾小管刷状缘明显消失;蓝色三角:肾小球内系膜基质增多;蓝色箭头:肾小球基底膜均匀性增厚
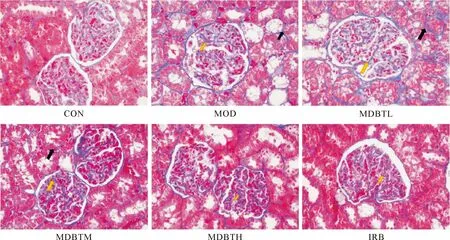
黑色箭头:肾小管间质纤维增生;黄色箭头:肾小球基底膜纤维增生
2.4 各组大鼠肾组织p-AMPK、PGC-1α蛋白表达水平比较
IHC和Western blot法检测结果显示,与CON组比较,MOD组的p-AMPK、PGC-1α蛋白表达显著减少(P<0.01);与MOD组比较,MDBTL、MDBTM、MDBTH及IRB组的p-AMPK、PGC-1α蛋白表达显著增多(P<0.05,P<0.01,图7-8)。
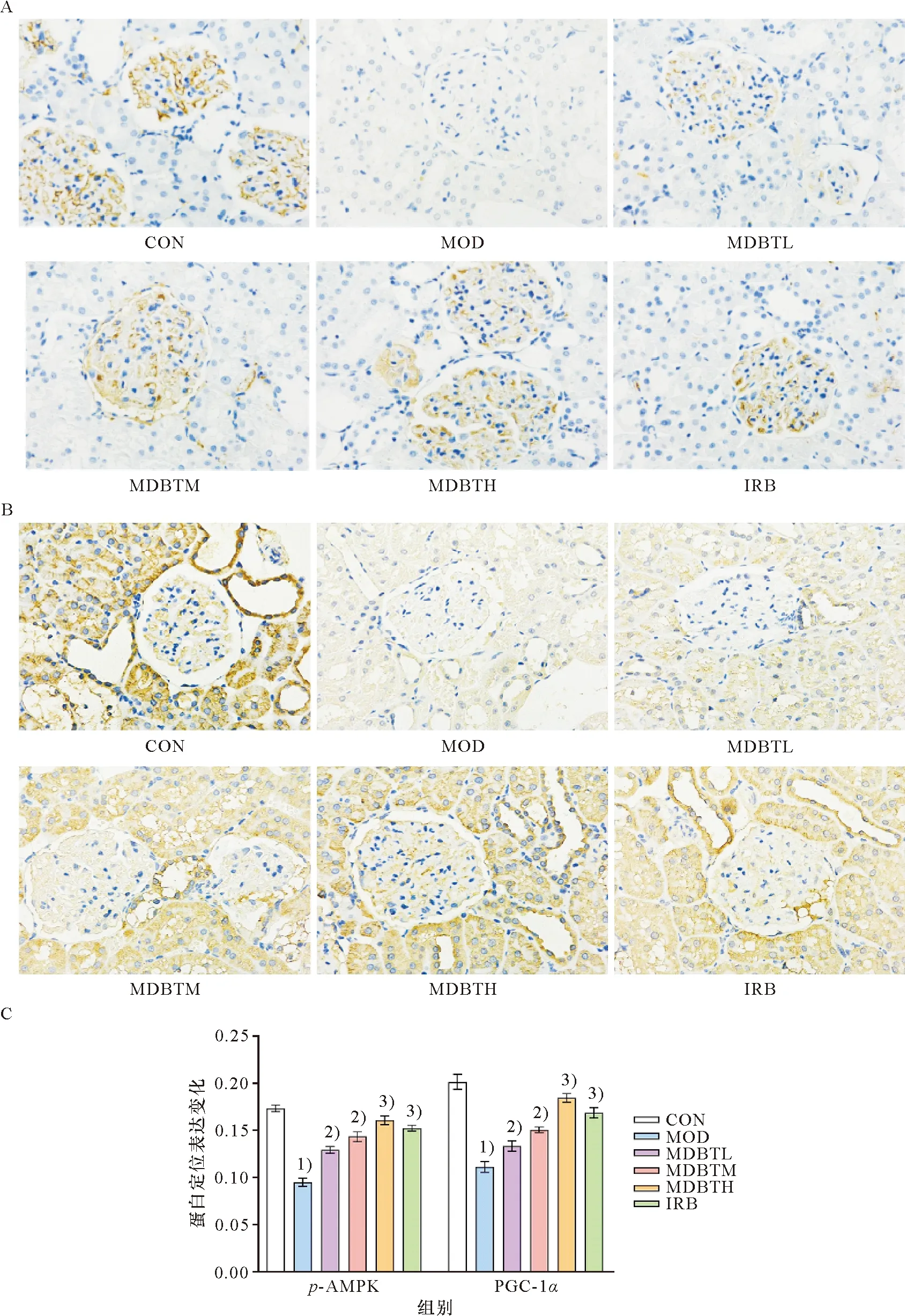
A:p-AMPK蛋白表达变化;B:PGC-1α 蛋白表达变化;C:p-AMPK及PGC-1α定位表达变化的量化。1)与CON组比较,P<0.01;2)与 MOD组比较,P<0.05;3)与 MOD组比较,P<0.01
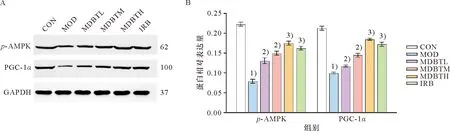
A:p-AMPK、PGC-1α 蛋白电泳条带;B:p-AMPK及PGC-1α 蛋白表达的量化。1)与CON组比较,P<0.05;2)与CON组比较,P<0.01;3)与 MOD组比较,P<0.05;4)与 MOD组比较,P<0.01
3 讨论
DKD是糖尿病的严重并发症,也是慢性肾衰竭的主要病因[15]。西医多以肾素-血管紧张素-醛固酮系统阻断药物调节DKD患者血压、降低尿蛋白;以降血糖药物控制血糖;同时通过限制蛋白饮食来延缓肾小球滤过率下降,缺乏特异性治疗[16]。研究表明,氧化应激及炎症与DKD进展关系密切[17]。在改善氧化应激防治DKD方面,中医药展现出了独特的优势[10,18]。根据DKD的临床表现可将其归入中医“肾消”“水肿”等范畴。陈刚等[19]研究发现,DKD基本证候为气阴两虚兼血瘀证。本病为消渴所演变,消渴病机为阴虚燥热,消渴病久可引起气阴两虚,津液耗损,致气血运行无力,血脉瘀阻。络脉聚合之所为肾脏,DKD病程绵延,久病入络,肾络受损,又可进一步加重DKD。国医大师吕仁和教授也认为DKD病理改变与肾络瘀阻息息相关[20]。结合本团队前期研究发现,我们认为,中医治疗DKD关键在于益气活血、祛瘀通络。
当归补血汤方中黄芪与当归的药量比为5∶1,意在补气血而化瘀滞。现代研究还发现,当归补血汤有改善免疫及纤维化的作用[21]。MDBT以此名方为基础加用丹参、地龙二味药物。黄芪甘温为君,归肺、脾二经,既能补气又能利尿;当归辛温甘为臣,归脾、心、肝经,能活血补血调经;丹参苦微寒,归心、肝、心包经,除安神外,更有通络活血之功效,为化瘀之圣药;地龙咸寒,归肝、脾、膀胱经,可清热通络利尿;佐以丹参、地龙辅助君、臣药活血之效,与DKD由消渴演变而来的久病必瘀中医病机相吻合。
药理学研究发现,黄芪成分可通过多靶点发挥抗氧化、提高免疫、缓解代谢紊乱的作用,其中槲皮素可有效缓解高糖条件下DKD的肾小球系膜细胞增生[22]。体内外实验也发现,黄芪甲苷具有抗氧化应激、抗炎、保护肾脏等作用[23];当归具有改善血液循环及抗氧化、抗炎、止痛的功效[24]。细胞实验表明,丹参酮 IIA可以改善高糖条件下肾小管上皮细胞焦亡及炎症[25];地龙可以缓解微循环、改善炎症及氧化,从而减少肾小球系膜细胞增殖及纤维化[26]。本实验中,MOD组大鼠肾小管和肾小囊分离,肾小球内基底膜增厚、系膜基质增多、糖原沉积,肾小管刷状缘明显消失;中药治疗有效改善了肾组织病理及尿蛋白,并且疗效随剂量增加提高,表明MDBT对DKD大鼠有减少蛋白尿,保护肾功能的作用。
AMPK是关键的营养感应激酶调节因子,低能量条件下,可以在葡萄糖摄取、脂肪酸氧化等代谢过程中被激活,也可以缓解高糖状态下肾小球及肾小管损伤[27]。能量传感器AMPK由催化性v亚基、调节性β亚基及靶向γ亚基构成异源三聚体酶,其中AMPK 激活与AMPKα亚基中苏氨酸残基的磷酸化密切相关[28]。高糖状态下,细胞在生成晚期糖基化终末产物过程中,线粒体会产生大量ROS,诱导足细胞凋亡[29]。PGC-1α是一种重要的转录调节因子,可刺激线粒体生物发生和功能,并减少肾纤维化、氧化及足细胞损伤[30]。AMPK、PGC-1α活性抑制是DKD发生发展的重要病机。研究还发现,线粒体产生的过多ROS可消耗烟酰胺腺嘌呤二核苷酸从而引起糖酵解瓶颈,通过激活AMPK/PGC-1α通路可以显著改善其引起的线粒体功能障碍、氧化从而延缓DKD进展[31]。本实验中,MOD组24 h-UTP、MDA水平提高,MnSOD 活性降低,PGC-1α表达减少;MDBT干预后,24 h-UTP、MDA水平明显降低,MnSOD 活性明显提高,p-AMPK、PGC-1α表达均增强,且呈量效对应关系。综上,MDBT可能通过激活AMPK、PGC-1α表达,从而改善氧化应激,进而降低肾脏病理损害,减少蛋白尿,达到有效保护肾脏、缓解DKD进展的作用。
作者贡献声明
丁鑫:设计实验,统计分析数据,撰写论文;顾悦、王逸凡、申宇航、张宇翔:提出研究思路和框架;郭登洲:提出研究思路和框架,指导论文。
利益冲突声明
本研究未受到企业、公司等第三方资助,不存在潜在利益冲突。
