高压氧结合显微手术治疗脑胶质瘤的疗效及对患者术后脑血管痉挛的影响
2023-06-14韩燕梅李媛媛王燕艳
崔 萍 韩燕梅 李媛媛 王燕艳
脑胶质瘤是一种主要由大脑或者脊髓胶质细胞癌变而引起的颅脑内恶性肿瘤[1-2],目前临床治疗手段多数为外科手术切除。在传统手术中,因术野受限,不利于病灶的完全切除。目前,显微技术可以有效利用骨窗充分暴露肿瘤病灶同时减少无谓的脑组织暴露,术野放大,能够实现术野内更大范围的病灶切除,定位精准,具有良好的手术应用前景[3-4]。高压氧大多是通过高压纯氧的呼吸,增加患者体内氧浓度,促进脑组织代谢和侧支循环的建立,其有助于患者术后脑部功能尽快恢复。同时针对适应乏氧环境生存的肿瘤细胞,可能对传统的放化疗都不敏感,如果实施高浓度氧气的治疗可逆转因缺少氧气所引起的抗拒情况并诱发肿瘤细胞的凋亡,进而改善患者预后[5]。为此,本次研究主要探讨高压氧结合显微手术治疗脑胶质瘤的疗效以及对脑血管痉挛的影响,以期为该病的临床治疗提供参考。
1 资料与方法
1.1 一般资料
选择我院2016年1月至2020年1月期间实施治疗的脑胶质瘤患者76例为观察对象,随机将其分为2组,各38例。对照组中男、女分别为24例、14例,年龄39~62岁,平均年龄为(43.2±7.4)岁,病程为(2.7±0.9)年,星型细胞瘤29例(Ⅰ~Ⅱ级17例、Ⅲ~Ⅳ级12例)、胶质母细胞瘤9例,肿瘤部位在枕叶、颞叶、顶叶、额叶、基底核区以及小脑半球分别为3、4、10、9、9、3例,脑胶质瘤切除程度(参照Simpson切除标准):SimpsonⅠ级切除者30例、Ⅱ级切除者6例、Ⅲ级切除者2例。观察组中,男性26例、女性12例,年龄分布为39~61岁,平均年龄为(43.5±7.1)岁,病程为(2.6±0.8)年,星型细胞瘤27例(Ⅰ~Ⅱ级18例、Ⅲ~Ⅳ级9例)、胶质母细胞瘤11例,肿瘤部位在枕叶、颞叶、顶叶、额叶、基底核区以及小脑半球分别为4、4、9、9、8、4例,SimpsonⅠ级切除者28例、Ⅱ级切除者9例、Ⅲ级切除者1例。2组患者的年龄、性别、切除程度、病理分级、肿瘤部位等一般资料比较,具有临床可比性(P均>0.05)。本研究经本院伦理委员会审核批准。
1.2 纳入与排除标准
纳入标准:①所有患者均经CT、MRI检查,首次手术,术后病理检查确诊脑胶质瘤;②术前未经过放化疗、生物治疗等;③生命状况稳定;④患者及其家属知情且同意。排除标准:①具有高压氧相关治疗禁忌的患者;②无法行MRI检查从而无法判断手术切除程度的患者;③实施介入栓塞相关治疗方案进行颅内动脉瘤治疗的患者;④依从性较差及临床资料不完整者。
1.3 方法
对照组采取显微手术,术前通过影像学对肿瘤开展定位,以合适的手术入路,对分界不清晰、具有较大体积的肿瘤予以切除,减压之后再分块切除周围的增生病变组织,于术后2~3周口服替莫唑胺化疗,剂量150 mg/m2,l 次/天,连续服用5 d,28 d为1个周期,均完成5个周期性化疗。观察组采取显微手术结合高压氧治疗。术后检查患者病情特征,待其稳定13天后开吸收高压氧。进仓前,以1%麻黄素滴鼻,教导患者学会中耳调压以及应急装置使用方法。以医用空气加压舱,调节至0.18 mPa,当其持续上升25 min后,戴好面罩纯氧吸氧1 h,间隔10 min后实施减压治疗25 min,每天1次,10天为1个疗程,共治疗6个疗程。密切注意加压过程中出现副鼻窦损伤。
1.4 观察指标
1.4.1 2组患者的治疗效果对比 治疗结束后第4周评估2组患者的治疗效果,近期的疗效依照WHO所制定的相关实体肿瘤化疗敏感性评估标准[6]给予评定,分为进展(PD)、稳定(SD)、部分缓解(PR)、完全缓解(CR)。有效率=(CR + PR + SD)/总例数×100%。
1.4.2 2组患者的神经功能缺损及日常生活能力对比 对术前及术后6个月2组患者的神经功能缺损情况(neural function deficiency,NFD)进行分析[7]。日常生活能力以日常生活能力评分量表(activity of daily living,ADL)评价[8],总分为100分。
1.4.3 2组患者的脑血管痉挛对比 脑血管痉挛满足以下标准[9]:①术后有新神经系统体征;②术后患者的脑膜出现刺激征、头痛、意识障碍、瘫痪等情况,并出现进行性加重;③经头颅影像学检测,排除了再出血等情况,且患者的大脑中动脉血流平均速度不超过120 cm/s。
1.4.4 2组患者的并发症对比 观察2组患者的消化道出血、肺部感染、电解质紊乱、器官功能衰竭等。
1.5 统计学方法
本文所有数据采用SPSS 19.0进行分析,计量资料间比较采用t检验,计数资料间以χ2进行检验,若P<0.05被认为差异有统计学意义。
2 结果
2.1 治疗效果对比
与对照组相比,观察组患者治疗的有效率更高,差异有统计学意义(χ2=5.208,P=0.023),见表1。

表1 治疗效果对比(例,%)
2.2 日常生活能力及神经功能缺损评分对比
与对照组相比,观察组日常生活能力及神经功能缺损评分明显更优,差异有统计学意义(P<0.05),见表2。

表2 神经功能缺损及日常生活能力评分对比分)
2.3 脑血管痉挛对比
与对照组相比,观察组脑血管痉挛发生率明显更低,差异有统计学意义(P<0.05)。与治疗前相比,观察组和对照组脑血管痉挛发生率明显更低,差异有统计学意义(P<0.05),见表3。
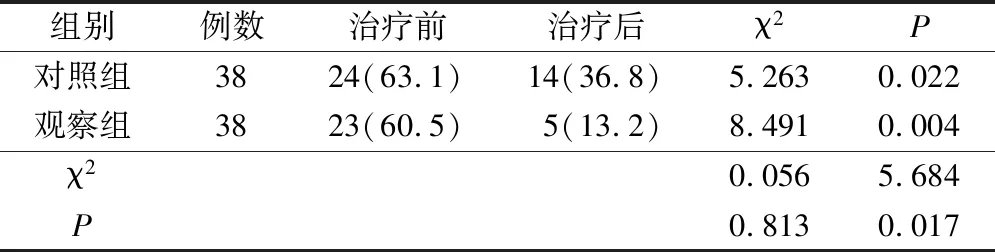
表3 脑血管痉挛对比(例,%)
2.4 不良反应对比
对照组与观察组的不良反应差异无统计学意义(χ2=2.100,P>0.05),见表4。
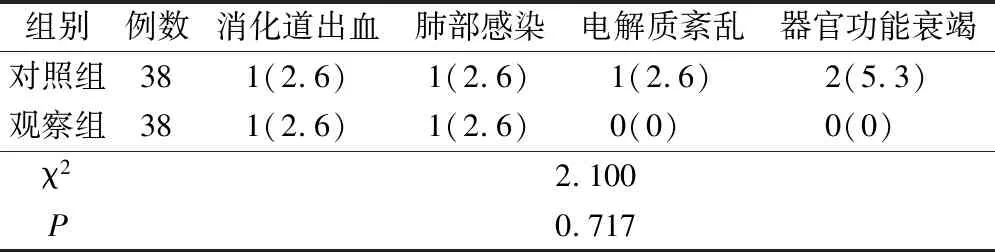
表4 不良反应对比(例,%)
3 讨论
对于脑胶质瘤患者的常见治疗方式为手术切除。传统的切除手术一般采取颅脑开窗术,将胶质瘤的中心位置和浸润的部分完全暴露处理,医生利用主观的视觉和自身过往的经验评估正常及病变组织界限,但其手术产生的创面较大,不利于术后患者的康复。显微手术可以更加精准将病变组织切除,有效降低正常脑组织损伤[10]。患者由于脑部受到一定程度的损伤,因此术后需要进一步加强脑部的康复护理。高压氧方式治疗是帮助患者利用仪器呼吸浓度很高的氧气,改善患者的脑组织细胞缺氧情况,加快细胞恢复,进而加快病情康复。有研究发现,患者通过高压氧治疗后,其神经功能缺损情况会明显改善,特别是对于脑胶质瘤患者的康复具有较好的治疗效果[11]。
本次研究中,观察组有效率更高,观察组神经功能缺损及日常生活能力评分明显更优,主要是由于显微手术对患者的神经功能损伤小、恢复快,与显微手术治疗精准切除、速度较快完成具有一定联系。在本次研究中,观察组患者的脑血管痉挛发生率明显减少,不良反应无明显差异,主要是由于高压氧可以明显缓解脑组织损失,减少神经功能损伤[12]。脑痉挛病例的数量减少,表明患者的脑部得了明显改善,脑细胞处于恢复过程中。主要原因是由于早期高压氧可有效降低颅内压,改善毛细血管通透性,脑动脉血流灌注,高压氧可以使得患者的血氧弥散率显著提高,血氧半径更高,可有效改善脑细胞的缺氧和缺血不良情况,增加氧代谢产生更多的ATP,促进毛细血管增生,减轻术后脑水肿,促进受损神经功能恢复。同时,高压氧还可促进脑部的气泡范围缩小,增加气压,逐渐减少气泡直径以及体积[13-14],最终达到改善脑部功能的效果。此外,胶质瘤细胞属于恶性肿瘤,生长较快,增长到一定体积时,需要大量的血氧供给,病灶内部肿瘤细胞长期处于缺氧状态,易诱发耐药蛋白的表达,使得术后对药物治疗敏感度降低,增加侵袭转移风险,而通过高压氧的治疗能够提高氧浓度改善缺氧环境,提高肿瘤细胞对内科治疗药物的敏感性,降低复发转移风险。梁平等[15]通过对照研究分析高压氧对胶质瘤的影响,结果发现早期干预过程中采用高压氧能够降低胶质瘤术后患者出现颅内水肿的概率,提高其细胞的免疫功能,与本次研究结果相似。
综上所述,高压氧结合显微手术可以提高脑胶质瘤治疗的疗效,减少术后患者脑血管痉挛,值得在临床上推广应用。
