PET/CT早期显像及延迟显像在结直肠癌淋巴结转移中的应用价值
2023-06-14陈艳林朱梅菊许阳阳李红霞李彦鹏牛广君
陈艳林 朱梅菊 张 华 许阳阳 李红霞 李彦鹏 牛广君
在全球范围内,结直肠癌在恶性肿瘤发病率中居第三位,死亡率居第二位[1]。既往有研究显示[2],全球范围内,2018年新增结直肠癌病例数约180万,死亡约88.1万人,且我国结直肠癌发病率和死亡率逐年递增,因此如何提高结直肠癌的诊断仍是临床亟待解决的问题。目前治疗结直肠癌的首选方案为手术,其治疗原则是尽可能彻底清扫转移淋巴结、肿瘤组织[3]。而手术前精确诊断结直肠癌淋巴结转移可以明确淋巴结清扫范围,为临床治疗提供可靠依据[4]。PET/CT可广泛用于健康体检和肿瘤诊断中,在诊断淋巴结转移方面具有独特价值[5]。为了提高PET/CT对结直肠癌淋巴结转移中的诊断价值,本文探讨了双时相PET/CT在结直肠癌患者淋巴结转移中的诊断效能,现报告如下。
1 资料与方法
1.1 一般资料
回顾性选取我院2019年5月至2022年5月行双时相PET/CT检查的82例结直肠癌患者共183枚淋巴结作为研究对象,以手术病理结果为金标准,按照淋巴结是否转移分为转移淋巴结组(n=52例,112枚)、未转移淋巴结组(n=30例,71枚)。转移淋巴结组男性27例,女性25例;年龄41~68岁,平均年龄(56.52±5.48)岁;肿瘤直径3.2~7.9 cm,平均直径(5.10±1.25)cm。未转移淋巴结组男性16例,女性14例;年龄40~69岁,平均年龄(56.45±5.52)岁;肿瘤直径3.1~8.0 cm,平均直径(5.12±1.22)cm。2组临床年龄、性别等资料比较,差异无统计学意义(P>0.05)。
纳入标准:①符合《中国结直肠癌诊疗规范(2017年版)》[6]中关于结直肠癌诊断标准,且经病理学确诊为结直肠癌;②无其他恶性肿瘤;③在PET/CT检查前未接受任何治疗;④手术策略为结直肠癌切除联合淋巴结清扫;⑤卡氏功能评分[7](Karnofsky,KPS)≥60分。排除标准:①对PET/CT检查存在禁忌证;②合并肝功能衰竭;③既往存在手术治疗史;④合并乙型肝炎、感染性肺炎等感染性疾病。本研究经我院伦理委员审核批准。
1.2 仪器与方法
PET/CT扫描仪:西门子Biography64,18F-FDG显像利用剂:日本住友 HM-20回旋加速器自行制备,保证化学纯度大于95%。检查前准备:空腹4~6 h,指尖血糖控制为4~11 mmol/L,根据患者不同体重静脉注射4.44~5.55 Mqb/kg18F-FDG显像剂,卧床休息1 h,排尿后行PET/CT早期显像检查(单时相PET/CT),扫描颅顶至股骨上三分之一,额定电压140 kV,额定电流665 mA,螺距9.875 mm,仰卧位扫描4~5个床位,2 min/床位。早期显像检查完成后,患者服用呋塞米,期间进行不断喝水,2~3 h后完成延迟显像。采用有序子集期望最大化迭代算法重组图像,将图像传至联影工作站(北京美智医疗科技有限公司)进行图像融合。
1.3 图像分析
由2名副高及以上的职称医师对图像进行分析,确保报告准确性。PET/CT早期显像测量淋巴结长径(long diameter of lymph node,L)、淋巴结短径(short diameter of lymph node,D),并计算淋巴结长径/短径(L/D)、最大标准摄取值(SUVmaxL1)、标准摄取值峰值(SUVpeak)、平均标准摄取值(SUVmean)、肿瘤代谢体积(metabolictumor volume,MTV)、总糖酵解量(totallesion glycolysis,TLG)、病灶最大标准摄取值(SUVmaxT)、肝脏最大标准摄取值(SUVmaxH)、腹主动脉最大标准摄取值(SUVmaxA)。延迟显像测量最大标准摄取值(SUVmaxL2)、滞留指数(retention index,RI),并计算△SUVmax(SUVmaxL2-SUVmaxL1)。
1.4 统计学方法
采用SPSS 23.0版软件进行统计学分析,先对测得的数据进行正态性检验,然后采用t检验,对有统计学意义的参数进行多因素Logistic回归分析,并分别建立单时相、双时相PET/CT联合预测淋巴结转移模型。使用受试者工作特征(receiver operating characteristic,ROC)曲线并记录曲线下面积(area under curve,AUC),同时采用Z检验比较单时相、双时相PET/CT联合预测模型的诊断效能。以P<0.05为差异有统计学意义。
2 结果
2.1 结直肠癌转移淋巴结组与未转移淋巴结组代谢参数比较
结直肠癌转移淋巴结组SUVmaxL1、SUVpeak、SUVmean、MTV、SUVmaxL1T、 SUVmaxL1H、SUVmaxL1A、SUVmaxL2、RI、△SUVmax均高于未转移淋巴结组(P<0.05),但L/D低于未转移淋巴结组(P<0.05),见表1。

表1 结直肠癌转移淋巴结组与未转移淋巴结组代谢参数比较
2.2 单时相、双时相PET/CT代谢参数的Logistic多因素分析
Logistic多因素分析结果显示,单时相PET/CT代谢参数SUVpeak、L/D是预测结直肠癌淋巴结转移的独立因素(P<0.05);双时相PET/CT代谢参数SUVmaxL2是预测结直肠癌淋巴结转移的独立因素(P<0.05),见表2。
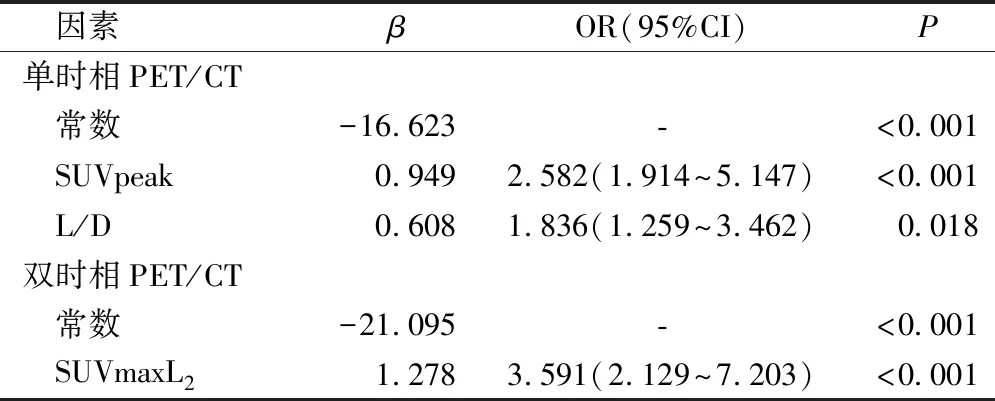
表2 单时相、双时相PET/CT代谢参数的Logistic多因素分析
2.3 将结直肠癌淋巴结转移的独立因素建立联合预测模型
将结直肠癌淋巴结转移的独立因素建立联合预测模型,单时相PET/CT代谢参数诊断淋巴结联合预测模型为P=1/[1+e(16.623-0.949X1-0.608X2)];双时相PET/CT代谢参数诊断淋巴结联合预测模型为P=1/[1+e(21.095-1.278X1)]。
2.4 单时相、双时相PET/CT联合预测诊断模型对结直肠癌患者淋巴结转移的诊断效能分析
ROC曲线显示,单时相PET/CT联合预测模型诊断结直肠癌患者淋巴结转移的AUC为0.859、特异度为80.4%、敏感度为77.5%,双时相PET/CT联合预测模型对结直肠癌患者淋巴结转移AUC为0.877、特异度为88.4%、敏感度为83.1%,单时相、双时相PET/CT联合预测模型对结直肠癌患者淋巴结转移均有一定的诊断价值,但双时相PET/CT联合预测模型诊断价值高于单时相PET/CT联合预测模型诊断价值(P<0.05),见表3,图1。
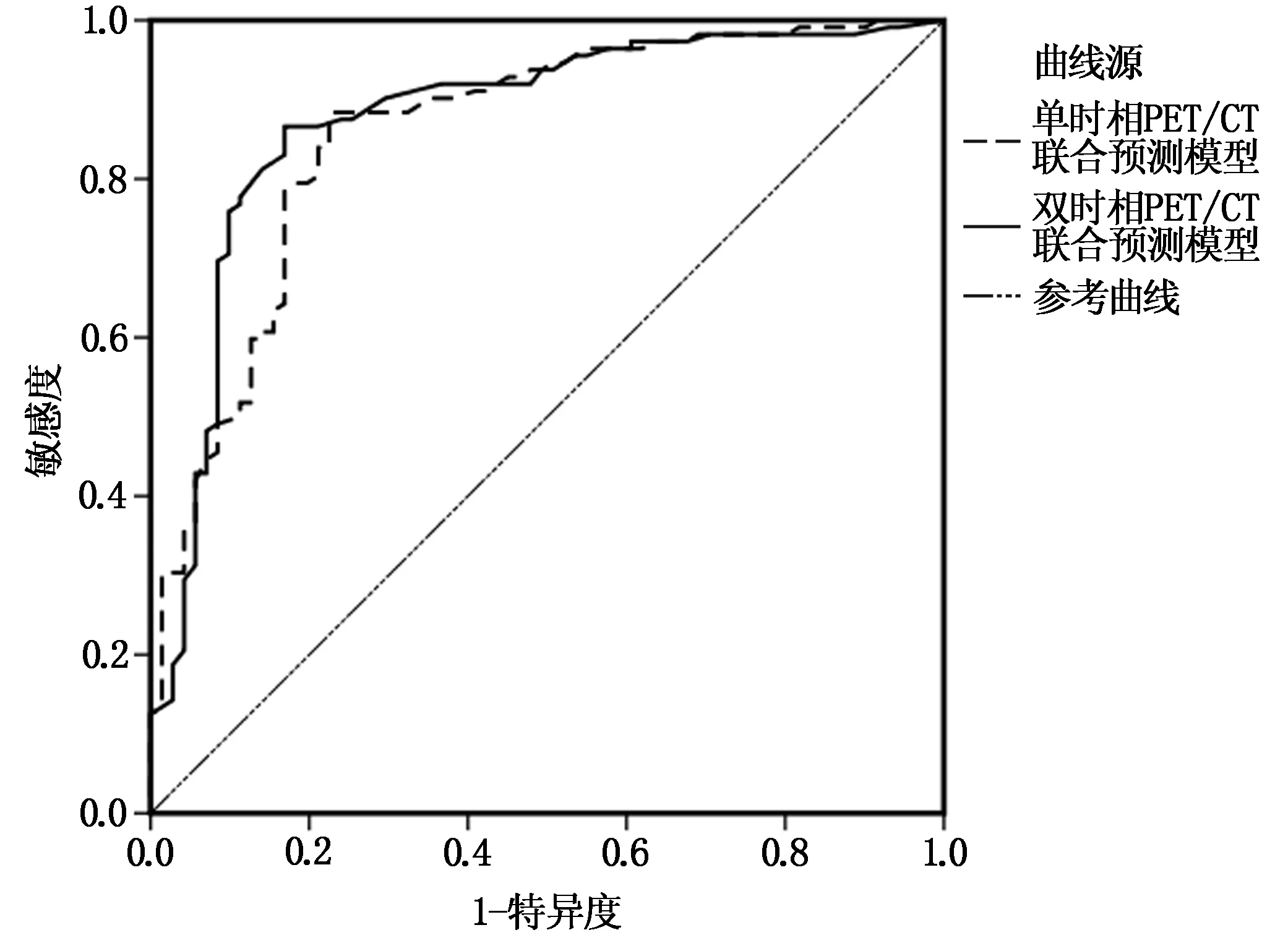
图1 单时相、双时相PET/CT联合预测模型诊断结直肠癌淋巴结转移的ROC曲线

表3 单时相、双时相PET/CT联合预测诊断模型对结直肠癌患者淋巴结转移的诊断效能分析
3 讨论
结直肠癌是胃肠道中常见的恶性肿瘤,早期未出现明显症状,随着疾病进展表现便血、局部疼痛和腹泻等,晚期表现贫血、体重减轻等全身症状,严重影响到患者生活质量[8-9]。既往研究显示[10],结直肠癌死亡率在恶性肿瘤中居第二位,同时也是消化道肿瘤中发生率最高的肿瘤疾病。通常情况下,早期结直肠癌未发生淋巴结转移,可通过简单内镜手术治疗[11]。因此,准确诊断淋巴结转移方法对临床治疗策略指导十分重要。PET/CT在诊断淋巴结转移方面具有较高的临床应用价值[12]。李晶等[13]研究表示,PET/CT显像在探查乳腺肿瘤远处转移病灶方面具有优势。但近年来双时相PET/CT在结直肠癌淋巴结转移的研究较少。故本研究探讨双时相PET/CT对结直肠癌淋巴结转移的诊断价值。
本研究结果显示,结直肠癌转移淋巴结组SUVmaxL1、SUVpeak、SUVmean、MTV、SUVmaxL1T、 SUVmaxL1H、SUVmaxL1A、SUVmaxL2、RI、△SUVmax均高于未转移淋巴结组,但L/D低于未转移淋巴结组,结果表明双时相PET/CT代谢参数可用于结直肠癌淋巴结转移的预测因素。Lee等[14]表明,PET/CT在检测淋巴结转移方面,敏感性为44%、特异性为84%、准确率为67%,虽具有较高的特异性,但敏感性较低。恶性肿瘤中PDG摄取会随时间的延长而增加,一般情况下在1个小时内不能达到摄取巅峰,但增生或阳性细胞代谢不活跃,则PDG在1小时内可达到摄取巅峰,随时间延长摄取减少。有研究显示[15],PET/CT对不同病因诱导某些感染性等病变存在局限性,同时还会导致操作者及患者受到更多辐射。因此,本研究为了排除上述因素,大量引入了双时相代谢参数,多因素分析结果显示,单时相PET/CT代谢参数SUVpeak、L/D是预测结直肠癌淋巴结转移的独立因素(P<0.05);双时相PET/CT代谢参数SUVmaxL2是预测结直肠癌淋巴结转移的独立因素(P<0.05)。在以往的研究中有学者表示[16],PET/CT显像对直肠癌区域淋巴结转移的诊断有重要价值。本文通过多因素结果建立相关的单时相与双时相PET/CT联合预测模型诊断结直肠癌淋巴结转移比较,发现双时相PET/CT代谢参数联合预测模型诊断淋巴结转移的效能高于单时相PET/CT代谢参数联合预测模型诊断效能,表明通过原发灶的形态学信息及代谢特征在一定程度上能提高对淋巴结的诊断效能。双时相PET/CT联合预测模型诊断结直肠癌淋巴结转移的特异度为88.4%、敏感度为83.1%、AUC为0.877,均高于单时相PET/CT联合预测模型诊断结直肠癌淋巴结转移的特异度80.4%、敏感度77.5%、AUC 0.859,表明双时相PET/CT联合预测模型诊断结直肠癌淋巴结转移能降低淋巴结转移的漏诊率,提高诊断效能,从而可以帮助临床医师选择合适的治疗方案,提高患者生存率及生活质量。胡晓燕等[17]学者指出,呋塞米介入双时相PET/CT能提高宫颈癌患者盆腔淋巴结转移的灵敏度,与本研究结果有相似之处。但本研究仍存在一定的局限性和不足:①该研究为回顾性分析,结果可能存在一定偏倚;②病例样本数量及淋巴结数量较少,对结果准确性可能产生一定影响。
综上所述,双时相PET/CT联合预测诊断模型在结直肠癌淋巴结转移的诊断中具有较高的应用价值,能够准确评估淋巴结转移,提高诊断效能,值得推广。
