Gugging 吞咽功能评估量表评分对卒中患者发生卒中相关性肺炎的预测价值研究
2023-06-07刘必琴顾志娥施杨陈应柱胡娅莉
刘必琴,顾志娥,施杨,陈应柱,胡娅莉
卒中是最常见的脑血管疾病之一,具有较高的发病率和死亡率,患者发病后会出现多种并发症,如肺炎、出血性转化、继发感染等,其中卒中相关性肺炎(stroke-associated pneumonia,SAP)是急性卒中后最常见的并发症之一,其与卒中患者死亡率升高、住院时间长和病情恶化有关[1]。因此,SAP的早期发现和适当治疗可以改善卒中患者的预后。既往研究表明,年龄[2]、卒中严重程度、卒中类型、卒中位置[3]、吞咽困难[4]等可能是卒中患者发生SAP的危险因素。卒中后首次进食前进行吞咽功能评估可减少吸入性肺炎的发生,故无论卒中初期患者病情如何严重,均应根据临床指南筛查其吞咽困难情况。然而,在临床实践中缺乏吞咽困难筛查专业人员,这就导致了卒中后吞咽功能评估延迟[5]。Gugging吞咽功能评估量表(Gugging Swallowing Screen,GUSS)是一种简单、方便及安全的床旁吞咽功能评价工具,该量表先评价间接吞咽试验,再依次进食半固体、液体、固体食物,以全面评估各种性状食物的吞咽情况,临床护士可通过该量表评估卒中患者的吞咽功能,进而可能有助于预测卒中患者发生SAP的风险[6]。基于此,本研究旨在探讨GUSS评分对卒中患者发生SAP的预测价值,以期为临床工作提供依据。
1 对象与方法
1.1 研究对象 选取2020年6月至2022年6月江苏省苏北人民医院收治的卒中患者192例。纳入标准:(1)符合《2016版中国脑血管病诊治指南与共识:手册版》[7]中卒中的诊断标准:①脑出血:有明确高血压史,伴有颅内压增高表现、经颅脑CT或MRI等影像学检查确诊;②脑梗死:安静状态下急性起病,有短暂性脑缺血发作史,以偏瘫、失语等为主要表现,经颅脑CT或MRI等影像学检查确诊;(2)初次发病者;(3)年龄18~80岁。排除标准:(1)既往存在吞咽功能障碍者;(2)卒中发病2周内出现活动性感染或发热者;(3)伴有短暂性脑缺血发作、颅脑外伤、恶性肿瘤者;(4)入院前存在肺部感染者。本研究经扬州大学护理学院·公共卫生学院伦理委员会批准(伦理批准编号:YYGL202205),患者及家属均签订知情同意书。以是否发生SAP将患者分为SAP组(n=32)和非SAP组(n=160)。SAP诊断标准参照《卒中相关性肺炎诊治中国专家共识(2019更新版)》[8],即卒中后胸部影像学检查出现进展性肺部浸润,至少符合下列标准中任意1项:(1)合并发热(体温≥38 ℃);(2)白细胞计数≥10×109/L或≤4×109/L。并且至少符合下列标准中任意2项:(1)原有呼吸道疾病症状加重、新出现脓痰;(2)24 h内出现痰液性状改变或呼吸道分泌物增加或吸痰次数增加;(3)存在气体交换障碍;(4)肺部听诊发现啰音或爆裂音或支气管呼吸音。
1.2 观察指标 (1)一般资料。收集患者年龄、性别、体质指数、吸烟史、既往疾病史(高血压、糖尿病、冠心病、卒中史)、卒中部位、卒中类型、偏瘫侧、卒中严重程度〔采用美国国立卫生研究院卒中量表(National Institute of Health Stroke Scale,NIHSS)评分评估,根据意识水平、凝视、视野、面瘫、上肢/下肢运动、肢体共济失调、感觉、语言等方面进行评价,总分42分,得分越高表示卒中越严重[9]〕及入院时收缩压、白蛋白、空腹血糖。(2)GUSS评分[6]。①间接吞咽试验(5分):患者取坐位,主动咳嗽/清嗓子,能吞咽口水,无流涎、嘶哑等声音改变。顺利完成上述过程进入第二步,否则停止试验。②直接吞咽试验:根据食物性状进行测试,依次为糊状、液体和固体食物,各5分。观察吞咽情况、是否出现咳嗽、流口水及声音改变等情况,并进行评分,总分20分,总分≤9分为吞咽功能障碍。(3)洼田饮水试验分级[10]。嘱患者端坐,饮用温水30 ml,观察其所需时间和呛咳情况,若患者一次顺利将水饮完,则评为1级;若患者分两次饮完水,无呛咳出现,则评为2级;若患者能一次将水饮完,但出现呛咳,则评为3级;若患者分两次及以上将水饮完,有呛咳,则评为4级;若患者不能完全饮完水,有频繁呛咳出现,则评为5级。洼田饮水试验分级≥3级评为吞咽功能障碍。
1.3 统计学方法 采用SPSS 22.0统计学软件进行数据处理。符合正态分布的计量资料以(±s)表示,组间比较采用两独立样本t检验;计数资料以相对数表示,组间比较采用χ2检验;采用多因素Logistic回归分析探讨卒中患者发生SAP的影响因素;采用R语言绘制决策曲线(基于rmda库)以评价GUSS评分对卒中患者发生SAP的预测价值。以P<0.05为差异有统计学意义。
2 结果
2.1 卒中患者发生SAP影响因素的单因素分析 两组性别、体质指数、有吸烟史者占比、有高血压史者占比、有糖尿病史者占比、有冠心病史者占比、有卒中史者占比、卒中部位、卒中类型、偏瘫侧、入院时收缩压、入院时白蛋白、入院时空腹血糖比较,差异无统计学意义(P>0.05);SAP组年龄大于非SAP组,NIHSS评分、洼田饮水试验分级≥3级者占比高于非SAP组,GUSS评分低于非SAP组,差异有统计学意义(P<0.05),见表1。
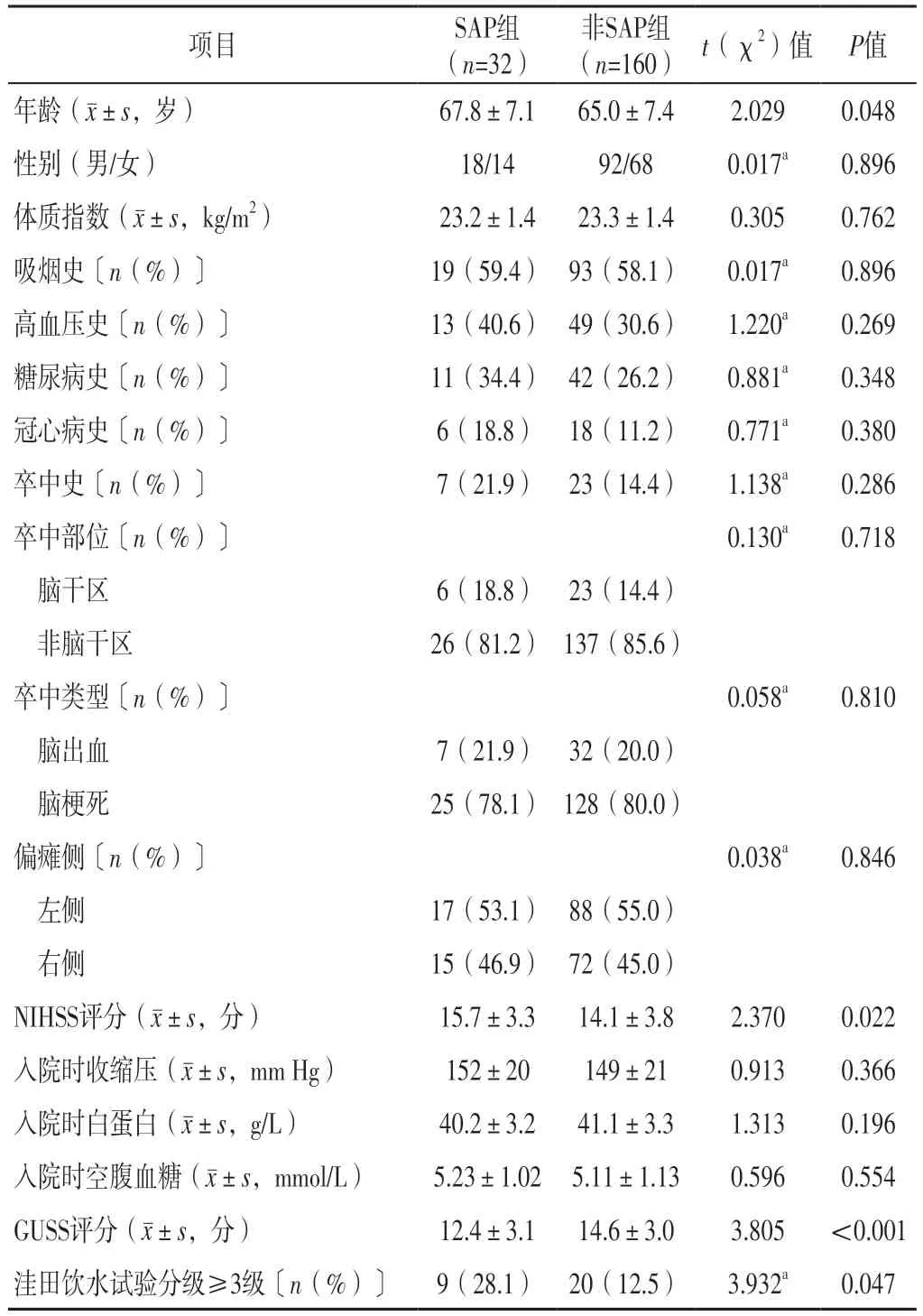
表1 脑卒中患者发生SAP影响因素的单因素分析Table 1 Univariate analysis of influencing factors of SAP in stroke patients
2.2 卒中患者发生SAP影响因素的多因素Logistic回归分析 以卒中患者是否发生SAP为因变量(赋值:发生=1,未发生=0),以年龄(实测值)、NIHSS评分(实测值)、GUSS评分(实测值)、洼田饮水试验分级(赋值:≥3级=1,<3级=0)为自变量,进行多因素Logistic回归分析,结果显示,年龄增长、NIHSS评分升高、洼田饮水试验分级≥3级是卒中患者发生SAP的危险因素,GUSS评分升高是卒中患者发生SAP的保护因素(P<0.05),见表2。

表2 卒中患者发生SAP影响因素的多因素Logistic回归分析Table 2 Multivariate Logistic regression analysis of influencing factors of SAP in stroke patients
2.3 GUSS评分及洼田饮水试验分级≥3级预测卒中患者发生SAP的决策曲线 决策曲线分析结果显示,当高风险阈值为0~0.38时,GUSS评分预测卒中患者发生SAP的净获益率>0,当高风险阈值为0.16~0.34时,GUSS评分预测卒中患者发生SAP的净获益率高于洼田饮水试验分级≥3级,见图1。

图1 GUSS评分及洼田饮水试验分级≥3级预测脑卒中患者发生SAP的决策曲线Figure 1 Decision curves of GUSS score and water swallow test grade ≥ 3 in predicting SAP occurrence in stroke patients
3 讨论
在目前的临床实践中,评估卒中患者肺炎的发生风险仍然是一项重大挑战。本研究结果显示,卒中患者SAP的发生率为16.7%(32/192),这与既往研究结果[11]基本相符。BATH等[12]提出一个旨在降低SAP发生率的干预措施,包括SAP风险筛查、吞咽困难筛查、喂养调整、口腔护理、气道管理和体位管理,结果显示,干预实施前SAP发生率为37.2%,干预实施后为14.0%,提示早期予以吞咽困难筛查可能有助于降低SAP发生率。2016年美国心脏协会/美国卒中协会指出,所有急性卒中患者经口进食前应在入院24 h内完成吞咽困难筛查[13],但目前的卒中指南尚未推荐公认的、统一的吞咽困难筛查工具。洼田饮水试验是适合护理人员应用的床旁吞咽困难筛查工具,但该筛查量表仅局限于对液体的吞咽困难筛查,忽视了其他不同性状食物,甚至漏检无症状的隐性误吸的患者而无法有效预测肺炎发生风险[14]。GUSS涵盖间接和直接吞咽困难筛查两部分内容,在没有关于护士最佳筛查工具的情况下,本研究拟使用GUSS进行早期吞咽功能评估。
吞咽涉及一组快速、高度协调的神经肌肉动作,从嘴唇闭合开始至食团通过时上食管括约肌闭合结束,这种复杂感觉运动任务的中央协调涉及广泛的皮质、皮质下和脑干结构网络[15]。卒中会中断吞咽网络而导致患者出现吞咽功能障碍,而吞咽功能障碍已被纳入卒中治疗指南[16],虽然视频荧光造影和纤维鼻咽镜检查被认为是吞咽功能障碍的诊断“金标准”,但其由于对仪器设备、适应证等要求严格而无法大力推广应用。床旁评估是临床最常用的吞咽功能评估方法,更适合护理人员早期及时评估。相较于洼田饮水试验,GUSS评分可全面反映患者对不同性状食物的吞咽状况,并让患者及医护人员能直观看到患者吞咽功能障碍的严重程度。齐玉娟等[17]研究显示,相较于洼田饮水试验,床旁GUSS评分可及早准确地筛查帕金森病患者吞咽功能障碍。郑菊芳等[18]根据GUSS评分对吞咽功能障碍患者制定早期训练方案,结果显示,以GUSS评分为依据的早期训练方案有助于提高患者血清白蛋白水平,改善患者营养状况。高燕芬[19]对卒中患者进行GUSS评分评估,并根据评估结果调整饮食,可有效预防误吸、吸入性肺炎的发生。上述研究均为GUSS评分预测卒中患者发生SAP提供了理论依据。本研究多因素Logistic回归分析结果显示,GUSS评分升高是卒中患者发生SAP的保护因素。
决策曲线分析是用来确定预测模型的临床决策是否利大于弊的方法,以评估模型辅助临床决策是否会改善患者的预后。决策曲线分析的优势在于将决策者(医生或患者)的偏好整合到分析中,相较于ROC曲线,能评估预测模型是否具有临床使用价值和如何选择最佳模型。本研究引入决策曲线分析,从准确性和临床效用两方面对比洼田饮水试验分级和GUSS评分对卒中患者发生SAP的预测价值,结果显示,当高风险阈值为0.16~0.34时,GUSS评分预测卒中患者发生SAP的净获益率高于洼田饮水试验分级≥3级,说明GUSS评分用于预测卒中患者发生SAP具有一定净获益。相较于洼田饮水试验,GUSS评分进食是从半固体食物开始,浓稠的半固体的误吸风险明显低于液体,此种顺序更加安全,且GUSS评分评估了不同性状的食物,可发现患者食用半固体食物或固体食物过程中存在的误吸风险,进而全面掌握患者进食情况,同时根据得分情况,推荐相应的饮食及吞咽指导,对护理工作的意义较大。
综上所述,GUSS评分用于预测卒中患者发生SAP具有一定净获益。但本研究未根据卒中类型进行亚组分析,且本研究为小样本量、单中心研究,未来需要大样本量、多中心研究进一步验证本研究结论。
作者贡献:刘必琴进行文章的构思与设计,撰写论文;顾志娥进行研究的实施与可行性分析,负责文章的质量控制及审校,对文章整体负责、监督管理;施杨进行资料收集、整理;胡娅莉进行统计学处理;顾志娥、陈应柱进行论文的修订。
本文无利益冲突。
