超声特征联合炎症指标在膀胱尿路上皮癌分级中的应用价值
2023-05-16刘露萍
朱 琚,聂 芳,王 楠,黄 潇,刘露萍
兰州大学第二医院超声医学中心,兰州 730030
膀胱癌是泌尿系统最常见的恶性肿瘤[1],发病率位于全球恶性肿瘤的第10位,2020年全球约有57.3万例新发患者和21.3万例死亡患者[2],其最常见的病理学类型为膀胱尿路上皮癌(bladder urothelial carcinoma,BUC),在治疗和预后指南中,BUC的组织学分级一直被认为是需要考虑的关键因素[3]。BUC根据结构和细胞异型性,在病理学中分为高级别和低级别[4]。与低级别癌相比,高级别癌更容易进展为肌层浸润性膀胱癌,且复发率更高,通常需要进行根治性膀胱切除术,而低级别癌通常接受经尿道膀胱肿瘤切除术[5]。因此,术前准确区分BUC的病理学分级对患者的治疗和预后至关重要。
目前,已有许多研究[6-7]证明肿瘤微环境中的炎症反应与肿瘤的发生及进展相关,炎症刺激可使白细胞、中性粒细胞及血小板增多,中性粒细胞与淋巴细胞比值(neutrophil to lymphocyte ratio,NLR)、血小板与淋巴细胞比值(platelet to lymphocyte ratio,PLR)、淋巴细胞与单核细胞比值(lymphocyte to monocyte ratio,LMR)和全身免疫炎症指数(systemic immuneinflammation index,SII)等已经在许多研究[8-10]中被证实对于恶性肿瘤患者的预后预测和诊断具有一定的价值,但是关于炎症指标在BUC分级中的研究相对较少。本文旨在探讨超声特征联合炎症指标在BUC分级中的价值。
1 资料和方法
1.1 研究对象
回顾并收集2021年3月—2022年9月于兰州大学第二医院超声医学中心行超声检查的95例BUC患者,其中77例患者因无痛性肉眼血尿就诊,3例患者因尿路刺激症状就诊,15例患者因体检发现膀胱内病灶就诊。95例患者中,男性78例,女性17例,年龄24~90岁,平均年龄(61.46±10.93)岁。以病理学检查结果作为金标准,将BUC患者分为高级别组和低级别组(如病理学检查结果中两种级别同时存在,则将更高级别视为最终结果),本研究最终纳入高级别组患者65例,低级别组30例。纳入标准:① 初次确诊为BUC;② 治疗前1周行常规超声及血常规检查;③ 病理学检查及临床资料完整。排除标准:① 经过治疗的BUC患者;② 尿路感染或其他系统性炎性疾病(慢性肠道疾病、自身免疫性疾病、白血病、淋巴瘤)患者。
1.2 仪器与方法
1.2.1 超声检查
采用日本Canon公司的APLIO i800(使用i8CX1探头,频率1~8 Mhz)和德国Siemens公司的Acuson Sequoia(使用5C1探头,频率1~5 Mhz)超声诊断仪进行超声检查。检查前嘱患者适量饮水,待膀胱充盈后进行超声检查,检查时患者取仰卧位,记录病灶的大小、形状和内部血流信号,多发病灶者选取最大病灶进行记录。将病灶内血流信号强度分为0级(病灶内无血流信号)、1级(病灶内少量点状血流信号或短棒状血流信号)、2级(病灶内见长条状、树枝状或丰富的点状、短棒状血流信号)。由2名高年资超声科医师共同分析超声图像,意见不统一时,通过讨论达成一致。
1.2.2 炎症指标计算
通过医院电子病历管理系统收集BUC患者治疗前的血常规检查结果,并根据血常规检查结果计算炎症指数。SII=血小板计数×中性粒细胞计数/淋巴细胞计数,NLR=中性粒细胞计数/淋巴细胞计数,PLR=血小板计数/淋巴细胞计数,LMR=淋巴细胞计数/单核细胞计数。
1.3 统计学处理
采用SPSS 23.0进行统计学分析,符合正态分布的计量资料以±s表示,组间比较采用独立样本t检验,不符合正态分布的以M(Q1,Q3)表示,两组间比较采用Mann-WhitneyU检验;计数资料以n(%)表示,组间比较采用χ2检验或Fisher精确概率检验。使用受试者工作特征(receiver operating characteristic,ROC)曲线确定计量资料的截断值。对单因素分析中差异有统计学意义的指标采用二元logistic回归分析高级别BUC的独立危险因素。绘制多因素联合ROC曲线评价超声特征联合炎症指标诊断高级别BUC的价值。P<0.05为差异有统计学意义。
2 结 果
2.1 低、高级别组的一般资料和超声特征比较
两组在年龄、病灶横径、纵径及血流分级比较中,差异有统计学意义(P<0.05,表1,图1、2);两组在性别、临床症状、病灶形状、钙化和病灶数量比较中,差异无统计学意义(P>0.05,表1)。
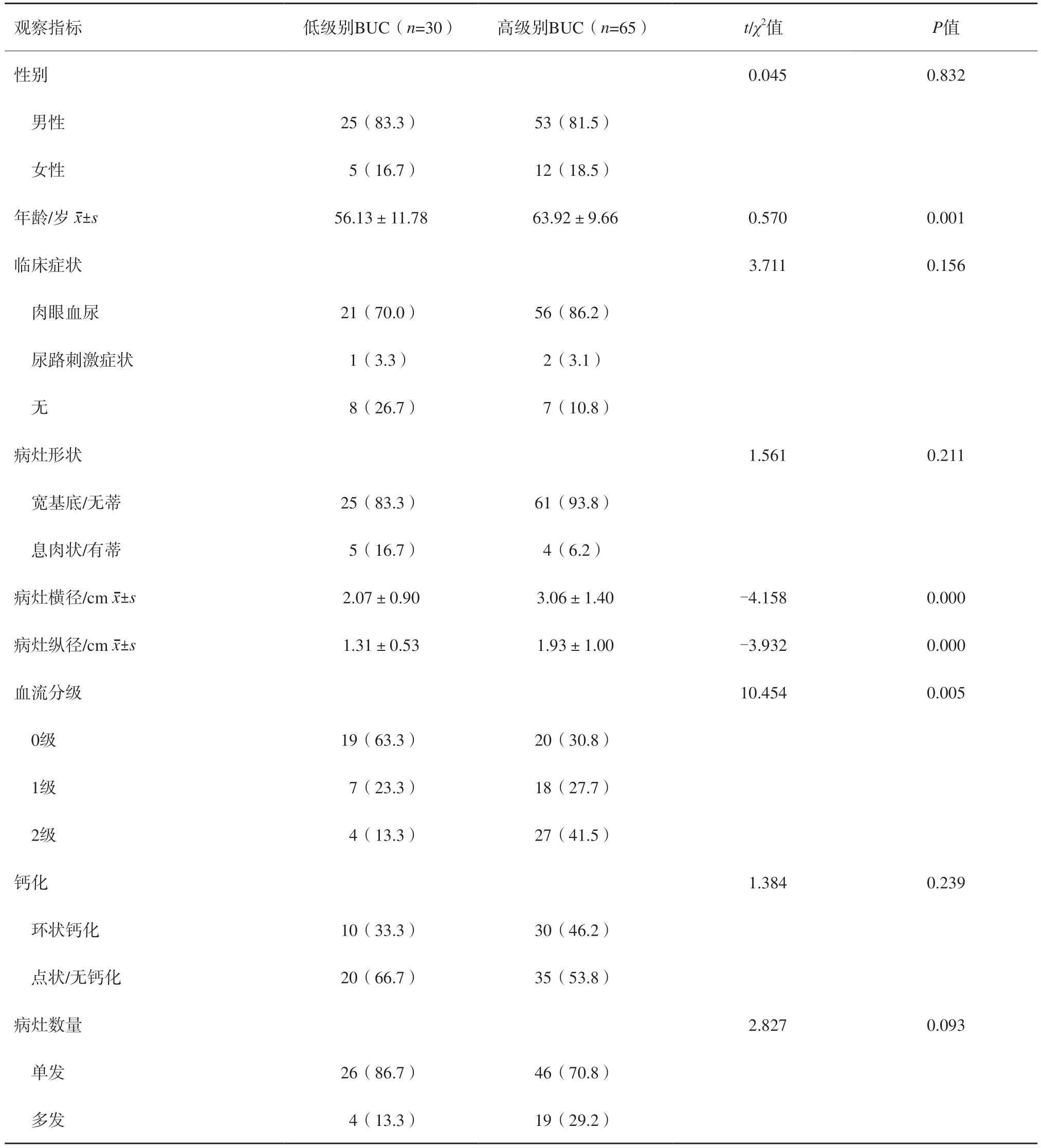
表1 低、高级别组BUC患者的一般资料及超声特征比较n(%)
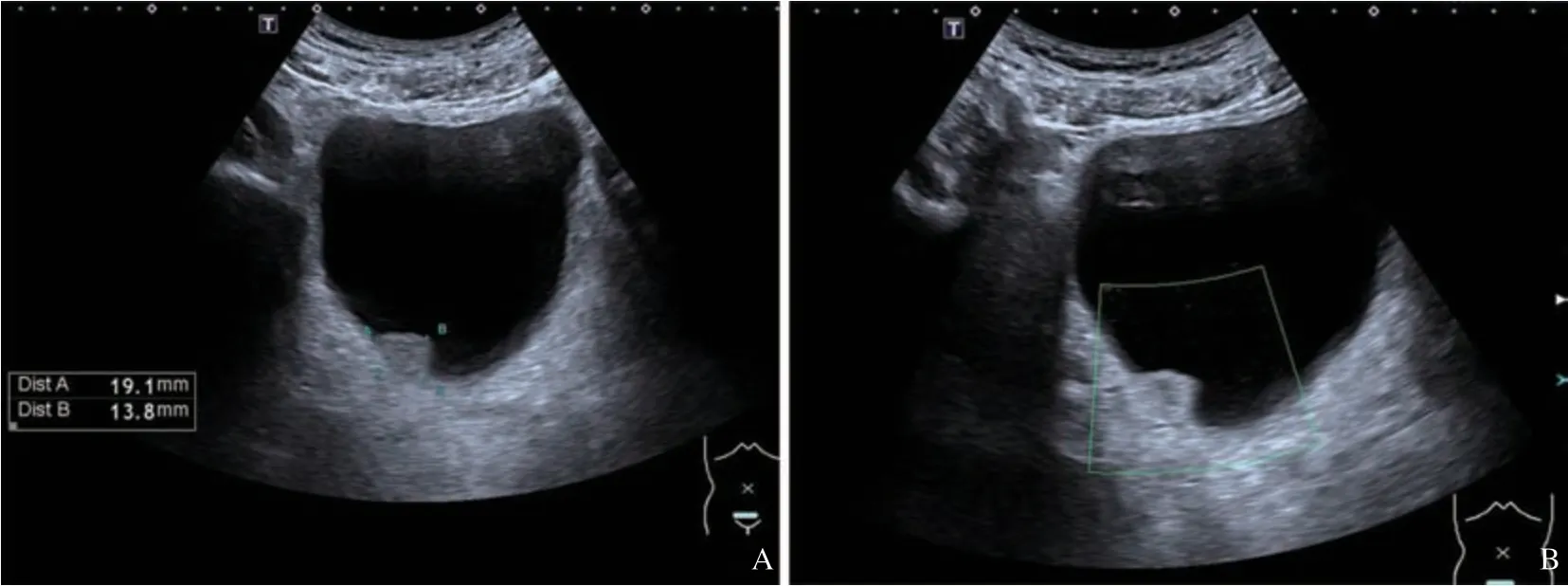
图1 低级别BUC超声图像
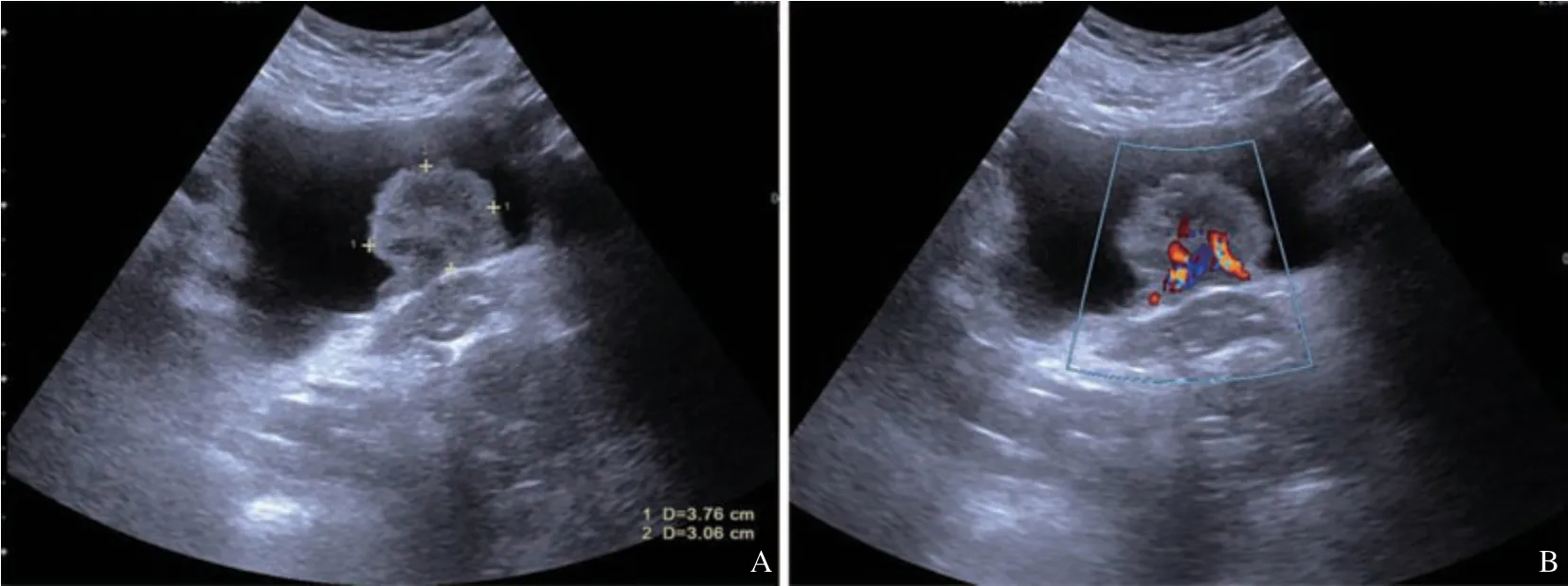
图2 高级别BUC超声图像
2.2 低级别组和高级别组的炎症指标比较
两组在NLR比较中,差异有统计学意义(P<0.05),两组其余炎症指标比较,差异均无统计学意义(P>0.05,表2)。

表2 低、高级别组BUC炎症指标比较M(Q1,Q3)
2.3 一般资料、超声特征及炎症指标与高级别BUC关系的多因素分析
对以上单因素分析中差异有统计学意义(P<0.05)的指标赋值,进一步行二元logistic回归分析,结果显示年龄和NLR为高级别BUC的独立危险因素(P<0.05),而病灶横径、纵径及血流分级均不是高级别BUC的独立危险因素(P>0.05,表3、4)。
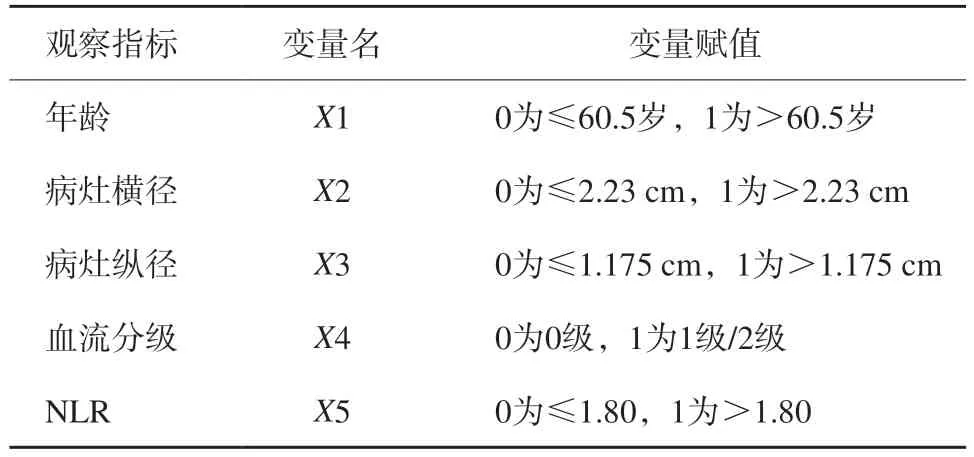
表3 二元logistic回归分析变量赋值表
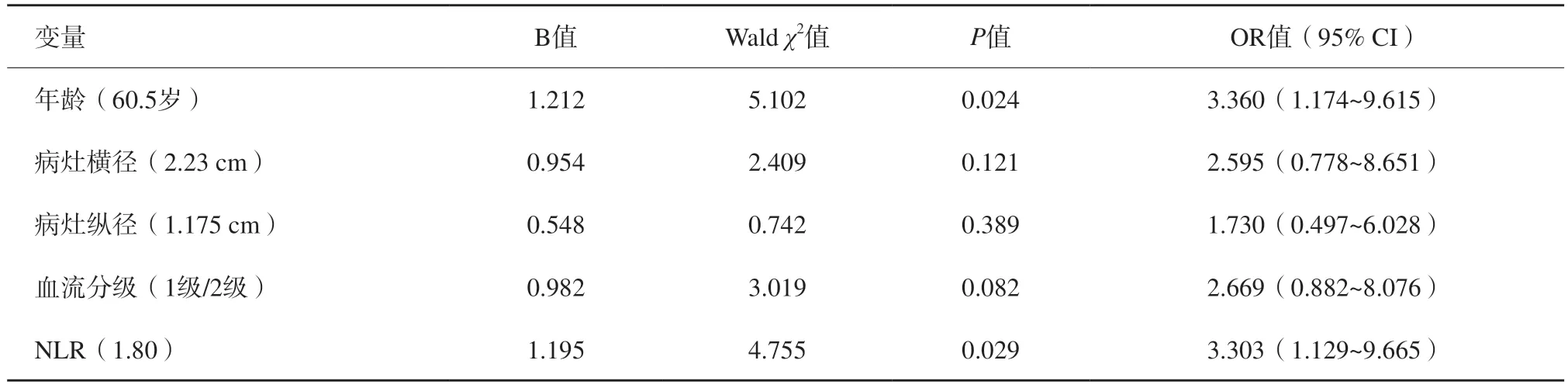
表4 二元logistic回归分析结果
2.4 一般资料、超声特征联合炎症指标对高级别BUC的诊断性能
ROC曲线分析显示,一般资料(年龄)、超声特征(横径、纵径、血流分级)及炎症指标(NLR)单独诊断高级别BUC时,病灶横径的诊断性能最好,其ROC曲线的曲线下面积(area under curve,AUC)、灵敏度和特异度分别为0.679、66.7%和69.2%。采用二元logistic回归分析对上述一般资料、超声特征及炎症指标进行联合诊断,绘制多因素联合ROC曲线后得出:一般资料联合超声特征鉴别高级别BUC的AUC为0.787,灵敏度为84.6%,特异度为63.3%;一般资料、超声特征联合炎症指标鉴别高级别BUC的AUC为0.823,灵敏度为81.5%,特异度为73.3%(表5,图3)。

表5 一般资料、超声特征联合炎症指标对高级别BUC的诊断性能
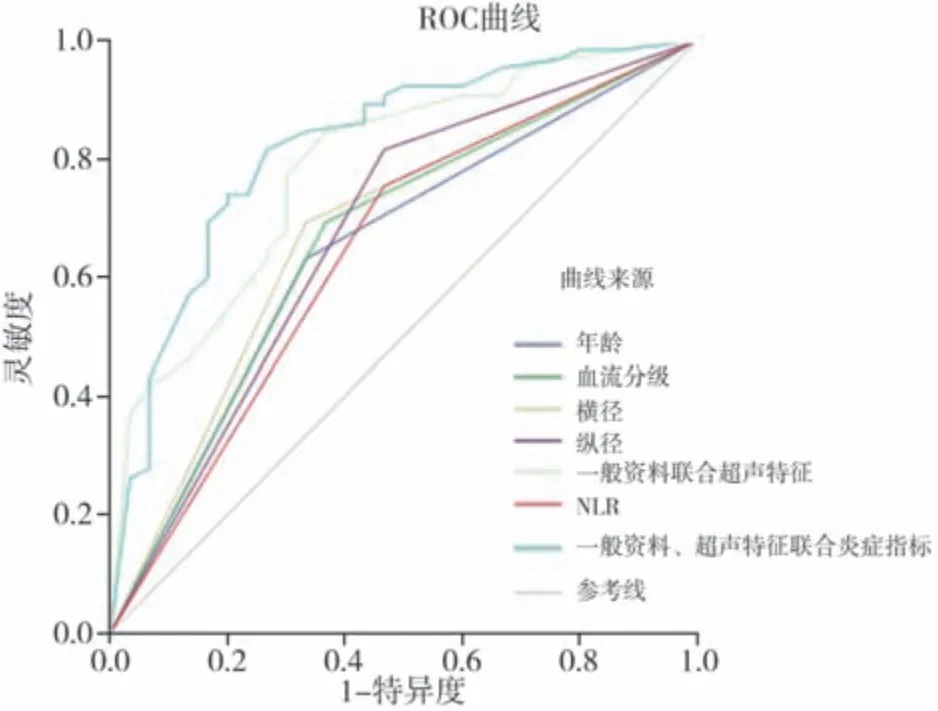
图3 一般资料、超声特征联合炎症指标诊断高级别BUC的ROC曲线
3 讨 论
超声具有快速方便、操作简单、无辐射等优点,通常作为血尿患者的初始评估手段,并且在膀胱占位性病变的鉴别诊断中具有一定的价值,但是使用常规超声进行BUC分级的研究较少。本研究结果显示,高级别BUC病灶中的血流信号更加丰富,这与魏兰萍等[11]的研究结果一致,因为肿瘤生长依赖于血管生成,血管生成程度反映肿瘤增殖能力,在一定程度上也反映肿瘤的生物学行为。本研究发现,高级别BUC病灶的横径和纵径均大于低级别BUC病灶,这可能也是因为高级别的BUC病灶内血管丰富,使得病灶生长速度较低级别BUC更快。然而,Huang等[12]的研究结果显示,高、低级别BUC的最大直径、血管分布比较差异均无统计学意义,与本研究结果不一致,这可能是因为两者研究对象纳入标准不同所致。
有研究[13]证明炎症细胞是肿瘤发生发展过程中不可或缺的参与者,在肿瘤微环境中促进增殖、存活和迁移。中性粒细胞可通过释放弹性蛋白酶、分解组织蛋白、破坏细胞外基质、促进新生毛细血管形成,从而加速肿瘤细胞的生长和转移[8,14]。恶性肿瘤患者血液中血小板计数增加与患者预后不良有关[15],因为血小板可以影响肿瘤细胞的生长和转移,肿瘤细胞可以通过分泌凝血酶和表达组织因子激活血小板,组织因子形成血小板和纤维蛋白网格的物理屏障,其中癌细胞可以隐藏逃避自然杀伤(natural killer,NK)细胞的监视[16-17]。单核细胞由来的肿瘤相关巨噬细胞也与肿瘤发生、发展有关。淋巴细胞是肿瘤发生、发展的一个重要因素,机体的抗肿瘤反应依赖于淋巴细胞的细胞免疫反应,淋巴细胞可抑制肿瘤细胞的增殖和迁移,肿瘤组织中淋巴细胞减少会减弱对肿瘤的免疫抑制作用[8,18-19]。NLR、PLR、SII、LMR是基于不同炎症细胞(中性粒细胞、淋巴细胞、血小板、单核细胞)的复合型炎症指标,每项指标均同时纳入促肿瘤炎症细胞及抗肿瘤炎症细胞计数结果,可以更加全面地反映肿瘤炎症反应与宿主的抗肿瘤细胞免疫的关系[19]。既往研究[8-9]认为,NLR和SII对于接受膀胱全切术的患者是否发生淋巴结转移具有预测价值,NLR、PLR和SII是上尿路上皮癌患者无转移生存期和肿瘤特异性生存期的独立预测因素,并且SII升高可预测上尿路上皮癌的膀胱内复发。Tang等[20]认为,NLR与膀胱癌的级别有关,与本研究结果一致,即NLR在高级别的BUC中更高,且高、低级别BUC之间差异有统计学意义。
不同级别的BUC其治疗方式不同,因此术前预测膀胱癌的病理学分级能够为临床医师制订后续的治疗方案提供参考依据。本研究纳入了患者性别、年龄和临床症状3个临床影响因素,病灶形状、横径、纵径、血流分级、钙化形状和病灶数量6个超声影响因素以及NLR、PLR、LMR、SII 4个炎症影响因素,其中患者年龄、病灶横径、纵径、血流分级以及NLR在高级别组和低级别组BUC间比较差异有统计学意义。本研究中3组特征联合诊断高级别BUC的AUC为0.823,诊断性能较好,且本研究结果还显示,患者年龄和NLR是高级别BUC的独立危险因素。
总之,超声和血常规都是容易获得且无创的检查,两者结合对于BUC的分级具有一定价值,可以为临床医师选择合适的治疗方案提供一定的参考信息,但本研究也存在不足之处,如纳入的研究对象可能存在一定的偏倚、样本量有限及超声特征的判定存在主观性等,希望后续研究纳入更多样本以及进行前瞻性研究来弥补不足。
