肺动脉闭锁合并室间隔缺损患者应用流量研究的临床结果
2023-05-15赵明霞崔勇丽冯正义李守军张本青刘晋萍
段 欣,赵明霞,崔勇丽,冯正义,李守军,闫 军,张本青,刘晋萍
肺动脉闭锁(pulmonary atresia,PA)合并室间隔缺损(ventricular septal defect,VSD)同时伴有粗大体肺侧枝(major aortopulmonary collateral arteries,MAPCAs)是一种复杂的小儿先天性心脏病。 这类患者通常需要评估肺动脉发育以及体肺侧枝情况,采用分期或者根治手术。 PA 根治术中是否关闭VSD 是此类手术的关键,但是根据术前的检查结果不能直接做出准确判断[1]。 1997 年,Reddy 等[2]提出利用术中流量研究,可以在不同的流量下直接测定肺动脉压力(pulmonary arterial pressure,PAP),作为评价肺血管发育和VSD 闭合的一个功能指标。
阜外医院小儿外科从2016 年开始使用流量研究技术用于指导PA/VSD/ MAPCAs 患者的手术治疗。 本研究总结本院使用流量研究技术的操作流程、回顾分析其患者的临床数据以及术后并发症。
1 资料与方法
1.1 患者一般情况 2016 年1 月至2020 年12 月,29 例PA/VSD/MAPCAs 患者在心肺转流(cardiopulmonary bypass,CPB)下行肺动脉闭锁根治手术且在术中进行流量研究操作。 男性11 例,女性18 例。接受流量研究的受试者平均月龄为(33.38±20.17)月,体质量(11.42±3.41)kg。 本研究经中国医学科学院阜外医院伦理委员会批准(批准文号:2014-600),监护人提供了知情同意。
1.2 流量研究操作方法
1.2.1 管路改进 针对流量研究手术设计改进了CPB 管路,并申请了专利(专利号:ZL201820973989.8)(图1),主要是从储血罐出口分出两路管路,一路经由主泵用于体循环灌注,一路经由副泵用于流量研究灌注。 选用配有6 个泵头的人工心肺机(索林S5),膜式氧合器(美敦力pixie 或索林D101),两套CPB 管路,常规安装改良超滤。 使用复方电解质注射液和血定安(4%的改良琥珀明胶)作为预充液,晶胶比1 ∶2,术中补充人血白蛋白维持胶渗压。 常规使用晶体停搏液灌注系统,根据术者习惯使用HTK 液(康斯特保护液)或改良圣托马斯晶体心脏停搏液。
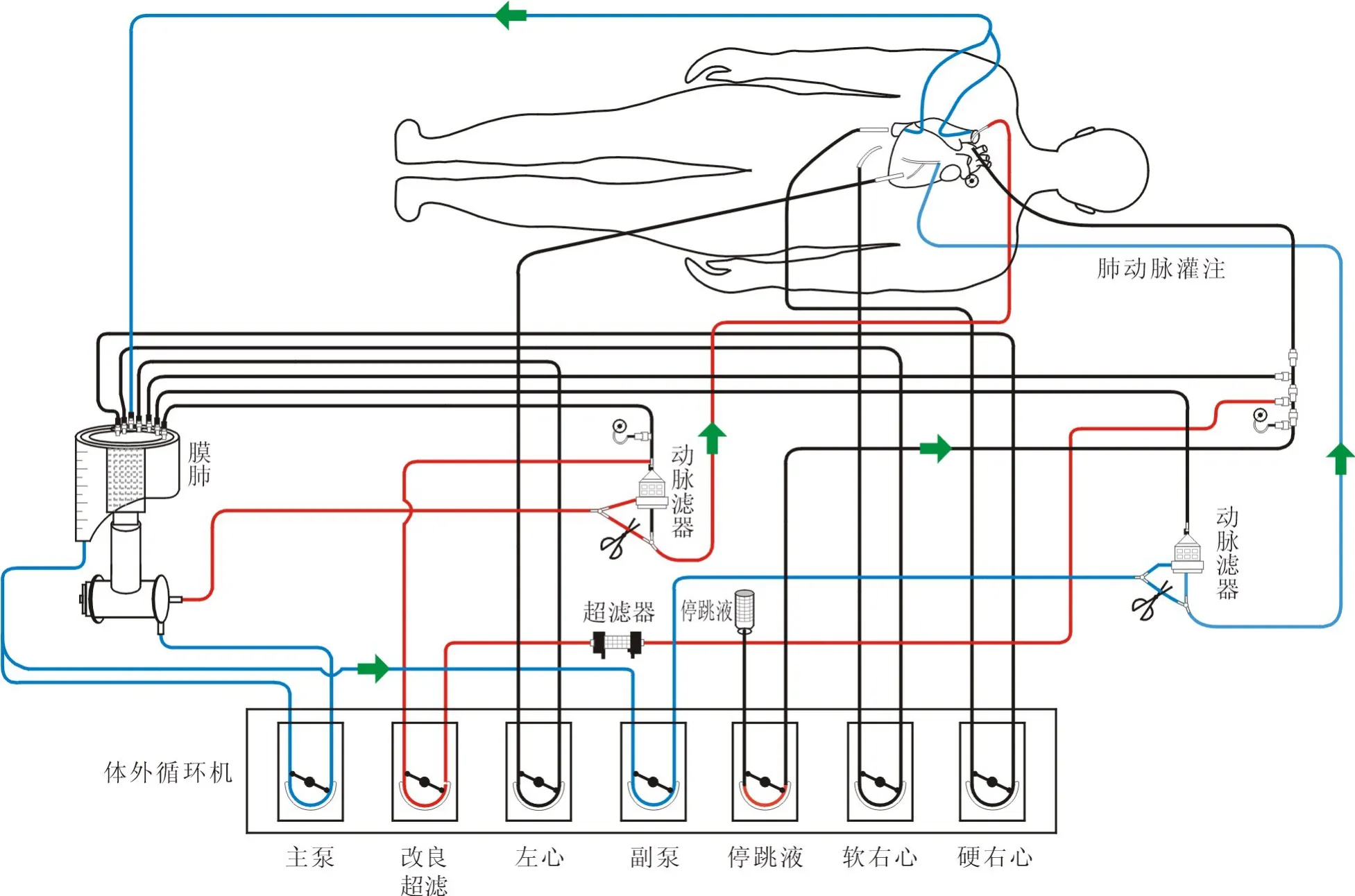
图1 流量研究心肺转流管路示意图
1.2.2 手术操作 首先由放射科医生通过造影介入封堵不需要融合的MAPCAs,对有意义的MAPCAs 行肺动脉融合术。 测量左右肺动脉直径,如果存在狭窄,采用自体心包片加宽。 本院早期采用同种异体肺动脉重建患者肺动脉,后期使用CORE 人工血管和CORE 0.1 mm 人工心包膜自制的带瓣管道。 肺动脉融合完毕,阻断升主动脉,灌注HTK 液或圣托马斯晶体心脏停搏液,经房间隔放置左心引流管,经肺动脉插入与主动脉插管相同型号的动脉插管与台下事先预充好的肺动脉灌注泵的管路连接,建立患者肺循环灌注旁路(肺动脉-左心房)。在肺动脉远端置入测压管,以便持续测定PAP 和分析远端肺血管床的发育情况。 给予肺动脉灌注流量,使其依次达2.0 L/(m2·min),2.5 L/(m2·min),3.0 L/(m2·min)并各保持30 s,稳定后记录PAP,肺动脉灌注期间调整麻醉机保持正常的潮气量和频率。 当肺动脉灌注流量满足3.0 L/(m2·min)、平均肺动脉压(mean pulmonary arterial pressure,mPAP)≤25 mmHg,则预期闭合VSD;若mPAP>25 mmHg,则拟VSD 补片开窗。 切开疏通右室流出道,同时修补VSD,并根据流量研究结果决定是否行VSD 开窗。 流量研究示意图见图2。
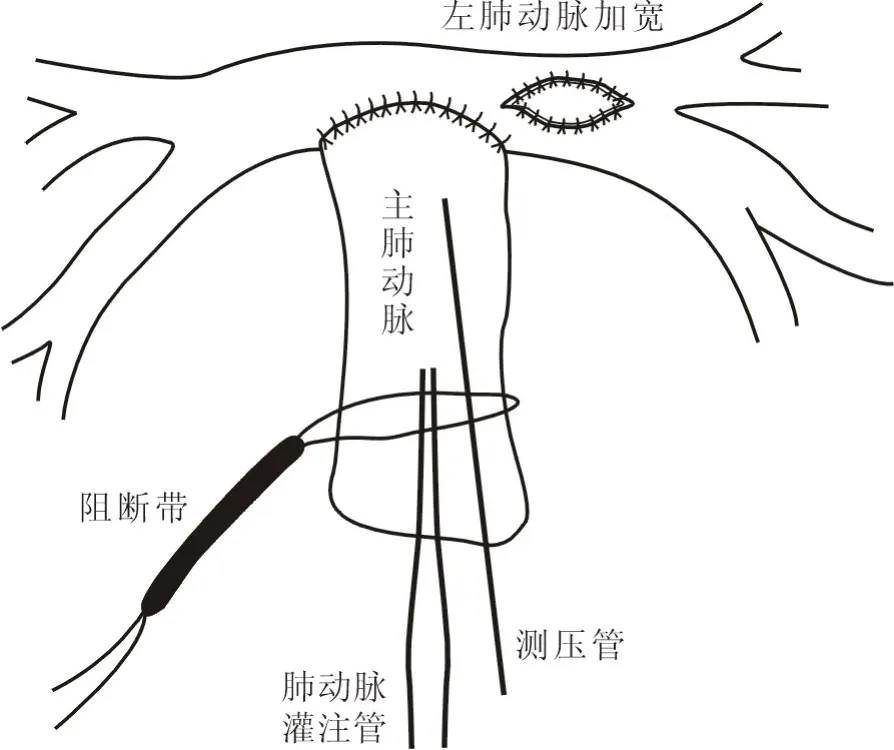
图2 流量研究中监测肺动脉压力示意图
1.3 数据收集 收集患者身高、体质量、CPB 时间、主动脉阻断时间、机械通气时间、ICU 停留时间、住院时间、超滤量、术中红细胞使用量、心肌保护液使用等情况。 术中流量研究测定mPAP 及室间隔开窗情况,术后右室收缩压(right ventricle systolic pressure,RVSP)/左室收缩压(left ventricular systolic pressure,LVSP);术后并发症:膈神经损伤,肺动脉狭窄,急性肾损伤(acute kidney injury, AKI),神经系统并发症,再次气管插管等。
1.4 统计分析 所有的统计分析都使用IBM SPSS 24.0(IBM 公司,Armonk, NY, USA)进行。 对于数值变量,如果符合正态分布,以均值±标准差(±s)表示,两组比较采用独立样本t检验;否则采用中位数四分位数表示[Q(Q1,Q3)]表示,采用的非参数检验进行组间比较。P<0.05 为差异有统计学意义。
2 结 果
共有29 例患者接受流量研究实验,术前和术中一般情况见表1。
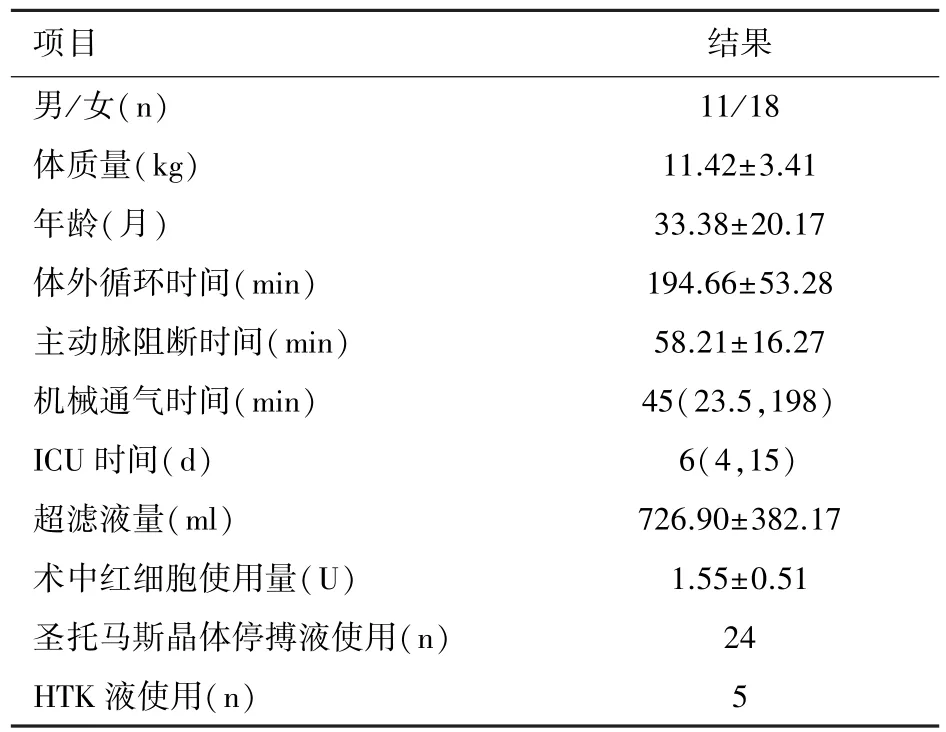
表1 患者术前及术中资料(n=29)
17 例患者为一次手术,12 例患者为再次手术。对于接受分期姑息手术患者,7 例之前接受了Sano手术,3 例之前接受了BT(体肺分流)手术,2 例之前分别接受了BT 分流手术和Sano 手术。 所有手术均在杂交手术间进行,其中13 例患者同期接受了MAPCAs 封堵或结扎手术,4 例患者接受了肺动脉融合手术;17 例中有7 例患者既接受了MAPCAs 封堵或结扎,同时又进行了肺动脉融合手术。
实验中9 例患者进行了室间隔开窗(5 mm),术中mPAP 明显高于VSD 闭合组;两组术后RVSP/LVSP 比值无统计学差异,见表2。 3 例(10.34%)患者术后因肺动脉狭窄,行介入球囊扩张手术,1 例(3.44%)因 膈神经损伤行 膈 肌折叠手术,5 例(17.24%)在ICU 行再次气管插管。 6 例(20.69%)诊断为AKI,AKI(改善全球肾脏病预后组织评分)1级5 例,2 级1 例。 1 例(3.44%)患者机械通气54 d,由于先天性气管软化无法脱离呼吸机,最后死于肺动脉高压危象。
表2 术中平均肺动脉压及术后心室压力比值(n=29,±s)

表2 术中平均肺动脉压及术后心室压力比值(n=29,±s)
注:mPAP:平均肺动脉压;RVSP:右室收缩压;LVSP:左室收缩压;VSD:室间隔缺损
项目 室间隔开窗(n =9)VSD 闭合(n =20) P 值mPAP(mmHg) 31.11±4.51 15.95±4.67 0.00 RVSP/LVSP 0.71±0.22 0.59±0.08 0.21
3讨 论
对于PA/VSD/MAPCAs 患者进行肺动脉融合手术可以改善患者长期预后,融合手术完成后需要对肺动脉发育进行客观评估,如果决策错误,患者可能需要进行二次手术,同时还会导致严重的多器官损伤[3-5]。 对于PA/VSD/MAPCAs 患者由于合并MAPCAs,已有的Nakata 指数和McGoon 比值不能准确评价完整肺血管床发育情况。 Tchervenkov等[4]提出了新生肺动脉指数(newly pulmonary artery index,TNPAI),包含固有肺动脉和计划融合的体肺侧枝通过公式进行计算,对于TNPAI 大于150 提示可以同期行VSD 修补。 然而由于这一指标计算基于影像学资料,可能会出现测量误差,以及对侧枝情况的误判,所以也不能很好的指导手术。 Reddy 等提出利用术中流量研究可以准确评价肺动脉发育情况,从而术中决定是否关闭VSD,从而提高患者手术成功率[1-2,4]。 本研究29 例患者术中均顺利脱离CPB,除一例因气管软化死亡外,均顺利出院。
流量研究技术对CPB 而言,首先要6 泵头人工心肺机,设定主副泵用于灌注主动脉和肺动脉。 在肺动脉灌注期间有大量的血液经过肺静脉回流到左房,因此需要增加额外的左心引流,保证心脏内血液能快速吸引至储血室。 通常会选择配有大储血室的氧合器,预充液采用人工胶体加复方电解质注射液,考虑到术中进行肺动脉灌注,预充液量较常规手术要更多,为了避免肺渗出,通常在转中监测胶体渗透压和动脉血气,转中胶渗压维持在14 mmHg 左右,必要时可以使用20%人血白蛋白和常规超滤来纠正,如果血红蛋白浓度小于70 g/L 则需要输注红细胞予以纠正。 虽然患者CPB 时间较长,但是主动脉阻断时间在1 h 左右,因此改良圣托马斯晶体停搏液或HTK 液都可以满足心肌保护需要。
关于流量研究闭合VSD 标准,每个中心不尽相同。 有的中心在2.5 L/(m2·min)流量下,mPAP≤30 mmHg 即可闭合VSD,且对远期右心功能不全及死亡率没有影响[1]。 Zhu 等研究发现3.0 L/(m2·min)流量下,mPAP≤25 mmHg 预测可以闭合VSD具有较高的准确度[6]。 本中心根据上述研究和中国专家共识,确定使用后者做为评判标准。 此外,由于氧合血与非氧合血的肺动脉灌注、肺通气、红细胞压积值、核心最低点温度和峰值流速等所有这些因素可能影响肺血管阻力,并影响术中肺流量压力值[6-7],因此流量研究对指导VSD 闭合存在一定失败率。 在停止CPB 后,外科医师测定RVSP 和LVSP,并计算其比值,如果大于0.75 也提示右室压力高,需要室间隔开窗。 本研究也显示在室间隔开窗组患者RVSP/LVSP 比值较高,说明使用流量研究指导闭合VSD 标准是准确的。 3 例术后出现肺动脉狭窄,需要再次肺动脉球囊扩张手术治疗,患者术后可能出现肺动脉连接管路狭窄或固有肺动脉发育不良,建议除常规行心脏超声检查外,术后1 ~6 个月行心导管检查[8]。 本组6 例患者术后出现AKI,发生率为20.7%。 研究显示心脏术后AKI 发生率在9.6%~42%之间[9],尽管使用造影剂和CPB 都会导致AKI 发生,但是本组患者术后AKI 发生率没有明显增加,可能与预充液对造影剂稀释作用、使用常规和改良超滤减轻肾脏负担有关,二者都可以起到保护肾功能作用,这与本团队之前的研究是一致的[10]。 本组患者5 例再次行气管插管,此类患者术后容易出现心衰及肺动脉高压,因此ICU 医生及护士应密切注意病情变化。
流量研究技术需要灌注师、外科医生和麻醉师密切配合。 在3.0 L/(m2·min)流量下,mPAP≤25 mmHg 可以较好的预测闭合VSD。 流量研究技术对灌注师来说是一个新的挑战,物品准备要全面,手术流程要熟悉,术中管理要细致,这样才能保证手术安全,减少术后并发症的发生。
