妊娠合并甲状腺功能减退患者应用左旋甲状腺素片治疗的价值探析
2023-05-08韦丽玉
韦丽玉
(霞浦县医院妇产科,福建 宁德 355100)
在人体诸多激素中,甲状腺激素(TH)是人体正常生理机能必不可缺的激素类物质,TH参与到人体的能量代谢调节、蛋白质合成、骨骼组织发育、大脑发育等多项功能中[1]。而在人类女性妊娠期间内, TH不仅影响孕妇的身体健康,其正常水平更能够促进胎儿骨骼以及神经系统等各项发育,也是保证母体胎盘正常生长的重要保证[2]。在临床中,出现TH水平升高或者降低时,如果没有采取及时的处理手段,则可能导致孕妇出现流产、早产等不良妊娠结局,即使完成分娩,胎儿也可能出现畸形、低体重、智力发育障碍等多方面的情况,对家庭和社会带来巨大的负担[3]。目前妊娠期甲状腺功能减退包括妊娠合并临床甲状腺功能减退症(OH)、妊娠合并亚临床甲状腺功能减退症(SCH)两种,研究表明,在产妇发生SCH后,若未采取有效的干预手段,疾病得不到改善则可能发展为OH[3]。在临床管理中,鉴于孕妇的特殊情况,针对妊娠期甲状腺功能减退,通常会进行饮食干预、生活方式指导以及科学药物管理等方式进行干预。在药物治疗中,左旋甲状腺素片较为常见,该药物是一种通过现代科技人工合成的四碘甲状腺原氨酸钠,经实验室试验确定疗效及其安全性,在甲状腺功能减退治疗中,药物治疗能改善甲状腺功能减退[4]。本研究探讨妊娠合并甲状腺功能减退患者应用左旋甲状腺素片治疗的效果,评价其应用价值,内容如下。
1 资料与方法
1.1 一般资料
选取2020年1月—2022年1月内本院收治的妊娠合并甲状腺功能减退患者60例,编号1-60号,按照是否接受左旋甲状腺素片治疗进行分组,对照组(不愿意接受左旋甲状腺素片治疗)30例,实验组(愿意接受左旋甲状腺素片治疗)30例,两组患者一般资料对比无统计学差异(P>0.05),数据对比:(1)年龄,实验组年龄22~37岁,平均年龄(28.8±2.6)岁,对照组年龄23~37岁,平均(29.1±2.8)岁;(2)孕周:实验组孕周为8~38周,平均(20.8±5.8)周,对照组孕周8~37周,平均(21.1±5.7)周;(3)疾病类型:实验组SCH 21例,OH 9例;对照组SCH 22例,临床OH 8例。
纳入标准:(1)符合《妊娠和产后甲状腺疾病诊治指南》[5]诊断标准;(2)单胎妊娠;(3)患者知悉并同意研究开展;(4)本院伦理会通过研究。
排除标准:(1)患者在研究前经常规检查确定存在严重脏器功能异常;(2)因器质性精神障碍及其他因素无法与研究者完成沟通的患者;(3)合并恶性肿瘤患者;(4)拒绝参加本研究或正在参加其他研究的患者。
1.2 方法
1.2.1 对照组
患者给予饮食管理,严格控制蛋白质及碘盐摄入量,食物方面,禁止患者食用核桃、白菜、木薯、卷心菜、油菜等易诱发甲状腺肿的食物,同时严格限制患者进食高脂肪高胆固醇食物。针对性进行妊娠合并甲状腺功能减退的相关宣教,提高患者自身管理意识。
1.2.2 实验组
实验组患者在常规治疗管理基础上应用左旋甲状腺素(雷替斯,进口药品注册证号H20160236)进行治疗,口服,初始剂量50μg/d,评估患者病情,视病情变化动态调整临床用药剂量,最多不超过150μg/d。由于药物特殊,在用药前需做好用药知识宣教,告知患者用药效果及不良反应,提高患者自我监督能力,在用药过程中加强用药管理,若有严重不良反应需要立即停止用药并进行处理。
1.3 观察指标
(1)甲状腺功能情况:在治疗前后两个时间段内,对产妇进行健康宣教,告知采血相关注意事项,采集清晨空腹静脉血3mL,规范处理后采用自动生化仪测定包括游离三碘甲腺原氨酸 FT3、促甲状腺素TSH、游离甲状腺素 FT4水平情况。(2)患者不良结局:包括妊娠期高血压疾病、妊娠期糖尿病、贫血、胎膜早破、产后出血。(3)胎儿不良结局:流产、胎儿畸形、胎儿生长受限、新生儿智力发育迟缓。(4)剖宫产率。(5)用药不良反应:心悸、腹泻、呕吐、失眠。
1.4 妊娠合并甲状腺功能减退的并发症以及妊娠结局相关定义
(1)妊娠期高血压疾病HDP[6]:在产妇妊娠过程中,在20周后通过血压检测发现患者舒张压超过90mmHg或收缩压超过140mmHg,并且高血压情况持续,在产后12周内逐渐恢复正常,尿蛋白检测呈阴性。(2)妊娠期糖尿病GDM[7]:妊娠过程中,产妇有不同程度的糖耐量异常,并且出现高血糖。(3)胎膜早破:胎膜在临产前破裂。(4)产后出血:胎儿娩出后24h内,自然分娩出血量超过500mL或剖宫产出血超过1000mL的患者。(5)流产:胚胎或胎儿尚未具有生存能力而妊娠终止者。(6)胎儿畸形:胎儿在子宫内发生染色体异常、身体结构异常。(7)胎儿生长受限FGR:胎儿应有的生长潜力受损,估测的胎儿体重小于同孕龄第10百分位的SGA。
1.5 统计学方法

2 结果
2.1 甲状腺功能情况
治疗前两组患者甲状腺相关指标无统计学差异(P>0.05),治疗后甲状腺相关指标实验组改善优于对照组,组间比较存在统计学差异(P<0.05),详见表1。

表1 两组患者治疗前后甲状腺功能指标对比
2.2 患者不良结局
经治疗后,实验组患者不良结局发生率更低(P<0.05),详见表2。

表2 实验组与对照组患者不良结局对比[n,(%)]
2.3 胎儿不良结局
经治疗后,实验组胎儿不良结局发生率更低(P<0.05),详见表3。
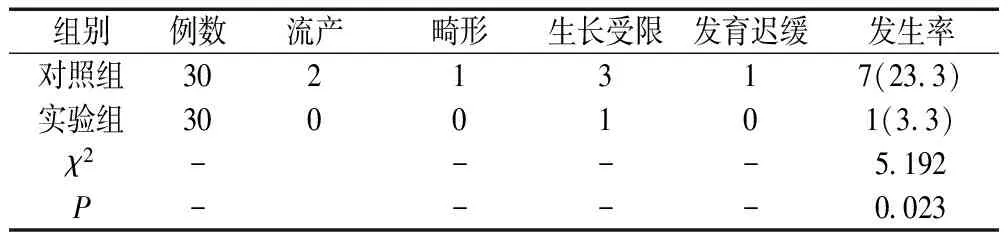
表3 实验组与对照组胎儿不良结局对比[n,(%)]
2.4 剖宫产率
经治疗后,实验组剖宫产率低于对照组(P>0.05),详见表4。

表4 实验组与对照组剖宫产率对比[n,(%)]
2.5 用药不良反应发生率
对照组用药不良反应发生率0例(0.0%),实验组患者用药不良反应发生率仅为2例(6.7%),其中1例心悸,1例腹泻(χ2=2.069,P=0.150),(P>0.05)。
3 讨论
妊娠合并甲状腺功能减退在临床中常见,按照症状表现可分为SCH与OH两种[8]。在疾病原因探究中,仅有30%的病因是由患者自身免疫所导致,大部分患者的疾病发病原因并不明确[9]。在疾病诊断中,血清促甲状腺激素是最为敏感的指标,在妊娠的不同阶段,孕妇相较于常人TSH水平的改变有显著区别[10]。一般认为,妊娠早期的血清TSH上限为2.5uIU/mL,随着妊娠期的不断进展,血清TSH的水平会在中期之后出现逐渐回升的情况,故孕中晚期血清TSH上限为3.0uIU/mL,超过该范围,则提醒有甲状腺功能减退的风险,这为疾病的早期诊断与治疗提供了有效的参考意见[11]。毫无疑问,妊娠甲减症在病程发展中会导致多种发生于不同系统及器官的并发症,妊娠期高血压疾病、妊娠糖尿病的风险十分常见[12]。
怀孕早期,胎儿所需的甲状腺素需通过母体获取,如果孕妇出现甲状腺功能减退症,可能会对胎儿有一定影响,例如导致流产,或出现胎儿神经系统发育异常等。在怀孕后三个月内,甲状腺素不足则可对胎儿造成一定影响,不利于胎儿中枢神经系统的发育,也可能会影响智力发育,甚至导致流产,在孕早期常见稽留流产、习惯性流产。对于胎儿来说,孕妇相关并发症可能引起早产、胎儿窘迫、生长受限等情况出现。在疾病临床管理中,通常以碘补充,蛋白质、糖分控制为主,饮食结构调整为辅,而在进一步的药物治疗中,左旋甲状腺素在近年来受到广泛关注。
以左旋甲状腺素是一种通过现代科技人工合成的四碘甲状腺原氨酸钠,其本身性质与作用机制和内源性的甲状腺素是相同的,用药后能够被转化为三碘甲状腺原氨酸,发挥作用能够起到促进脂肪能量代谢、促进糖盐代谢,从而有效降低胆固醇与血糖水平,相关指标的改善对于降低妊娠期高血压疾病、妊娠糖尿病有重要意义[13]。在本研究中,在不同治疗方案下实验组FT3(5.0±1.2pmol/L)、TSH(2.5±0.3uIU/mL)、FT4(14.2±2.9pmol/L)指标改善程度均优于对照组,且患者不良结局发生率(6.7%)低于对照组(26.7%)、胎儿不良结局发生率(3.3%)低于对照组(23.3%),P<0.05,同时剖宫产率对比更低(6.7%),临床研究分析,因为左旋甲状腺素主要成分是四碘甲状腺原氨酸钠,具有较高活性,具有促进细胞代谢、增加氧消耗、刺激组织生长、成熟、分化的功能,也有助于肠道吸收葡萄糖。垂体前叶促甲状腺激素促进四碘甲状腺精蛋白的分泌,用药后,帮助孕妇TSH水平有效恢复,促进甲状腺功能,首先降低了妊娠期高血压疾病、妊娠糖尿病、贫血、胎膜早破、产后出血的风险。而随着各个孕期内产妇TSH水平的科学恢复,胎儿甲状腺素获取充足,流产、胎儿畸形、胎儿生长受限、新生儿智力发育迟缓等情况显著减少。左旋甲状腺素能有效促进蛋白质与酶生成,对于促进新生儿发育有积极意义[14]。需要注意的是,在患者病情评估中,如果患者有垂体功能减低或肾上腺皮质功能减退的情况,要补充甲状腺制剂必须在前数日使用肾上腺皮质激素,避免严重后果出现[15]。
综上所述,在甲状腺功能减退症状治疗中,左旋甲状腺素片能显著改善症状,并有效避免甲状腺功能减退所导致的母胎不良结局。在临床中妊娠合并甲状腺功能减退应及时发现并进行治疗,左旋甲状腺素片效果理想,应用安全。
