急诊经皮冠状动脉介入治疗应用药物涂层球囊处理极晚期支架内血栓形成:一项单中心回顾性研究
2023-05-06周力朱超崔贺贺刘青波马国栋李东宝赵慧强陈晖李虹伟
周力 朱超 崔贺贺 刘青波 马国栋 李东宝 赵慧强 陈晖 李虹伟
新一代药物洗脱支架(drug-eluting stent,DES)现已普遍应用于临床工作中,但支架内再狭窄(in-stent restenosis,ISR)和支架内血栓形成(stent thrombosis,ST)仍然是当前造成冠状动脉支架治疗失败的主要原因,也是导致靶病变再次血运重建(target lesion revascularization,TLR)的常见原因[1]。ISR通常是由支架内内膜增生或支架内新生动脉粥样硬化斑块所致。多项介入指南和共识[2-3]对于ISR的治疗策略均已给出明确推荐,即再次置入DES,或应用药物涂层球囊(drug-coated balloons,DCB)进行支架内扩张,两者可取得一致的疗效。
相较于ISR的5%~10%发生率,ST在真实世界中1年内发生率不到1%,但却是支架术后的致命并发症,且复发率较高[4];研究显示,ST所致心肌梗死发病率达50%~70%,致死率高达20%~45%[5]。其中,极晚期ST(very late stent thrombosis,VLST)在DES时代的发生率已高于传统的裸金属支架(bare metal stent,BMS)[6]。ST的发病机制较为复杂,涉及患者本身合并疾病、冠状动脉病变特征、术中操作以及支架因素等多个方面。病理学已经证实,发生在BMS内的VLST主要是由于内皮化不全以及弥漫性ISR所致[7];而与传统BMS相比,DES所并发的新生动脉粥样硬化出现更早且更为普遍[8]。如今随着腔内影像学的广泛应用,越来越多的证据表明,相当比例的VLST是在新生动脉粥样硬化斑块破裂的基础上继发血栓形成的,即在ISR的基础上发生血栓事件[9]。ST的介入治疗非常具有挑战性,临床上多采用血栓抽吸、球囊扩张等方法进行处理,在原支架断裂或有边缘夹层时也可选择再次置入支架。近年来,DCB在处理ISR方面积累了充分的循证医学证据,已被证明是行之有效的;而作为与ISR发病基质有所重叠的VLST,目前尚无研究来具体关注DCB在处理VLST病变中的有效性和安全性。本文对首都医科大学附属北京友谊医院行急诊经皮冠状动脉介入治疗(percutaneous coronary intervention,PCI)的38例VLST患者进行回顾性研究,分析其临床特点及预后,为此类患者的治疗提供参考。
1 对象与方法
1.1 研究对象
2018年8月至2022年7月,首都医科大学附属北京友谊医院共完成急诊PCI手术746例,其中38例(5.1%)急性心肌梗死患者,经造影证实罪犯病变为支架内或距支架近远端5 mm以内的血栓形成,且均为支架置入术后1年以上发病。本研究已通过首都医科大学附属北京友谊医院伦理委员会审查并获得批准(审批号:2022-P2-343-01)。
1.2 手术及药物
所有患者在急诊P C I 术前均口服阿司匹林及P2Y12受体拮抗剂(年龄≤75岁者予替格瑞洛180 mg、年龄>75岁者予氯吡格雷300 mg)双联抗血小板治疗;如在服用氯吡格雷期间发生急性心肌梗死的患者则替换为替格瑞洛(负荷剂量180 m g)。急诊术前即刻血常规、生物化学检查、心肌损伤标志物、N 末端B 型脑钠肽前体(a m i n o-t e r m i n a l p r o b r a i n n a t r i u r e t ic peptide,NT-proBNP)、凝血功能等。根据造影结果,对罪犯病变进行介入干预,包括普通球囊血管成形术(plain old balloon angioplasty,POBA)、DCB处理、再次置入DES,必要时应用抽吸导管进行血栓抽吸以及冠状动脉内注射替罗非班等。围术期皮下注射低分子肝素3~5 d。术后即刻及2 h后复查心电图,24 h内完成超声心动图检查。出院后常规至少口服12个月双联抗血小板药物,继之长期服用阿司匹林100 mg、每日1次或氯吡格雷75 mg、每日1次。
1.3 血栓负荷分级
使用AW软件(GE Healthcare,the USA)对冠状动脉进行定量分析,分析的数据包括心肌梗死溶栓治疗试验(thrombolysis in myocardial infarction,TIMI)血流分级以及血栓负荷分级。血栓负荷参照2001年Gibson等[10]提出的TIMI血栓(TIMI thrombus grade,TTG)分级分为5级:0级为无血栓;Ⅰ级为可能存在血栓,对比剂密度减低、病变表面轮廓不规则、完全闭塞处有光滑凸面;Ⅱ级为明确存在血栓,最大直径小于血管内径的1/2;Ⅲ级为明确存在血栓,最大直径大于血管内径1/2但小于血管内径2倍;Ⅳ级为明确存在血栓,最大直径大于血管内径2倍;Ⅴ级为血管完全闭塞,无法评估血栓大小。如果支架被血栓完全阻塞,则在导丝通过后和球囊扩张前再次进行评估分级。
1.4 终点事件及定义
主要不良心脑血管事件(m a i n a d v e r s e cardiovascular and cerebrovascular events,MACCE)包括心原性死亡、非致死性心肌梗死、TLR、心力衰竭再入院和非致死性脑卒中。如无法确定患者的具体死亡原因则归为心原性死亡。TLR定义为靶病变节段再次行PCI或冠状动脉旁路移植术(coronary artery bypass grafting,CABG)。
1.5 收集数据及随访
所有回顾性数据的收集均来自首都医科大学附属北京友谊医院心血管中心数据库。出院后对患者以门诊或电话随访的形式进行追踪观察,随访资料均由数据库团队记录在案。
1.6 统计学分析
全部数据采用SPSS 25.0(Chicago,the USA)统计完成。计量资料以均数±标准差(±s)表示,计数资料以例数和百分率(%)表示。以P<0.05为差异有统计学意义。
2 结果
2.1 一般资料(表1)

表1 38 例患者基本临床资料Table 1 Baseline characteristics
38例VLST患者中男32例(84.2%),平均年龄(66.0±8.8)岁。其中急性前壁心肌梗死18例(47.4%),既往陈旧性心肌梗死19例(50.0%),既往CABG 1例(2.6%)。38例患者中有18例(47.4%)入院后糖化血红蛋白>7.0%,24例(63.2%)低密度脂蛋白胆固醇(low density lipoprotein cholesterol,LDL-C)>1.8 mmol/L,17例(44.7%)发病前自行停服抗血小板药物>7 d。所有患者的左心室射血分数(left ventricular ejection fraction,LVEF)平均值为(56.0±9.4)%,TIMI评分平均值为(4.4±1.7)分,CRUSADE评分平均值为(21.9±10.6)分。发生ST的最短时间为支架置入术后386 d,最长时间为支架置入术后14年,原冠状动脉支架均为DES。有27例(71.1%)是在发病12 h以内接受急诊PCI手术。
2.2 冠状动脉造影特点及介入手术情况(表2)
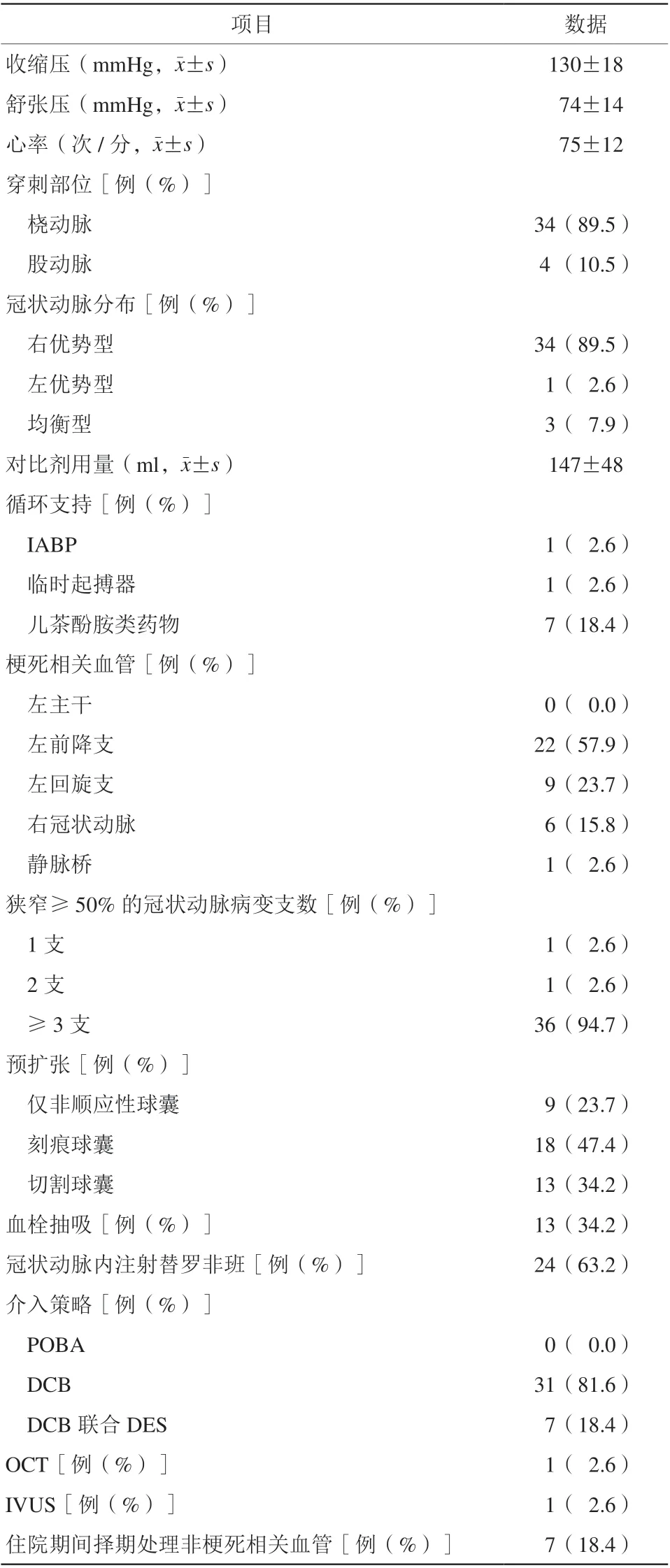
表2 38 例患者冠状动脉造影特点及介入手术情况Table 2 Angiographic characteristics and treatment data
入选的38例患者冠状动脉造影均提示罪犯病变为ST,其中36例(94.7%)为多支血管病变。有34例(89.5%)患者采用桡动脉路径完成介入手术。术中对比剂平均用量为(147±48)ml。在所有梗死相关血管(infarct-related artery,IRA)中,左前降支22例(57.9%),左回旋支9例(23.7%),右冠状动脉6例(15.8%),静脉桥1例(2.6%)。对IRA的前向血流进行评估,术前TIMI血流分级0级者23例(60.5%),导丝通过后仍为0级者有18例(47.4%),术后TIMI血流分级Ⅲ级者35例(92.1%),其余3例(7.9%)为TIMI血流分级Ⅱ级(图1)。对罪犯病变的血栓负荷进行评估,术前TTG血栓分级Ⅴ级者22例(57.9%),导丝通过后仍为Ⅴ级者16例(42.1%),术后36例(94.7%)的TTG血栓分级≤Ⅰ级(图2)。
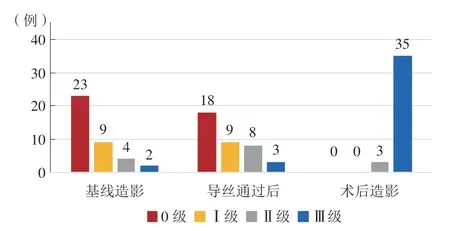
图1 梗死相关血管TIMI 血流分级Figure 1 TIMI blood f low grading of infarct related vessels
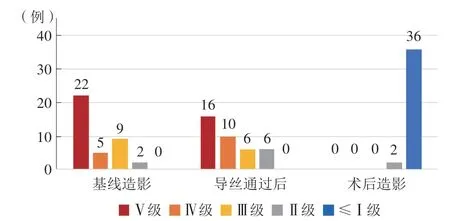
图2 梗死相关血管TTG 分级Figure 2 TTG grading of infarct related vessels
在病变预处理方面,血栓抽吸者1 3 例(3 4.2%);只应用非顺应性球囊扩张者9 例(23.7%),采用刻痕球囊和(或)切割球囊扩张者29例(76.3%)。38例患者在充分预处理后全部应用了DCB来治疗支架内闭塞,其中仅采用DCB治疗者31例(81.6%),DCB联合置入DES治疗者7例(18.4%)。所用DCB均为紫杉醇涂层且具备治疗ISR的适应证。术中应用腔内影像学进行评估的患者有2例(5.3%),其中血管内超声(intravascular u nlt rasou nd,IV US)1例,光学相干断层成像(optical coherence tomography,OCT)1例。
2.3 术中并发症及术后心电图情况
38例患者均介入治疗成功,未出现B型以上夹层。7例DCB联合置入DES治疗的患者,均为按计划予DCB处理支架内病变、置入DES处理支架外串联弥漫病变,并非补救性置入DES。1例患者术中出现心原性休克,开通IRA后立即置入主动脉内球囊反搏(intra-aortic balloon pump,IABP)辅助循环,改善心功能后好转出院。所有患者手术2 h后复查心电图 (图3),ST段回落幅度>50%的患者达34例(89.5%)。有7例(18.4%)患者住院期间择期介入处理了非IRA,实现完全血运重建后出院。
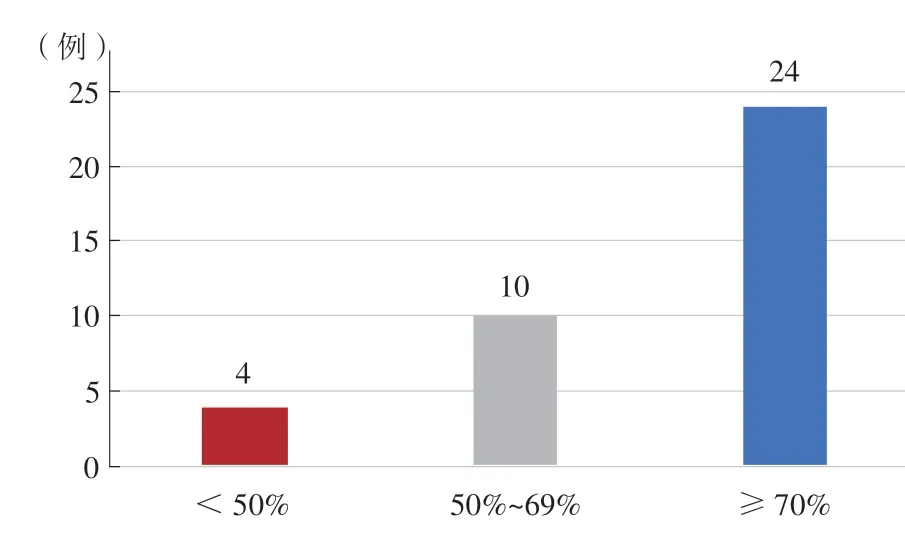
图3 术后2 h 心电图ST 段回落Figure 3 Electrocardiogram ST segment receding
2.4 预后随访情况
住院期间38例患者无MACCE发生,均于病情平稳后出院。30 d随访中,只有2例(5.3%)患者因心力衰竭再入院。1年随访中发生7例MACCE,其中非致死性脑卒中1例(2.6%),因心力衰竭再入院3例(7.9%),非致死性心肌梗死3例(7.9%),包括TLR 1例(2.6%)。1 年累积MACCE 发生率为18.4%。
长期中位随访时间为16个月,发生非致死性心肌梗死7例(18.4%),TLR 5例(13.2%),心力衰竭再入院3例(7.9%),非致死性脑卒中2例(5.3%)。长期累积MACCE发生率为36.8%,Kaplan-Meier估测长期无MACCE生存率为(56.1±9.6)%(图4)。
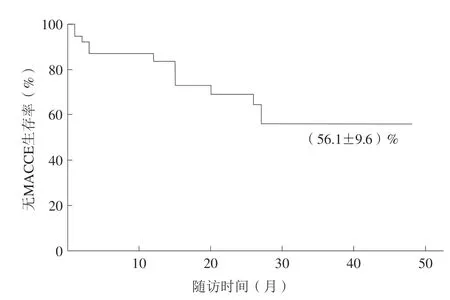
图4 Kaplan-Meier 估测长期无MACCE 生存率Figure 4 Kaplan-Meier estimates long-term MACCE free survival rate
3 讨论
近年来,以DCB为代表的“介入无置入”治疗理念已深入人心;DCB在ISR、小血管病变、分叉病变以及高出血风险患者的介入应用中已得到众多研究的支持。其中ISR已被国内外指南及共识推荐为DCB的ⅠA类适应证[2-3]。使用DCB治疗ISR可以避免置入双层支架,减少更多金属架构在血管内遗留,降低内膜炎症反应,临床效果不劣于新型DES。
DCB在急性心肌梗死中的价值也逐渐受到一些研究的肯定[11]。富含血栓是急性心肌梗死靶病变的普遍特征,血栓负荷的不同以及对血栓病变的预处理结果不同都会影响介入治疗的效果。预处理满意的血管,同时满足3个条件,即血管没有夹层或者A、B型夹层,TIMI血流分级Ⅲ级,残余狭窄≤30%且没有残余明显的血栓,则可以考虑使用DCB治疗;使用DCB处理后还需观察血管夹层和前向血流的情况,必要时补救性置入支架。
VLST是指支架置入1年后发生的ST。与早期ST多与术中操作或病变解剖因素以及患者易致栓体质相关不同,VLST主要与支架内新生动脉粥样硬化斑块[12]和晚期支架贴壁不良有关,其中新生动脉粥样硬化斑块也是ISR的主要致病原因。VLST起病急骤,大多数以急性心肌梗死为首发临床表现,且血栓负荷较重[13]。基于VLST主要在ISR的基础上起病,并且以血栓病变为主要特点,有学者提出了“血栓性再狭窄”(thromborestenosis)的概念[14],认为ISR与血栓形成相互促进,以致发展到支架内闭塞。本研究对1例患者在小球囊开通闭塞血管后行OCT评估(图5),探查到支架内脂质斑块破裂及血栓形成,也证实了在支架内新生动脉粥样硬化斑块慢性累积下,急性期斑块破裂继发血栓形成引起VLST的发生。
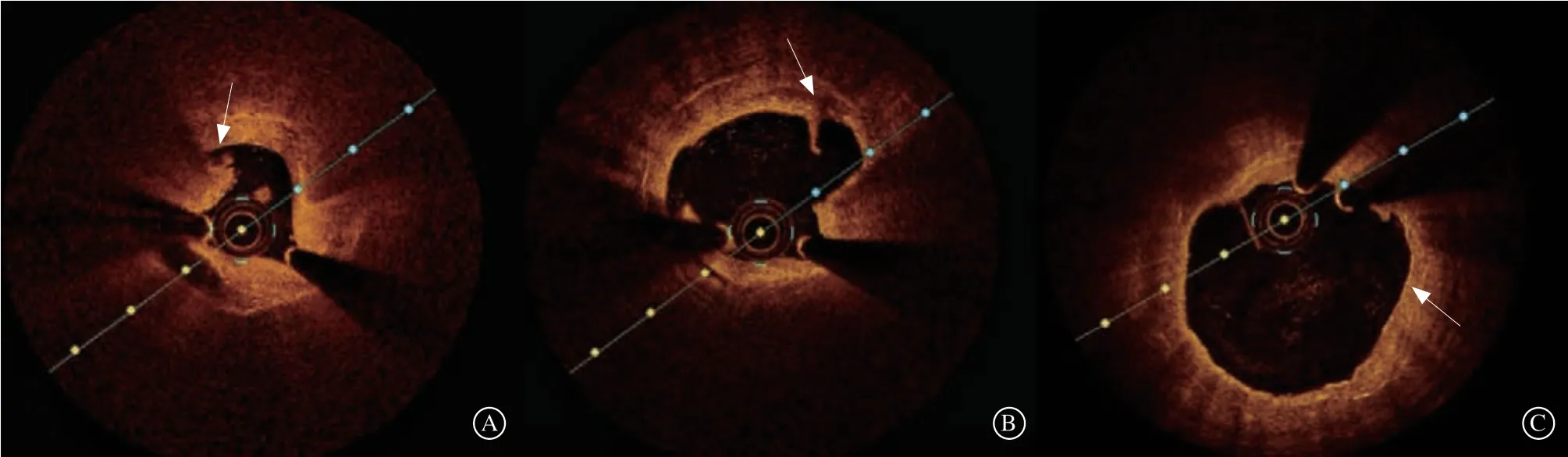
图5 1 例左前降支VLST 经2.0 mm 球囊扩张后的OCT 影像 A.可见支架内红血栓(箭头所示);B.可见支架内脂质斑块破裂及残留空腔(箭头所示);C.DCB 处理后,可见管壁附着药物结晶(箭头所示)Figure 5 OCT shows stent thrombosis in the proximal portion of the left anterior descending coronary arter
2020年欧洲介入心脏病学会在心肌血运重建失败的管理共识[1]中对ST的处理给出了推荐:存在支架断裂或变形等机械性因素时,或者是病变位于支架边缘或存在夹层时,考虑再次置入DES;存在支架膨胀不全或贴壁不良时,可采用非顺应性球囊进行高压扩张;在支架膨胀不全时,尤其已存在多层支架时,不应再置入支架。该共识主要是根据ST的发病机制来指导介入策略,没有从ST的起病时间来进行分类。从理论上来讲,对于VLST病变,DES所携带的抗增殖药物在置入12个月后已基本完全洗脱,此时对支架内病变仅行POBA,将来的再狭窄率势必与单纯球囊扩张时代相似甚至更高;而重复置入支架,则会继续增加ST复发的风险。相较于POBA和再置入支架,DCB不仅可以降低再狭窄率,而且不会堆积支架钢梁,具备处理此类病变的优势。
从技术层面来讲,DCB处理VLST与处理急性心肌梗死原位病变的策略是一致的[15],即通过充分的预处理,且血栓负荷明显减轻后,再启用DCB治疗;由于涉及支架内病变,推荐术中应用腔内影像学进行评估,有助于判断ST的发生机制,进行精准化干预。本研究中,63.2%的患者冠状动脉内注射血小板糖蛋白Ⅱb/Ⅲa受体拮抗剂替罗非班,34.2%的患者进行了血栓抽吸,76.3%的患者使用刻痕球囊和(或)切割球囊进行预扩张,术后TIMI血流分级和TTG均明显改善,2 h后心电图ST段回落幅度>50%的患者达89.5%,所有患者介入手术均取得成功;提示包括血栓抽吸在内的充分预处理,是保证DCB治疗VLST的先决条件。腔内影像学虽倍受指南[16]推荐,但受急性心肌梗死患者血流动力学不稳定、心肌再灌注损伤等因素影响,其在急诊PCI术中的应用尚不充分。本研究中38例患者在急诊手术时仅有2例在开通血管后进行了OCT或IVUS探查,均是在病变相对简单、胸痛基本缓解、病情比较稳定时得以实施操作。
本研究3 8 例患者中男性占据绝大多数(8 4.2%),相当部分的患者仍在吸烟、血糖及LDL-C不达标,近一半的患者(44.7%)发病前已自行停服抗血小板药物,提示危险因素控制不佳及服药依从性差增加了此类患者发生VLST的风险。术后所有患者未出现住院期间不良临床事件,院外30 d随访中只有2例(5.3%)合并陈旧性心肌梗死的患者因心力衰竭再入院。既往研究显示,ST患者2年内的复发率超过20%[17-18]。本研究长期随访中有5例(13.2%)患者发生TLR,1年随访中发生TLR者仅有1例(2.6%);提示DCB治疗VLST的短期及远期TLR发生率均有所下降。长期累积MACCE发生率为36.8%,证实ST患者远期预后不良。
本研究虽为样本量有限的单中心回顾性分析,但资料完备、随访时间长,为急诊PCI术中应用DCB处理VLST的治疗提供了重要参考价值。本研究发现,DCB是急诊PCI术中处理VLST病变安全、有效的治疗方法,手术成功率高,短期预后较好;长期随访资料显示,DCB处理VLST可获得较低的TLR发生率。
利益冲突所有作者均声明不存在利益冲突
