MIS-TLIF术的隐性失血情况及其风险因素分析
2023-05-05王沛强晓军李原杨光
王沛,强晓军,李原,杨光
(濮阳市油田总医院骨一科,河南濮阳 457000)
隐性失血(hidden blood loss,HBL)是指患者隐匿性丧失的血量,在外科手术中,若HBL在患者总失血量的占比增加,可加剧术后血红蛋白下降,增加输血需求;若处理不当,甚至可导致切口延迟愈合,并增加术后感染的风险[1],对患者术后康复造成不利影响。微创经椎间孔腰椎椎体间融合术(minimally invasive transforaminal lumbar interbody fusion,MIS-TLIF)是治疗腰椎退行性疾病的微创融合术式,具有创伤小、术中出血少、术后康复快且并发症少等优势。但有研究表明,与开放TLIF手术相比,MIS-TLIF术后的HBL在总失血量(total blood loss,TBL)中的占比更高[2],临床发现有不少患者MIS-TLIF术后出现了贫血或与失血相关的并发症,且患者术后贫血程度与围术期出血量并不一致,笔者推测可能与术后的HBL占比较高有关。本研究回顾性分析本科2019年3月~2021年12月开展MIS-TLIF手术的130例腰椎退行性疾病患者资料,计算其术后隐性失血情况,并分析MIS-TLIF术后HBL相关的风险因素。现报告如下。
1 资料与方法
1.1 研究对象的选择
130例中,男79例,女51例;年龄37~74岁,平均(49.7±8.2)岁。纳入标准:①患者因腰椎退行性疾病就诊,符合MIS-TLIF的手术指征;②由同一组手术医生完成MIS-TLIF;③患者的人口学资料、病历数据和手术记录均完整。排除标准:①存在腰椎感染或肿瘤、急性腰椎骨折等;②既往曾接受过腰椎手术;③术中出现硬膜破裂;④合并血液系统疾病,有凝血功能障碍或严重贫血;⑤有应用抗血小板药物或抗凝剂;⑥术中有自体或异体输血,或术中失血量>1500 mL者。
1.2 研究方法
所有患者均接受同一组医生开展的MIS-TLIF手术,该手术属于脊柱外科的常规术式,具体步骤不再赘述。本文仅详述数据收集、HBL的计算和数据分析等研究方法。
1.2.1 数据收集
从本院电子病历系统中收集相关数据:①人口学特征:性别,年龄,体重,身高,体重指数(body mass index,BMI)等;②健康行为资料:吸烟,饮酒情况等;③基础疾病:糖尿病,高血压;④手术相关指标:手术时间,皮下脂肪厚度,肌肉厚度,术中失血量,术前ASA分类,融合节段数等;⑤血液学指标:术前、术后第2~3天的红细胞压积(hematocrit,Hct),术前、术后第2~3天的血红蛋白水平(haemoglobin,Hb);⑥凝血指标:凝血酶原时间(prothrombin time,PT),活化部分凝血活酶时间(activated partial thromboplastin time,APTT),凝血酶时间(thrombin time,TT),纤维蛋白原和血小板计数。
贫血按WHO组织的定义:男性Hb水平<130 g/L,女性Hb水平<120 g/L;肌肉厚度和皮下脂肪厚度,均在L4水平测量术前MRI检查的矢状位图像相关数据。为了避免人为因素的干扰,影像学测量由一位未参与手术的研究人员独立完成,共测量3次,取平均值。
1.2.2 HBL值的计算
①首先计算总血容量(patient blood volume,PBV),按Nadler等[3]提出的公式:PBV(L)=k1×身高(m)3+k2×体重(kg)+k3。其中,男性,k1=0.3669,k2=0.03219,k3=0.6041;女性,k1=0.3561,k2=0.03308,k3=0.1833。②计算围手术期总出血量(total blood loss,TBL),按Gross[4]提出的公式:TBL(L)=[PBV(L)×(Hctpre-Hctpost)]/Hctave。其中,Hctpre为术前红细胞压积,Hctpost为术后第2或第3天的红细胞压积,Hctave值为Hctpre和Hctpost的平均值。③HBL的计算,按照Sehat等[2]提出的公式,即围术期总出血量-可见失血量(measured blood loss,MBL),HBL(L)=TBL(L)-MBL(L)。
1.3 统计学分析
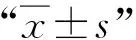
2 结果
2.1 病例资料
130例患者术中MBL为90~287 mL,平均(182.3±76.9)mL;HBL为110~370 mL,平均(258.7±83.5)mL;HBL/TBL的占比为35%~76%之间,平均(58.6±11.3)%。详细病例资料见表1。与术前相比,所有患者术后的Hct和Hb水平均显著降低(P<0.05);130例中,术前有轻中度贫血者21例,术后增加至53例,见表2。

表1 所有患者的病例资料

表2 130例患者MIS-TLIF手术前后的Hct、Hb水平和贫血情况比较
2.2 HBL的相关性分析
对各项调查指标与HBL的关系进行Pearson或Spearman相关性分析,见表3:年龄、手术时间、皮下脂肪厚度、肌肉厚度、ASA分级、PBV、TBL、Hct减少量、Hb减少量、融合节段数,均与HBL之间存在正相关性(均为P<0.001);纤维蛋白原水平、APTT和术后Hb水平、术后Hct水平均与HBL之间呈显著的负相关性(均为P<0.001)。
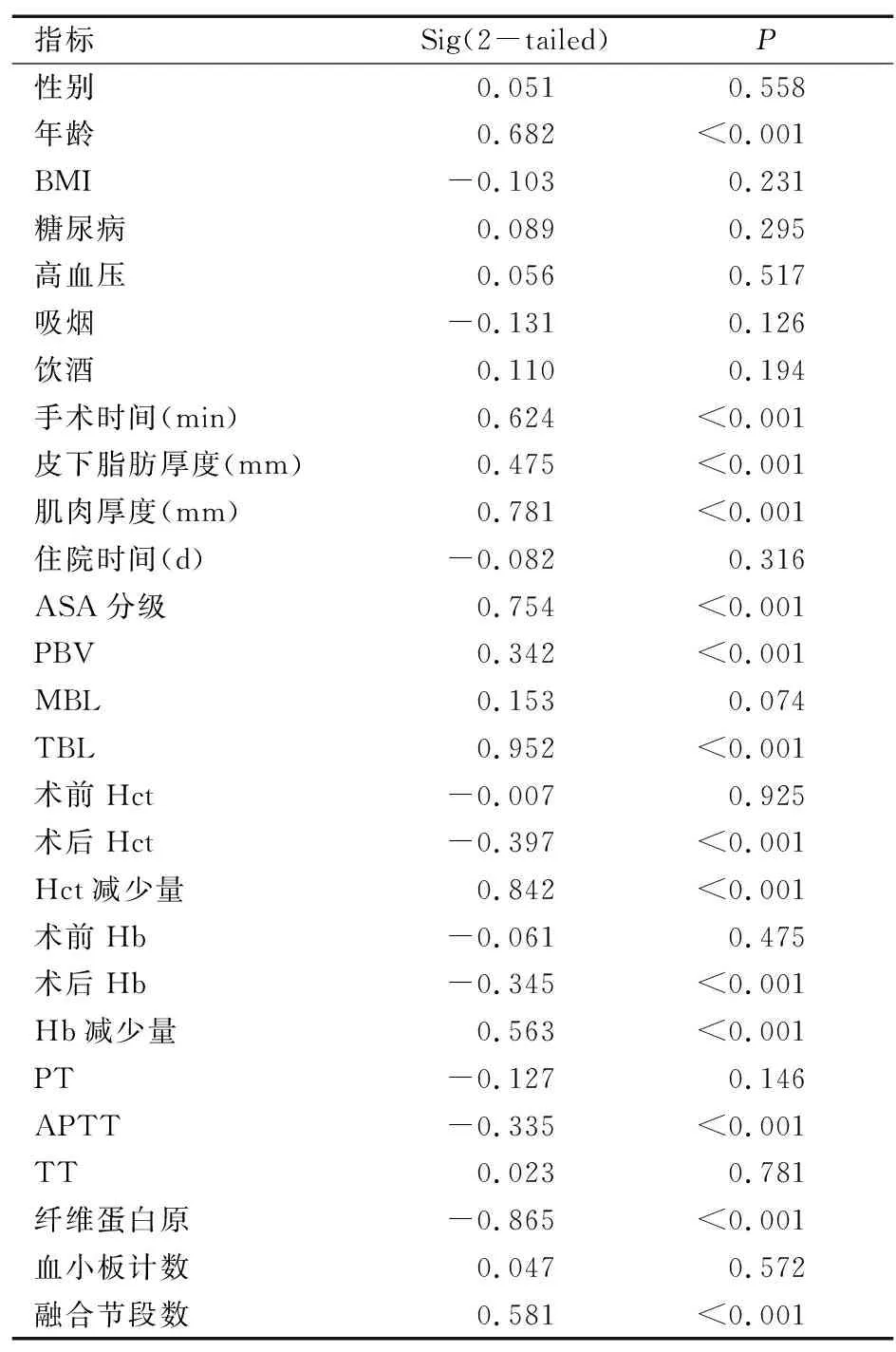
表3 各项指标与HBL之间的Pearson或Spearman相关性分析
采用多元线性回归模型作进一步分析,如表4显示:年龄、肌肉厚度、ASA分级和PBV、TBL、Hct减少量均是MIS-TLIF术后HBL增加的独立风险因素(均为P<0.05);而纤维蛋白原水平和术后Hct水平则是其独立保护因素(均为P<0.05)。
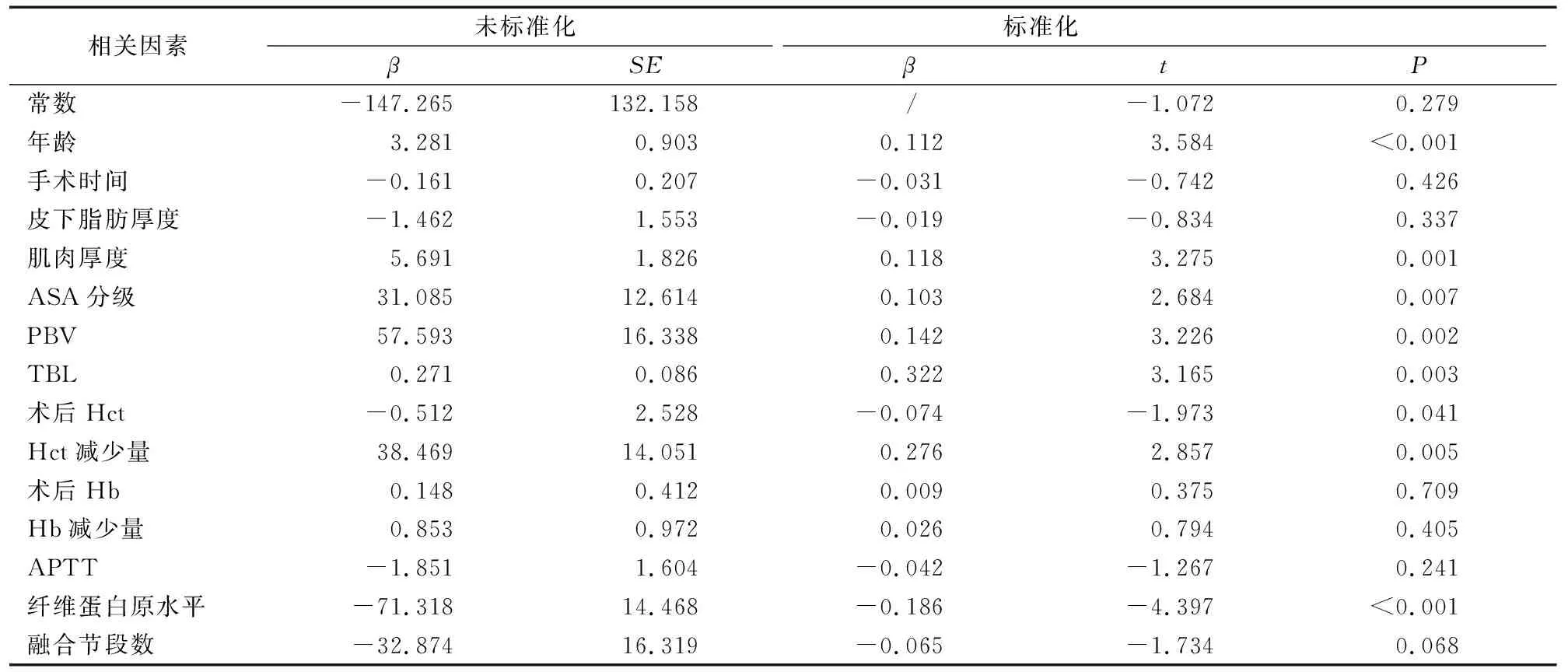
表4 MIS-TLIF术中HBL相关因素的多元线性回归分析
3 讨论
在脊柱手术中,HBL在总失血量中所占的比例较高,甚至可达到1/2以上[5]。本研究分析了130例MIS-TLIF手术患者的隐性失血情况,HBL平均(258.7±83.5)mL,在总失血量的占比为(58.6±11.3)%;此外,术前有轻中度贫血者21例,术后增加至53例,提示MIS-TLIF术中的隐性失血问题不容忽视。但与脊柱手术中HBL相关的影响因素尚有所争议[6-8],不同脊柱手术的隐性失血情况有所不同,且导致HBL增加的相关因素也并不统一。本研究表明,年龄、肌肉厚度、ASA分级和PBV、TBL、Hct减少量均是MIS-TLIF术后HBL增加的独立风险因素(均为P<0.05);而纤维蛋白原水平和术后Hct水平则是其独立保护因素(均为P<0.05)。关于上述因素对MIS-TLIF围术期HBL增加的影响,试做如下分析:
①ASA分级:按该分级标准,Ⅱ~Ⅳ级患者常合并轻至重度的全身系统性疾病,这意味着此类患者的心肺代偿功能、凝血功能和可耐受的贫血程度均低于Ⅰ级患者。而本研究中,Ⅱ~Ⅳ级患者的占比高达62.3%(81/130)。有研究证实,脊柱融合手术患者的术前ASA分级越高,则术中输血的风险越高[9];换而言之,术前ASA分级越高则越容易导致术中大量失血,包括MBL和HBL。
②总血容量(PBV)和总出血量(TBL):关于这两项因素对HBL的影响,在前文“1.2.2 HBL值的计算”内容的相关公式中已有明确体现,即PBV越高则TBL相应越高,HBL也相应越高,呈正相关性。应注意的是,本文中PBV是依据Nadler等[3]提出的公式计算而得,即依据患者的身高和体重及相关系数而定,虽然BMI也是依据身高和体重计算而得,但本文中BMI并未证实为风险因素。关于BMI在脊柱手术HBL中的影响,现有的文献报道中也存有所争议[10-11]。
③术后Hct水平和Hct减少量:Hct是反映术后失血量的敏感指标,有研究指出,单纯的显性失血并不能导致术后Hct明显下降,Hct明显降低的主要原因是隐性失血[12]。因此,术后Hct水平越高,在一定程度上反映了HBL较少;反之,若Hct减少量越多,说明HBL也越多。
④纤维蛋白原水平:Ju等[11]指出,在纤维蛋白原水平≥3、≥2~3、≥1的三组后路腰椎融合手术人群中,HBL呈明显的递增状态,并认为纤维蛋白原水平是影响HBL的一项独立风险因素。在本研究中,纤维蛋白原水平则是一项独立的保护因素。作者分析两项研究的分歧原因,在Ju等[11]的研究中,所有患者在术后均进行了切口置管引流处理,因此在计算HBL时需要除去术后引流量;然而,若患者的纤维蛋白原水平较高,术后出血可能会凝结在术区腔隙内不被引流,从而减少了引流量,使得计算所得的HBL值偏高。而本研究采用MIS-TLIF手术,术后一般不放置引流,所有的术后失血均可视为HBL,而纤维蛋白原水平较高的患者更容易自行止血,有利于减少术后隐性失血,因此被视为一项积极的保护因素。
⑤年龄:分析其原因,老年人群的心血管功能偏低,且多伴有血管硬化,其术后的血管自我调节能力受到影响,术后血液在组织间隙内难以回到血液循环中而导致HBL增加。
⑥肌肉厚度:Jiang等[13]认为,颈后软组织越厚,则术中软组织损伤范围越大,增加了术中出血;此外,较厚的软组织可能在术后形成较多的可渗透组织间隙,便于血液渗透至软组织内形成隐性失血。本研究中,皮下脂肪厚度并不是HBL增加的风险因素,而肌肉厚度则与之呈正相关性。分析其原因,血管在皮下软组织的分布特点是:脂肪层分布较少,而肌肉层分布丰富,因此,肌肉厚度对术中出血和术后隐性失血所致的影响明显更大。
综上所述,MIS-TLIF术后HBL增加的相关风险因素包括年龄、肌肉厚度、ASA分级和PBV、TBL、Hct减少量,而纤维蛋白原水平和术后Hct水平则是其独立保护因素。在MIS-TLIF手术前,临床应注意评估患者的上述相关因素,以便于准确预测其术后失血情况并制定相应的围手术期干预措施。
