卒中吞咽障碍患者营养风险管理证据总结
2023-04-11明州彦马秋平黄秀丹曹汝汝
明州彦 马秋平▲ 张 杨 黄秀丹 曹汝汝 张 纤
1.广西中医药大学,广西南宁 530200;2.广西中医药大学第一附属医院,广西南宁 530200
卒中吞咽障碍患者常因进食困难、营养摄入不足导致营养不良或营养风险增加[1]。营养风险可导致患者感染性并发症发生率增加、住院时间延长等不良结局[2]。尽早对卒中吞咽障碍患者进行营养风险筛查并根据筛查结果进一步干预已成共识,因此对卒中吞咽障碍患者进行营养风险管理具有重要意义。2019年中国卒中杂志发布了《中国卒中吞咽障碍与营养管理手册》[3],但其中营养风险管理内容较局限,缺乏实践指导。随着证据更新,本研究汇总卒中吞咽障碍患者营养风险管理证据,为卒中吞咽障碍患者营养风险管理提供循证依据。
1 资料与方法
本研究在上海市循证护理中心网站注册,注册号:ES20220282。
1.1 检索策略
检索 Up To Date、BMJ best practice、国际指南协作网、美国国立指南库、英国国家临床优化研究所、苏格兰学院间指南网、新西兰指南研究组、加拿大安大略护理学会、医脉通、JBI、Cochrane Library、PubMed、Web of Science、Embase、Mediline、CINAHL、知网、万方等数据库。中文检索词为卒中/中风/脑血管意外/脑梗死/脑出血”“吞咽障碍/吞咽困难/咽下障碍”“营养风险/营养支持/经口进食/营养不良”。英文检索词为“stroke/cerebrovascular accident/cerebral hemorrhage/cerebral ischemia”“deglutition disorders/ dysphagia/swallowing disorders”“nutritional risk/nutritional support/enteral nutrition/oral feeding”。检索时限为建库至2022年4月。
1.2 文献的纳入与排除标准
纳入标准:研究对象为卒中吞咽障碍患者;内容涉及营养风险筛查、干预等;文献类型为指南、证据总结、系统评价、随机对照试验(RCT)、专家共识;中、英文文献。排除标准:重复发表、无法获取原文的文献。
1.3 文献质量评价
指南采用临床指南研究与评估系统Ⅱ[4]评价;系统评价、RCT、专家共识采用相应质量评价工具。临床决策、证据总结追溯证据依据的原始文献,选择相应质量评价工具。由2名循证研究人员对文献进行质量评价,意见不一致时,由第3名研究者参与讨论完成。
1.4 证据汇总、分级及推荐级别
逐篇阅读纳入文献,根据主题进行提取与汇总。证据分级和推荐级别采用2014年JBI证据预分级及推荐级别系统[5]。
2 结果
2.1 文献检索结果
获得文献1434篇,共纳入16篇,包括指南9篇[6-14]、证据总结1篇[15]、系统评价2篇[16-17],专家共识4篇[3,18-20],文献检索流程见图1,纳入文献一般特征见表1。
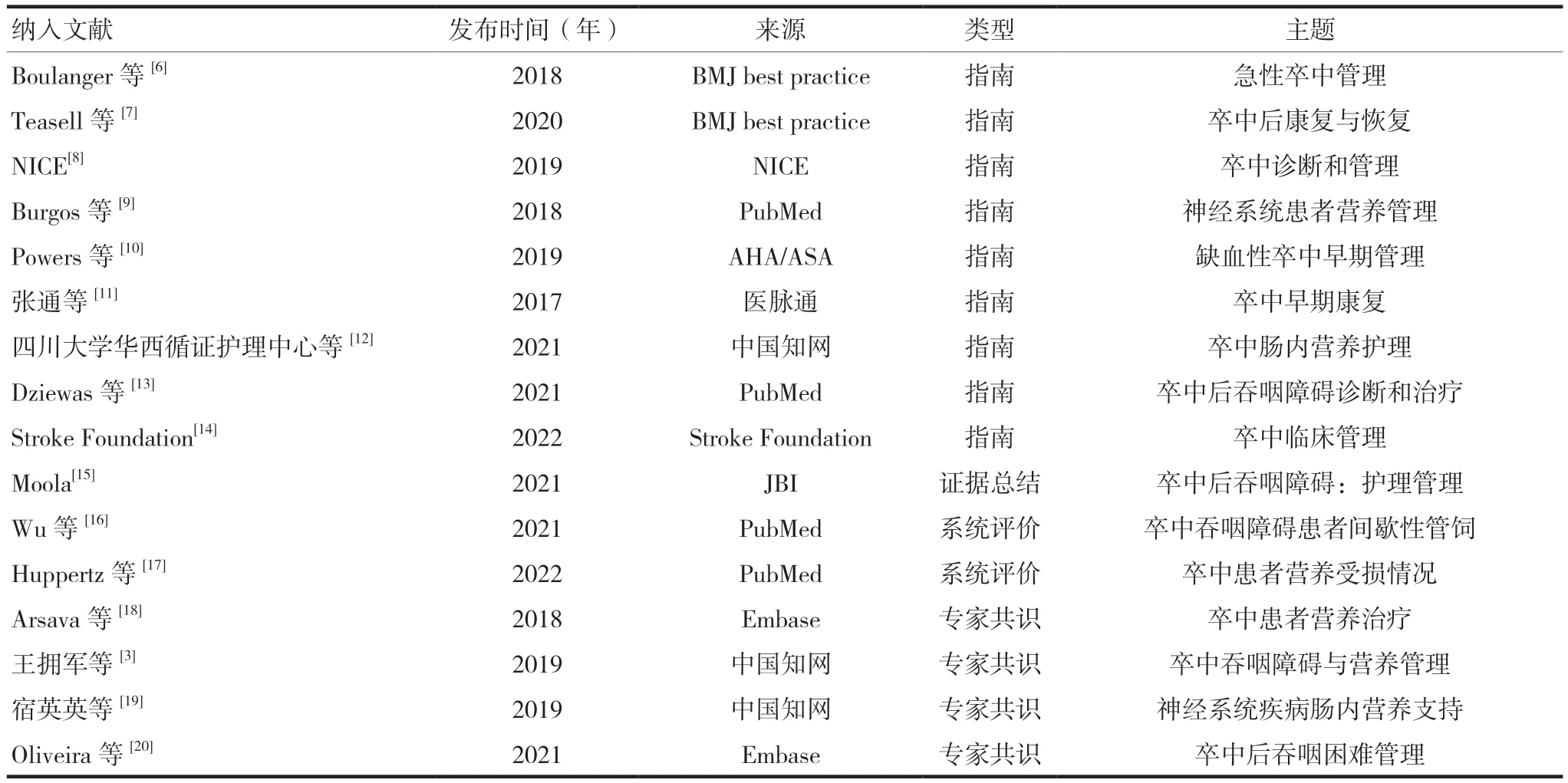
表1 文献一般特征
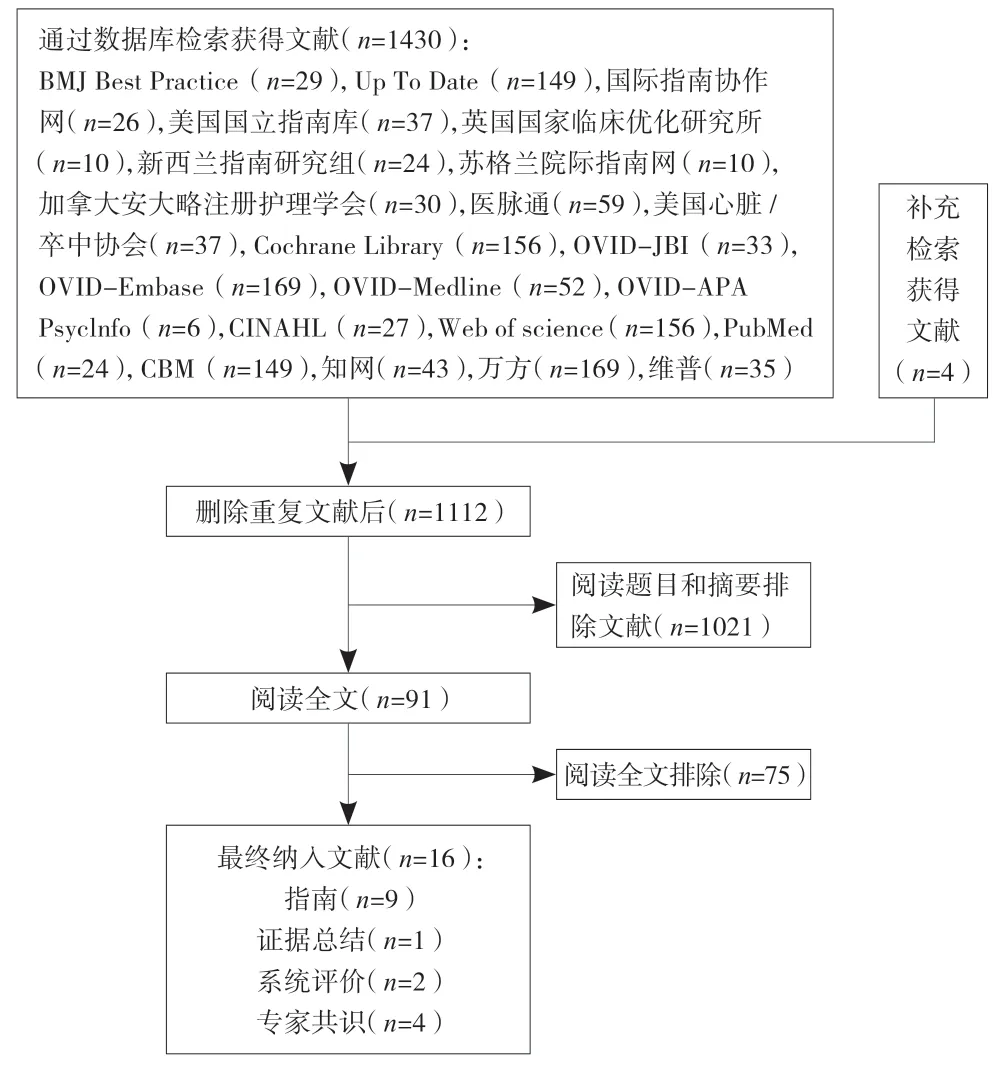
图1 文献检索流程图
2.2 指南评价者间一致性评价
9 篇 指 南 的 ICC 依 次 为 0.905、0.971、0.959、0.993、0.879、0.932、0.973、0.972、0.870,均P< 0.05,评价者间一致性较好。
2.3 纳入文献质量评价
4 篇指南[6,9,12-13]质量评价为 A 级,5 篇指南[7-8,10-11,14]质量评价为 B 级。纳入 1 篇证据总结,引用其中1条证据,来自1篇类实验研究[21],采用类实验研究质量评价工具[22]评价,各条目评价均为“是”。系统评价采用系统评价质量评价工具[23]评价,Wu等[16]的每个条目评价均为“是”,Huppertz等[17]在“研究论文的来源是否恰当”为“否”,其余条目均为“是”。专家共识采用专家共识质量评价工具[24]评价,4篇专家共识中每篇文献各条目评价均为“是”。
2.4 证据描述及汇总
通过证据提取和综合,形成36条证据,其中A级推荐21条,B级推荐15条。见表2。

表2 卒中吞咽障碍患者营养风险管理最佳证据
3 讨论
3.1 本证据总结可为卒中吞咽障碍患者营养风险管理临床实践提供指导
吞咽功能受损程度与卒中吞咽障碍患者发生营养风险密切相关,营养风险管理是卒中吞咽障碍患者管理重要内容。目前国内外均发布卒中患者管理指南,但这些指南均为综合类指南,还未有聚焦于卒中吞咽障碍患者营养风险管理的指南,实践者需花费精力去获取、识别并整合证据。本证据总结能为卒中吞咽障碍患者营养风险管理提供循证依据。研究指出有营养风险的患者接受规范营养支持可改善其临床结局[25],故本证据总结提取的大部分证据为营养支持相关内容。实践者通过本证据总结高效获取证据,有助于其在临床做出科学、高效的决策。
3.2 本证据总结形成过程严格参照循证护理学方法
本研究基于循证方法学,全面检索卒中吞咽障碍患者营养风险管理相关文献,获取高质量、充分聚焦且科学可靠的证据。证据推荐级别由1名循证研究人员与1名脑病护理管理者讨论完成,将证据的利弊与临床实践经验充分结合,提高了本证据总结的临床适用性,为卒中吞咽障碍患者营养风险管理临床实践提供科学的指导。
本研究部分证据级别低,可能原因为临床医务人员对营养风险管理意识不够导致部分证据仍局限在专家共识层面,今后尚需开展多样化的研究,为卒中吞咽障碍患者营养风险管理提供高级别证据。
3.3 积极采取措施推动证据临床转化
现有证据与临床实践的差距较大。医务人员营养风险管理意识不强,有研究显示仅39.7%的卒中吞咽障碍患者在入院48 h内得到营养风险筛查[26]。目前临床上患者对胃造瘘管的接受度较低,推荐长期管饲者留置胃造瘘管这条证据的实用性不高。护士缺乏吞咽障碍安全进食知识在一定程度上影响患者营养状况[27]。未来应加强医护人员对卒中吞咽障碍患者营养风险管理意识,制订卒中吞咽障碍患者营养风险管理规范,开展多种途径的干预措施并评估实施效果,分析推动证据实施可能遇到的障碍,找到精准行动策略,推动证据向临床实践转化。
本研究汇总卒中吞咽障碍患者营养风险管理最佳证据,建议实践者在证据转化时,应结合自身情境明确相关促进及阻碍因素之后,再决定是否推广应用。
