ICU心脏手术患者术后谵妄发生现况及影响因素
2023-04-08甘文欣马晶彭晓红张莉
甘文欣 马晶 彭晓红 张莉
谵妄(Delirium)是一种以注意力受损、定向力差、短期记忆障碍、情绪知觉改变、思维异常和不当行为为主要临床表现的急性认知障碍综合征,影响着约37%~46%的手术患者[1]。研究发现,相较于普通病房,术后谵妄(postoperative delirium,POD)在重症监护室(intensive care unit,ICU)的患者中发生率更高[2],心脏术后患者是其高危人群,发生率可高达54.9%[3]。术后谵妄不仅延长患者住院时间,给家庭社会带来了沉重的经济负担,还与患者的不良预后有关,如死亡率增加、长期认知障碍等[4]。目前,对谵妄的病理机制还尚不确切,重在对谵妄危险因素的预防[5]。因此,早期识别ICU中心脏术后谵妄风险高的患者,显得尤为重要。本研究在分析术后谵妄危险因素的基础上,构建了风险预测模型并应用接受者操作特征(ROC)曲线全面分析了各影响因素对谵妄的预测效能,以期为临床医护人员提供理想的预测谵妄的手段,尽早识别高危人群、启动防治措施,促进患者恢复。
1 资料与方法
1.1 一般资料 选取新疆某三级甲等医院2021年12月至2022年3月,心脏术后入住ICU的患者为180例研究对象。纳入标准:(1)年龄≥18岁;(2)心脏术后即转入ICU的患者;(3)术前意识清楚。排除标准:(1)术前有精神疾病、痴呆、抑郁或其他神经系统疾病;(2)术中或术后出现意识障碍或术后无法清醒患者;(3)存在视听、语言等方面障碍而影响交流;(4)入住ICU时间<72 h。
1.2 研究工具
1.2.1 一般资料调查表:由研究者自行设计。人口学资料包括性别、年龄、体重指数、婚姻状况、受教育水平、职业、饮酒吸烟史,基础疾病等。临床资料包括手术方式、麻醉分级和手术持续时间、术中输血量、是否接受体外循环、机械通气时间、使用身体约束以及术后是否出现谵妄等。
1.2.2 ICU意识模糊评估量表(CAM-ICU):评估内容包括4个特征:①意识状态波动;②注意力不集中;③思维混乱;④意识水平改变。当同时具备特征①和②,再加上特征③或者④,即可诊断为谵妄。中文版量表的灵敏度和特异度分别为90.2%和 91.7%[6]。
1.2.3 匹兹堡睡眠质量指数量表(PSQI):共19个条目,分为7个维度。满分为21分,得分越高提示睡眠质量越差。内部一致性Cronbach’s α系数为 0.83,重测信度r=0.85[7]。
1.3 资料收集和术后谵妄的评估
1.3.1 一般资料:查看电子病历及护理记录单得到。
1.3.2 谵妄评估:由接受过培训的护士对符合纳排标准的患者进行评估,先评估意识水平,再用CAM-ICU评估是否发生谵妄。意识水平使用镇静程度评估量表(RASS)进行评估[8],当RASS≥-3分则对患者进行谵妄的评估。每日常规评估谵妄3次,如患者有异常精神症状时则立即行再评估,并记录评估时间和结果。
1.3.3 研究的起止:从患者手术结束转入ICU后开始观察评估,患者在ICU住院期间内被评估为谵妄阳性或转出ICU则停止评估。
2 结果
2.1 患者基本情况及谵妄发生情况 本研究最终纳入患者180例,男142例,女38例;平均年龄(55.35±9.83)岁;冠状动脉搭桥术80例(44.4%),瓣膜置换术56例(31.1%),大血管手术28例(15.6%),其他手术16例(8.9%)。被诊断为谵妄49例,术后谵妄发生率为27.2%。
2.2 单因素分析 与非谵妄组相比,谵妄组患者在接受体外循环、镇痛镇静和身体约束者明显增加(P<0.05),手术时间和机械通气时间明显延长(P<0.05),APACHEⅡ评分和睡眠质量PSQI得分明显升高(P<0.05)。2组在性别比、年龄、民族、既往史等人口学资料上无明显差异(P>0.05)。见表1、2。
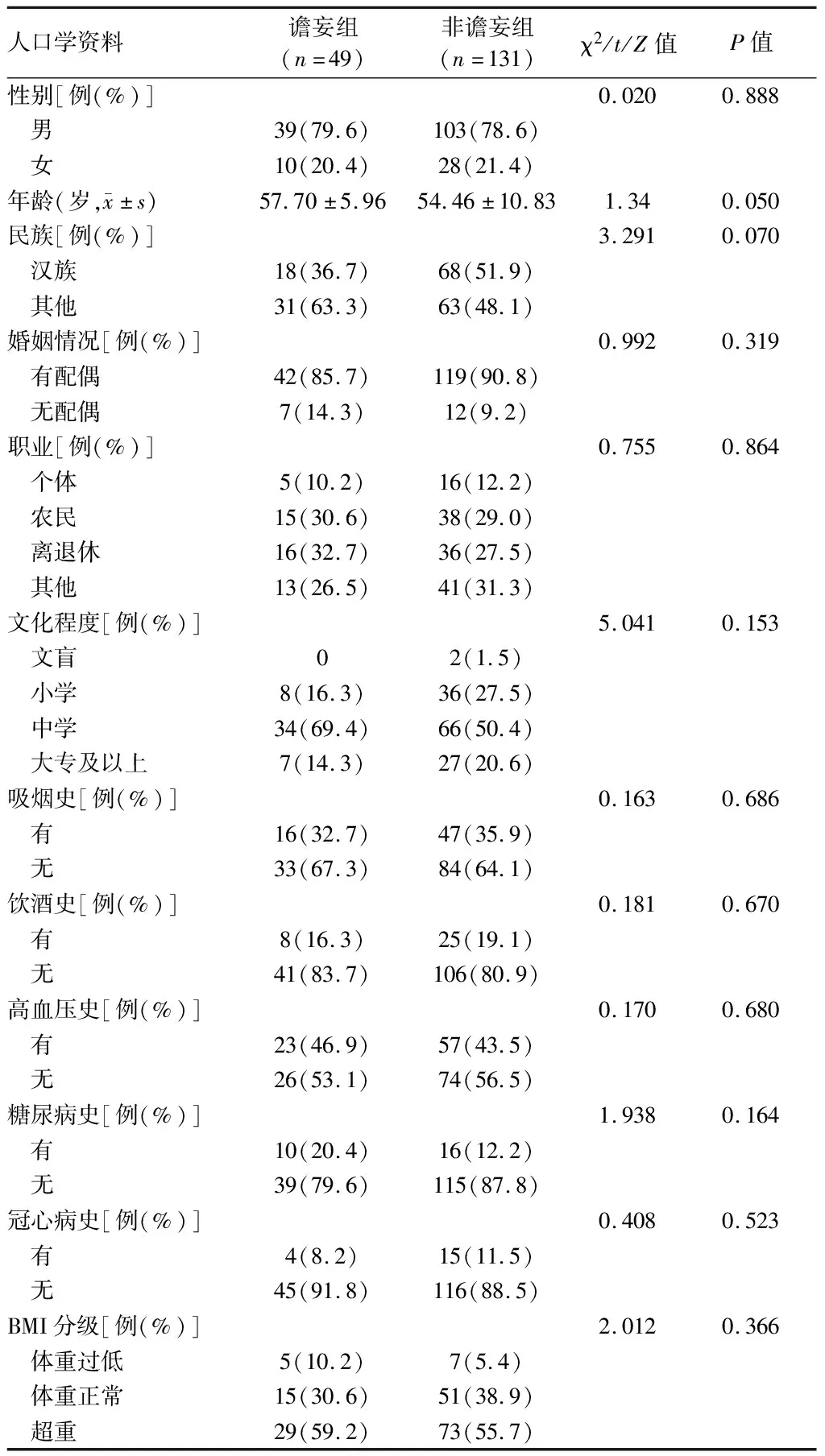
表1 ICU心脏手术患者术后谵妄的单因素分析(人口学资料)
2.3 多因素logistic分析 将单因素分析中有统计学意义的变量纳入回归方程中,可得到:APACHEⅡ评分高、体外循环、使用身体约束、睡眠质量PSQI得分高、机械通气时间长是ICU心脏手术患者术后谵妄发生的独立危险因素。分别以APACHEⅡ评分、体外循环、身体约束、睡眠质量PSQI得分、机械通气时间作为预测因子绘制ROC曲线,AUC分别为0.626、0.612、0.624、0.652、0.769,各变量的敏感性/特异性分别为0.612/0.603、0.796/0.427、0.653/0.595、0.755/0.489、0.776/0.672。见图1。
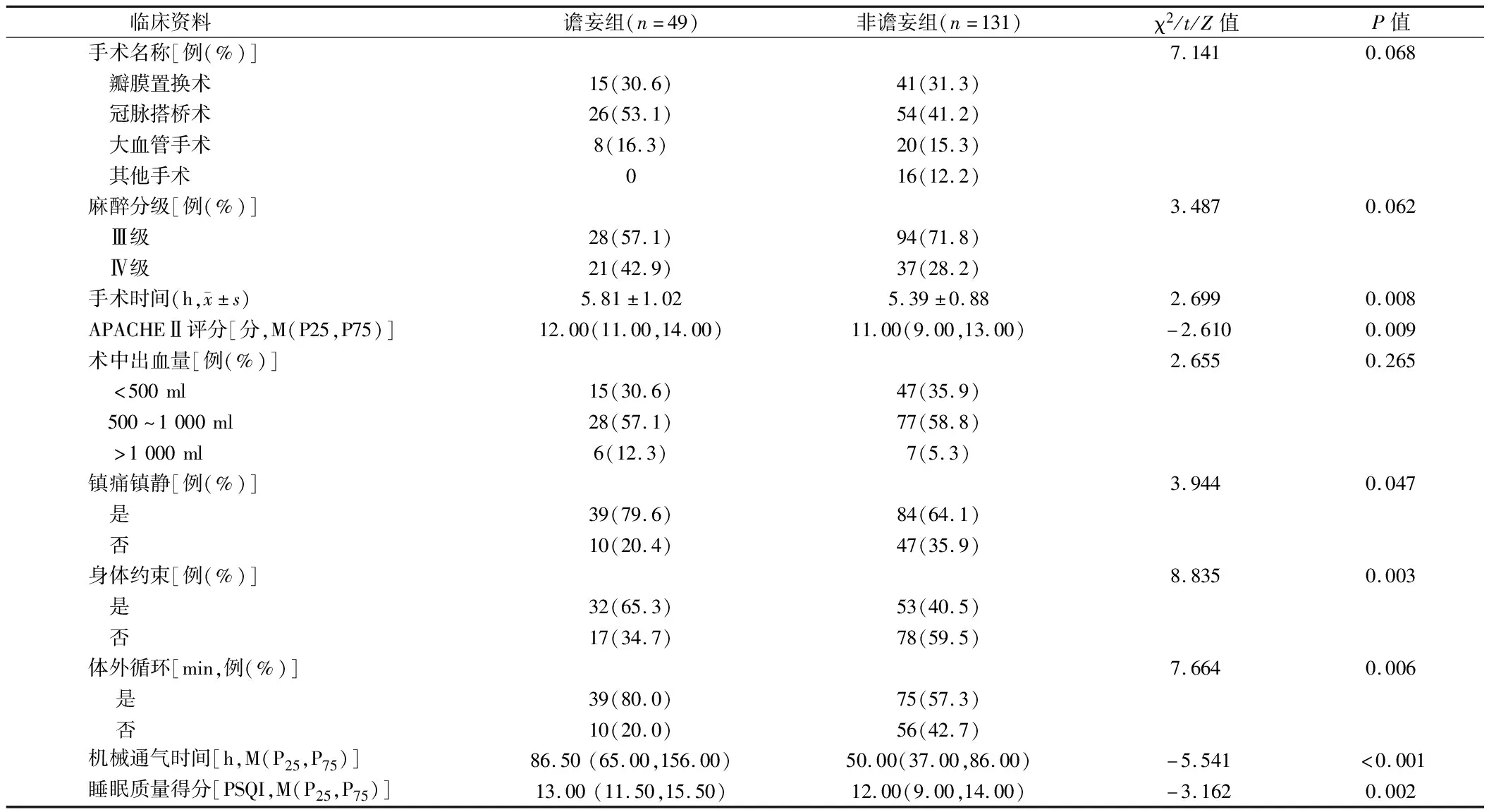
表2 ICU心脏手术患者术后谵妄的单因素分析(临床资料)
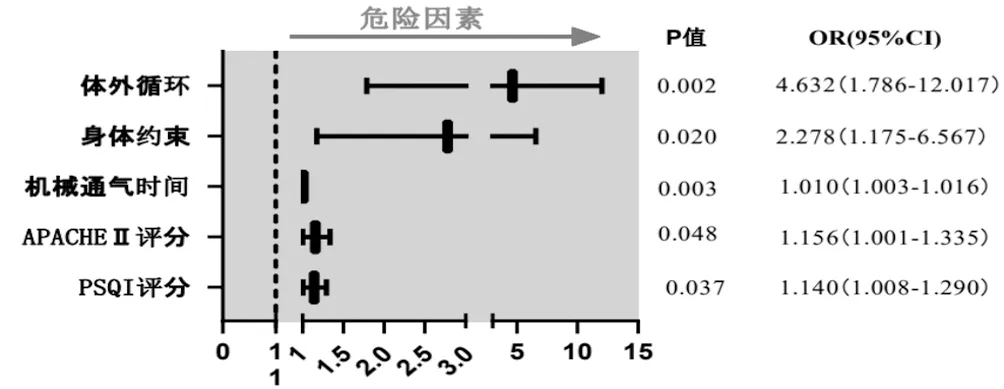
图1 ICU心脏手术患者术后谵妄影响因素的logistic回归
2.4 联合预测模型的构建 将APACHEⅡ评分、体外循环、身体约束、睡眠质量PSQI得分、机械通气时间分别做为协变量X1、X2、X3、X4、X5,得出联合预测模型的回归方程为:logit(P)=-6.803+0.131 X1+0.145X2+0.010 X3+1.022 X4+1.533 X5。绘制联合预测模型的ROC曲线,得出AUC为0.802(95%CI:0.737~0.871),敏感性为0.878,特异度为0.603,约登指数为0.480。采用Hosmer-Lemeshow验证模型拟合效果,P=0.340,表明预测模型与实际测量值之间差异无统计学意义。见图2。
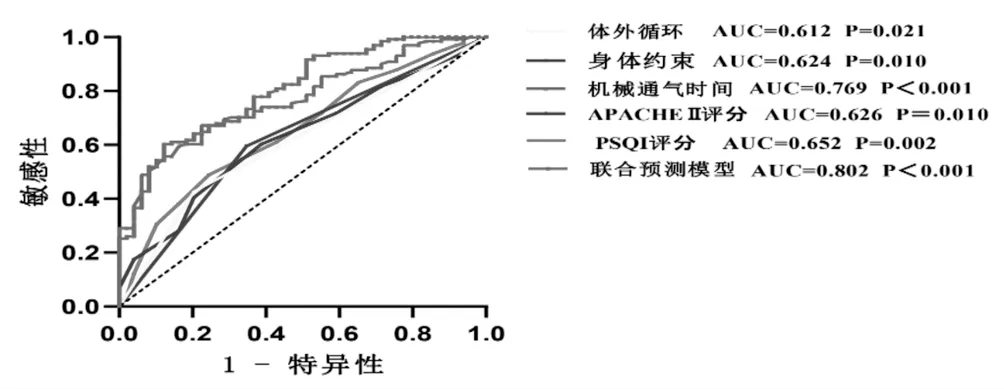
图2 ICU心脏手术患者术后谵妄影响因素ROC曲线
3 讨论
3.1 ICU心脏手术患者术后谵妄的发生率较高 本研究中ICU心脏手术患者术后谵妄的发生率为 27.2%,与国内外文献报道的发生率(18%~50%)[9,10]一致。ICU心脏术后患者因心脏手术时间长,ICU环境的特殊性和缺少家属陪伴等,POD的发生率居高不下[11]。目前,尚无治疗POD的有效方法,重在对其危险因素的预防,因此早期识别POD危险因素非常重要。
3.2 ICU心脏手术患者术后谵妄的影响因素分析
3.2.1 身体约束:本研究结果显示,身体约束是术后谵妄发生的危险因素。原因可能是:①身体约束易使患者产生僵硬麻木、腰膝酸软等不舒适感,影响了患者的睡眠质量,是谵妄发生的独立危险因素[12]。②身体约束严重损害患者自尊,增加焦虑、愤怒、抑郁感。研究发现焦虑、抑郁等负性情绪可通过多种机制诱发谵妄[13]。③身体约束限制了患者的正常活动,在多项随机对照实验中,术后早期活动可以改善患者预后、降低谵妄发生率[14]。此外,本研究中的身体约束率为47.2%,略低于Gu等[15]的61.2%,考虑可能的原因是本研究所纳入患者的年龄[(55.35±9.83)岁]相对较小。患者的认知功能随年龄的增大而逐渐下降[16]。鉴于此,医务人员应当关注老年患者的认知能力,同时加强自身对身体约束相关知识的学习,以减少身体约束的使用,进而降低谵妄的发生率。
3.2.2 APACHEⅡ评分:本研究结果显示, APACHEⅡ评分可影响术后谵妄,APACHEⅡ评分每增加1分,谵妄的发生率增加1.156倍(OR=1.156)。APACHEⅡ评分是术后谵妄的风险因素,可能是因为影响谵妄发生的危险因素如疾病严重程度、年龄和自身基础疾病[17,18],都可通过APACHEⅡ评分体现出来。相关研究表明,病情越重,谵妄发生的几率也就越大[18]。李瑛等[19]也报告了 APACHEⅡ评分是心脏术后谵妄的危险因素。这提示医务工作者不仅可将APACHEⅡ评分作为患者病情分类的依据,还可将其作为预测谵妄的工具,在参考APACHEⅡ评分的基础上加强对危重患者的管理,避免谵妄的发生。
3.2.3 体外循环:体外循环是一项将体内的静脉血引出,经气体交换、温度调节和过滤等处理以维持全身重要脏器血液供应和气体交换的生命支持技术[20]。本次调查发现,体外循环是ICU心脏手术患者发生术后谵妄的发生的独立危险因素,与Neal等[21]的结果一致。其可能的原因是:在体外循环的过程中,患者血液与管道、滤过器等非生物制品的接触激活补体系统,释放促炎细胞因子,以及因体外循环导致的低灌注、缺氧、脑血栓和氧化应激等,引起血脑屏障受损、脑水肿并最终导致脑功能紊乱[22]。所以,控制术中体外循环时间对降低POD的发生率有积极意义。此外,应重视术中接受体外循环的患者,使高危人群能得到严密的监护和有效的干预。

3.2.5 术后谵妄与睡眠质量的关系:本研究结果显示,存在睡眠障碍患者的术后谵妄发生率是无睡眠障碍患者的1.147倍(OR=1.147)。李洋等[25]研究报告,ICU患者大多存在不同程度的睡眠障碍。引起患者睡眠质量差的原因有很多,包括仪器设备的报警声、灯光的照明、各种导管(气管插管、深静脉导管、引流管)、机械通气方式、疼痛、焦虑、恐惧、身体约束约束、医务人员的频繁操作等[26]。一项Meta分析表明,改善ICU患者的睡眠质量可降低术后谵妄的发生[27]。在2018年的临床实践指南中指出,在ICU中改善患者睡眠质量的干预措施中,应优先选择非药物的干预方式[28]。
本研究发现,身体约束、体外循环、睡眠质量差、APACHEⅡ评分高、机械通气时间长的ICU心脏手术患者术后更易发生谵妄。ICU心脏手术患者POD的发生率较高,影响因素也众多,但部分危险因素可通过早期实施有效的干预措施来预防。
