小剂量阿司匹林预防治疗对血管紧张素敏感的初孕妇发生妊娠高血压和先兆子痫的影响
2023-03-31钟丽莉温素玲
钟丽莉,温素玲
作者单位: 364000 福建省龙岩市,福建省龙岩人民医院产科
现代医学研究发现,先兆子痫及妊娠高血压与产妇的血栓素之间存在相关性,血栓素由血小板及胎盘生成,有活化血小板、收缩血管及加快子宫—胎盘动脉血栓形成的作用,这也被认为是引发先兆子痫及妊娠高血压的主要致病因素[1]。临床上为有效预防初孕妇先兆流产及妊娠高血压,主要采用药物预防,而针对血管紧张素敏感的孕妇,常规用药方法难以取得理想效果,因此为保障孕妇安全,则需要寻找一种更有效的预防用药手段[2]。本研究观察小剂量阿司匹林预防治疗对血管紧张素敏感的初孕妇发生妊娠高血压合先兆子痫的影响,报道如下。
1 资料与方法
1.1 临床资料 回顾性选取2019年12月—2021年1月福建省龙岩人民医院收治的对血管紧张素敏感的初孕妇76例,根据治疗方案的不同分为试验组和对照组,每组38例。试验组年龄23~34(28.59±2.51)岁;平均孕周(18.86±0.87)周;受教育时间9~15(12.37±1.06)年。对照组年龄22~34(28.61±2.55)岁;平均孕周(18.79±0.81)周;受教育时间9~14(12.29±1.14)年。2组孕妇临床资料比较差异无统计学意义(P>0.05),可进行比较。本研究获得医院伦理委员会核准。
1.2 纳入及排除标准 纳入标准:(1)孕妇及家属知情并自愿参与本次研究;(2)初孕妇;(3)血管紧张素敏感孕妇;(4)对药物干预的依从性良好。排除标准:(1)多次妊娠孕妇;(2)对药物已知成分过敏孕妇;(3)接受过其他药物干预者;(4)各种原因中途退出者;(5)有心血管疾病病史者;(6)合并其他重要器官功能障碍孕妇。
1.3 治疗方法 2组孕妇均于孕20周开始接受药物治疗,对照组给予盐酸拉贝洛尔片(江苏迪赛诺制药有限公司生产)每次100 mg口服,每天2次,疗程8周。试验组则予小剂量阿司匹林肠溶片(北京海德润制药有限公司生产)每次25 mg口服,每天2次,疗程8周。
1.4 观察指标与方法 比较2组孕妇治疗前后血压、24 h尿蛋白定量,先兆子痫与妊娠高血压发生率,分娩期间出血量及不良妊娠结局(胎盘早剥、新生儿窒息、产后出血、羊水浑浊等)发生情况。治疗前后采用维乐高手腕式电子血压计家用血压仪(型号SN3076)检测收缩压、舒张压;取孕妇24 h尿液样本,经Esbach定量法检测24 h尿蛋白定量。
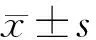
2 结 果
2.1 血压和24 h尿蛋白定量比较 治疗前,2组收缩压、舒张压和24 h尿蛋白定量比较差异无统计学意义(P>0.05);治疗8周后,2组收缩压、舒张压和24 h尿蛋白定量均较治疗前下降,且试验组低于对照组,差异均有统计学意义(P<0.05或P<0.01),见表1。

表1 对照组与试验组治疗前后血压和24 h尿蛋白定量比较
2.2 先兆子痫与妊娠高血压发生率比较 试验组先兆子痫与妊娠高血压发生率均低于对照组,差异有统计学意义(χ2=4.537,P=0.028;χ2=4.547,P=0.033),见表2。

表2 对照组与试验组先兆子痫与妊娠高血压发生率比较 [例(%)]
2.3 分娩期间出血量比较 试验组分娩期间出血量为(235.21±25.69)ml,少于对照组的(274.03±30.29)ml,差异有统计学意义(t=6.025,P<0.001)。
2.4 不良妊娠结局比较 试验组不良妊娠结局总发生率为13.16%,对照组总发生率为18.42%,2组比较差异无统计学意义(χ2=0.396,P=0.529),见表3。
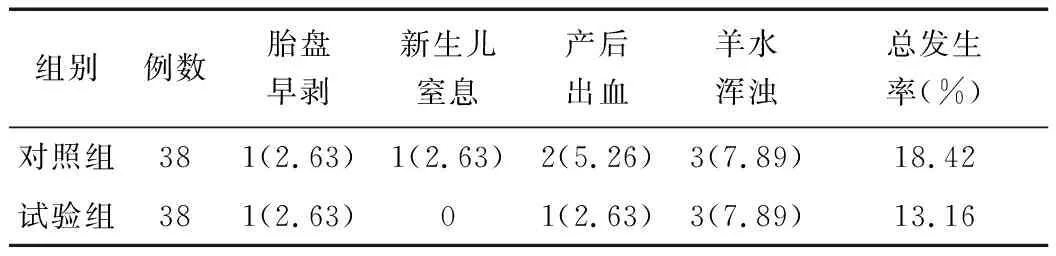
表3 对照组与试验组不良妊娠结局比较 [例(%)]
3 讨 论
妊娠高血压及先兆性子痫都被认为是引发不良妊娠结局的重要危险因素,临床上主要采用综合手段降低上述病症的发生率,包括科学护理、营养干预及用药支持等。根据现有的研究可知,引发妊娠高血压及先兆子痫的危险因素较多,其中孕期血管舒张、血流阻力下降等均与母胎所分泌的舒张血管因子前列环素及缩血管因素相关,产妇发生先兆子痫或妊娠高血压期间,会发现缩血管因子占比增大,在这种失衡的状态下降量会造成患者对血管紧张素的敏感性增高,这也时指导临床用药的重要依据[3]。
阿司匹林作为脂肪酸环氧合酶不可逆乙酰化及灭活作用而抑制前列腺素合成的药物,导致缩血管因子、前列环素等物质的生成受到抑制。在临床上阿司匹林具有广阔的应用前景,产妇用药后0.5~2.0 h内达到血药峰值,在吸收过程中会快速的被胃黏膜、血浆、红细胞等分解,在水解后所形成的水杨酸能够在短时间内分布到全身并发挥其药理作用[4]。大剂量的阿司匹林可能导致血药浓度快速上升并引发中毒,不满足产妇的干预要求,因此临床上对于产妇均选择小剂量的用药方法。对于产妇而言,因为血小板环氧合酶对阿司匹林的敏感性更高,在产妇用药治疗结束后能够更有效抑制前列腺素等物质。根据现有的研究可发现,孕妇在临床治疗期间,阿司匹林的用药量为50~150 mg/d时,即可降低血小板血栓素的分泌,逐渐平衡缩血管因子与前列环素的数量,因此在临床上能够取得满意的效果[5]。结合本研究结果可发现,试验组产妇在接受小剂量阿司匹林治疗后,患者所取得的临床治疗效果更满意。治疗8周后,2组收缩压、舒张压和24 h尿蛋白定量均较治疗前下降,且试验组低于对照组;试验组先兆子痫与妊娠高血压发生率均低于对照组(2.63% vs. 21.05%,7.89% vs. 26.32%);试验组分娩期间出血量为(235.21±25.69)ml,少于对照组的(274.03±30.29)ml;2组不良妊娠结局总发生率比较差异无统计学意义。
妊娠高血压被认为是严重影响母婴安全的重要因素,根据当前的调查结果显示,全世界每年有超过5万的孕妇因为妊娠高血压及并发症死亡,妊娠高血压的发病原因复杂,为有效预防本病症的发生,在临床上需要结合孕妇的实际情况进行合理用药[6]。本文分析了小剂量阿司匹林在临床上的应用价值,证实该药物具有满意效果,分析原因:阿司匹林能够改善孕妇的血液高凝状态,可有效预防血栓的形成,进而降低妊娠高血压的发病率。阿司匹林可改善内皮来源的前列环素的环氧化酶抑制性,改善两者之间的不平整状态,对于血管紧张素敏感的初孕妇,在妊娠20周左右时接受阿司匹林治疗8周后可将血栓素维持在稳定水平,进而降低疾病发生率,是一种科学的用药方法。李剑兰[7]研究结发现,阿司匹林可以降低高危产妇的妊娠高血压轻度、中度与重度的发生率,这一结果说明阿司匹林可以降低妊娠高血压的发生率,与本研究结果相符。
先兆子痫也是产科不容忽视的病症,是指妊娠24周左右,在高血压及尿蛋白异常基础上,产妇出现的上腹不适、恶心呕吐、头晕等一系列症状。本研究证明小剂量阿司匹林在临床上可以降低先兆子痫的发病率。从发病原因来看,先兆子痫的发病机制复杂,可能与产妇炎性反应免疫过度激活、氧化应激与血管内皮损伤、胎盘—子宫动脉血管重铸等存在相关性。其中产妇的胎盘—子宫动脉血管重铸等一般会在孕16~18周完成,若重铸过程中出现异常,将会造成胎盘血流灌注不足,引发严重的母体炎性反应,最终发病。根据当前国内外相关学者的研究,早在1985年,LANCET杂志上发布了阿司匹林预防子痫的报报道,认为孕妇在孕12~14周服用阿司匹林有助于降低先兆子痫的发生率,并降低围生儿的病死率;同时美国预防服务工作组(USPSTF)的调查也发现,先兆子痫高危产妇在低剂量阿司匹林治疗后,能够降低先兆子痫的发病率,这与本文的研究结果相同[8]。
在阿司匹林临床用药期间,小剂量的阿司匹林可以取得理想的效果,本研究中患者的用药量控制在50 mg/d,但也有研究认为阿司匹林的理想用药量为100 mg/d,但为有效控制用药量,因此可将50 mg作为每天最佳的用药量。
从药物的安全性来看,阿司匹林是临床上的一种常见药物,具有安全性高的优点,常见的不良反应包括胃肠道反应、凝血功能障碍等,尤其是长期用药后可能会引发多种症状,例如对于长期使用阿司匹林后可能导致胎儿的发育异常,而在本次研究中未发现严重不良反应,可能与本次研究中的小剂量用药有关[9]。同时为取得更理想的干预效果,孕期产妇在接受阿司匹林治疗后,还需要医护人员对药物的安全性进行检测,需要检测的内容包括:(1)母体的出血征兆与临床症状等;(2)开展血小板计数及凝血系统监测;(3)使用多普勒彩超技术监测脐动脉血流等;(4)采用超声检测的方法观察胎儿的生长及羊水变化;(5)做好产时与产后监护,主动预防产后出血等问题发生。同时本文研究也存在一定的不足,所选择的产妇均为本地案例,在病例的选择上可能受到地域因素的影响;对产妇产后缺乏必要的长期检测,对阿司匹林的远期疗效无法进行有效判断。因此为有效解决上述问题,在未来研究中将会进一步拓展病例的采集范围,并做好产妇的远期用药检测,最终为更好地指导临床用药实践提供支持。本研究结果中,试验组患者不良妊娠结局与对照组并无明显差异,可见使用阿司匹林并未增加患者妊娠风险,具有较高安全性。但由于本研究样本数量较少,未来还需要扩大样本,从母体安全性和胎儿安全性两个方面讨论阿司匹林治疗安全性。
根据英国国家卫生指南显示,高危因素孕妇从12周起至分娩当日,每天给予阿司匹林75 mg口服治疗。但长时间使用阿司匹林将增加肾损害、肝损害及心脏毒性等不良反应[10]。使用阿司匹林治疗期间必须密切观察不良反应,出现不良反应时应当立即停药。但在我国关于阿司匹林的用药时间尚未形成统一结论。目前临床上普遍认同,于16周前给予小剂量阿司匹林对妊娠高血压等高危疾病有预防作用。小剂量阿司匹林对于妊娠高血压和先兆子痫具有一定预防作用,在临床应用上必须重视用药时机,提高预防效果。同时需要严格控制用药剂量,并监护产妇用药后的不良反应,及时停药,避免造成安全威胁,保障阿司匹林临床治疗的安全性。未来还需要进一步扩大样本探讨用药时机和安全性,用于临床指导。
综上所述,针对血管紧张素敏感的初孕妇采用小剂量阿司匹林用药治疗具有可行性,该药物对于降低妊娠高血压及先兆子痫发病率的意义重大,也可减少产妇分娩过程中的出血量,满足临床用药干预要求,值得做进一步推广。
利益冲突:所有作者声明无利益冲突。
