软式喉内窥镜结合染料试验在卒中后隐性误吸中的应用
2023-03-19周慧巩尊科田耕润顾成晨王世雁王蜜
周慧,巩尊科,田耕润,顾成晨,王世雁,王蜜
1.蚌埠医学院研究生院,安徽蚌埠市 233030;2.徐州市中心医院康复科,江苏徐州市 221000;3.徐州医科大学第二临床医学院,江苏徐州市 221004
0 引言
吞咽障碍是急性脑卒中后十分常见的并发症之一,指下颌、双唇、舌、软腭、咽喉、食管等器官结构和/或功能受损,不能安全有效地把食物经口输送到胃内的过程[1]。患者出现吞咽障碍,会增加误吸、吸入性肺炎、营养不良等一些严重并发症的发生率,进而影响患者预后,延长住院时间,降低生活质量,甚至危及生命[2]。
误吸是吞咽障碍最常见且需即刻处理的并发症。误吸发生后,若患者出现刺激性呛咳或气急,则称为显性误吸;相反,患者误吸当时(> 1 min)不出现咳嗽等外部体征,没有刺激性呛咳、气急等症状,则称为隐性误吸[3]。床旁简单的吞咽筛查及评估很难发现隐性误吸,一般需要借助仪器评估。吞咽造影检查(videofluoroscopic swallowing study,VFSS)是吞咽评估的“金标准”[4],在临床使用时间较长,应用范围较广。软式喉内窥镜吞咽功能检查(fiberoptic endoscopic examination of swallowing,FEES)是近年发展起来的另一评估吞咽功能的仪器检查,两者可互补。
本研究比较两者在卒中后隐性误吸患者评估中的应用。
1 资料与方法
1.1 一般资料
选取2021 年12 月至2022 年6 月在徐州市中心医院康复科住院的脑卒中并发吞咽障碍患者50例,脑卒中诊断符合全国脑血管病诊断标准[5],并经头颅CT或MRI检查证实。其中男性36例,女性14例;年龄43~82岁;病程0.5~6个月;脑梗死33例,脑出血17例。
纳入标准:①卒中后有过肺部感染病史;②洼田饮水试验无呛咳者或柠檬酸咳嗽反射实验未引出咳嗽;③> 18 岁;④意识清晰,可配合检查者完成指令;⑤患者及家属均自愿参与本研究,并签署知情同意书。
排除标准:①严重心肺疾患、出血倾向、口鼻咽喉部肿瘤或解剖结构异常;②非脑卒中引起的吞咽障碍;③精神障碍不能配合指令;④并发心、肝、肾、肺、脑等严重功能衰竭;⑤严重认知障碍。
本研究经徐州市中心医院伦理委员会批准(No.XZZY-LK-20211223-054)。
1.2 方法
检查前无需禁饮、禁食,体位取坐位或半坐位。FEES采用ATMOS Scope电子鼻咽喉内窥镜系统(德国ATMOS MEDIZIN TECHNIK 公司)。软式喉内窥镜常规从无解剖结构异常的鼻腔导入,鼻黏膜不予表面麻醉,从鼻腔进入鼻咽、口咽、咽部和咽喉,固定镜头,分别经口进食糊状、液体、固体3 种性状食物,使用果绿色食用色素按1 g∶30 mL加入温水中对食物进行染色[6]。从糊状食物开始,量由少至多(1 mL、3 mL、5 mL),根据患者检查时的表现,决定是否进食其他性状食物[7]。
VFSS采用DSM80多功能数字胃肠机(上海医疗器械厂)。吞咽造影食物配比:应用碘海醇造影剂、食物增稠剂和不同形态食物按照一定比例同样配比成糊状、液体、固体3 种性状食物,进食顺序和进食量与软式喉内窥镜一致。
每种性状食物至少给予3 次,记录最差结果。如果发生严重穿透或误吸,则避免给予下一次食物,检查终止。
1.3 观察指标
1.3.1FEES
1.3.1.1口腔前期
在软式喉内窥镜下可直视观察到患者在正常生理情况下呼吸、咳嗽、吞咽等动作时各解剖结构变化;观察患者有无分泌物潴留以及潴留量,采用Murray分泌物严重程度分级(Murray Secretion Severity,MSS)进行评估[8]。MSS 分0~3 级。0 级,正常;1 级,吞咽前/干吞咽后分泌物聚集位于喉前庭周围的通道中,呈双侧分布或深度聚集;2 级,分泌物潴留从“1级”转向“3级”的过渡阶段;3 级,喉前庭区域有分泌物潴留[8]。
还可以观察到患者自发清除咽部分泌物的能力,计数患者吞咽频率;嘱患者平静呼吸,发“e-e-”音,观察声带的运动,判断有无声带麻痹。采用同样动作评估咽收缩运动,即让患者发“e-e-”声音,观察声带自发内收时咽肌收缩程度,也称为咽部挤压法[9],若咽侧壁向内收缩,梨状窝和下咽部缩小,则认定咽内收正常;若咽侧壁向内偏移幅度很小或无偏移,则认定为收缩异常。镜头轻触两侧杓突并注意观察喉内收肌反射,评估喉部感觉有无减弱或消失[10]。可将配制的果绿色液体滴1~2 滴至患者口中,嘱患者做吞咽动作,可观察有无呛咳或误吸,吞咽启动速度及鼻咽腔封闭。
1.3.1.2口腔期
观察咀嚼食物时有无提前进入咽喉部,即出现吞咽前溢流;吞咽动作启动是否迅速及时。
1.3.1.3咽期
观察鼻咽腔封闭是否完全,有无返流入鼻腔。
1.3.1.4食管期
咽期结束,咽喉部重新开放。可观察会厌有无翻折;食物残留情况(残留量及残留部位),采用食物残留分级(Yale Pharyngeal Residue Severity Rating Scale,YPR-SRS)对残留情况进行评估,根据残留的严重程度分为1~5级。1级,无残留;2级,微量内容物残留在黏膜;3 级,1/4 梨状窝残留,会厌韧带仍可见;4级,1/2 梨状窝残留,会厌韧带不可见;5 级,超过1/2 梨状窝残留,填充至杓会厌皱襞[11]。若咽喉部食物残留量较多,可询问患者有无残留感,嘱患者反复吞咽,评估患者咽喉部残留物清除效率[10]。
观察声带上和声带下染色情况,有无穿透、误吸以及渗漏情况发生,采用Rosenbek 渗漏-误吸量表(Penetration Aspiration Scale,PAS)评估分级[12]。PAS 分为8 级。1 级,食物未进入气道;2 级,食物进入气道,存留在声带以上,并被清除出气道;3 级,食物进入气道,存留在声带以上,未被清除出气道;4级,食物进入气道,附着在声带,并被清除出气道;5级,食物进入气道,附着在声带,未被清除出气道而进入声带以下;6 级,食物进入气道声带以下,但可被清除出气道或清除入喉部;7 级,食物进入气道声带以下,虽用力亦不能清除出气管;8 级,食物进入气道声带以下,无用力清除表现。
若患者咽喉部梨状窝残留量多,而且反复多次吞咽后食物仍清除不佳,则可能存在环咽肌失弛缓或食管梗阻。
在吞咽前和吞咽过程中,内窥镜被放在会厌上方的高位,以评估过早溢出和吞咽反射延迟;吞咽后,将内窥镜推进至声带上方的低位,以评估穿透、误吸、渗漏,注意是否有保护反射存在。
1.3.2VFSS
患者取坐位,正视造影剂透视窗口,放射暴露范围上至鼻腔顶部,下至C7颈椎,前至唇部,后至颈后[13]。在侧位上动态观察吞咽的全过程。
1.3.2.1口腔期
观察唇闭合情况,有无食物外溢,口腔控制咀嚼能力,有无口腔食物残留,舌运送情况以及吞咽启动时间等。
1.3.2.2咽期
观察有无会厌谷、梨状窝残留,喉上抬能力,咽蠕动情况,有无渗漏、误吸发生,采用PAS 评估分级,还需观察误吸发生时有无咳嗽保护反射等。
1.3.2.3食管期
观察有无环咽肌开放异常、环咽肌失弛缓、食管蠕动异常等。在正位上观察患者咽期食物残留的具体部位,会厌谷或梨状窝。
1.4 评价标准
1.4.1误吸
FEES 观察声门下呼吸道有染色,确认发生误吸。VFSS 观察造影剂进入喉前庭至声门下,确认发生误吸。需分辨显性误吸和隐性误吸。
1.4.2吞咽障碍
FEES 根据纤维鼻咽内镜吞咽障碍严重程度量表(Fiberoptic Endoscopic Dysphagia Severity Scale,FEDSS)评估吞咽障碍严重程度,并给患者调整进食方式以及指定个体化康复训练。FEDSS评分越高表示吞咽障碍程度越重。6 分,唾液穿透/误吸;5 分,进食糊状食物时保护反射减弱或消失出现穿透/误吸;4分,进食糊状食物时保护反射充分的穿透或进食液体时保护反射减弱或消失出现穿透/误吸;3 分,进食液体时保护反射充分的穿透;2 分,进食软固体食物时出现会厌谷或梨状窝大量残留或者穿透/误吸;1 分,没有穿透或误吸,并且会厌谷或梨状窝残留不超过轻度或中度[14-15]。
根据VFSS 评分评估患者吞咽功能[16],分为口腔期(0~3 分)、咽喉期(0~3 分)和吞咽程度(0~4 分),最低分0 分,最高分10 分,总分越高,吞咽功能越好。10分,吞咽功能正常;7~9 分,轻度异常;2~6 分,中度异常;0~1分,重度异常[17]。
1.5 统计学分析
采用SPSS 24.0 软件进行统计学分析。对于误吸(隐性误吸、显性误吸)、食物残留位置比较采用McNema-Bowker 配对χ2检验,如结果一致,比较Kappa 一致性系数。κ值> 0.8~1.0,结果一致性为很好;κ值> 0.6~0.8,结果一致性较好;κ值> 0.4~0.6时,结果一致性中等;κ值> 0.2~0.4,一致性一般;κ值在0~0.2,一致性较差。PAS 评分比较采用Friedman M秩和检验。显著性水平α=0.05。
2 结果
FEES 发现声带闭合异常14 例,咽喉部感觉异常47 例,咽收缩运动异常35 例,其中咽喉部感觉与咽收缩运动共同异常者30 例,分泌物异常增多36 例(其中1 级27 例、2 级7 例、3 级2 例),FEDSS 评分1~6 分分别为4例、5例、2例、28例、10例、1例。
VFSS 发现口腔期障碍36 例,咽期障碍47 例,食管期障碍2 例,环咽肌开放不全4 例,VFSS 评分显示吞咽功能轻度异常19 例,中度异常31 例,重度异常及功能正常均为0例。
FEES 误吸检出率高于VFSS (P< 0.05)。具体来说,FEES 对于进食液体食物时误吸检出率高于VFSS(P< 0.05);两种方法对于进食糊状及固体食物时误吸评估无显著性差异(P> 0.05),糊状食物时一致性很好(P< 0.001),固体食物时一致性较好(P< 0.001)。见表1、表2。
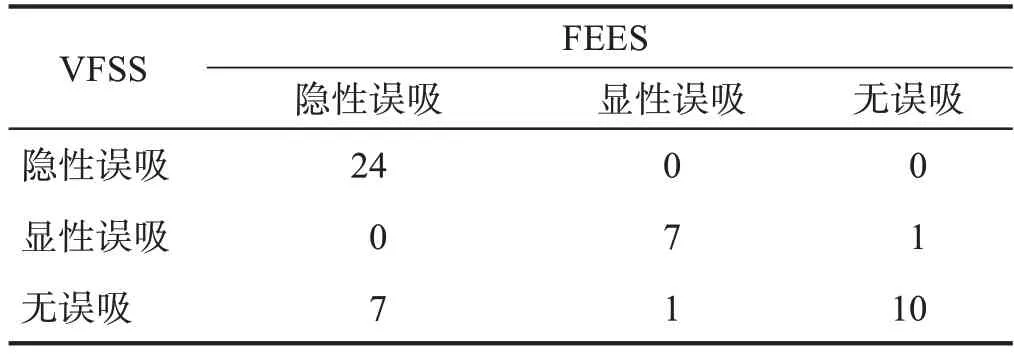
表1 两种方法误吸发生情况比较 单位:n
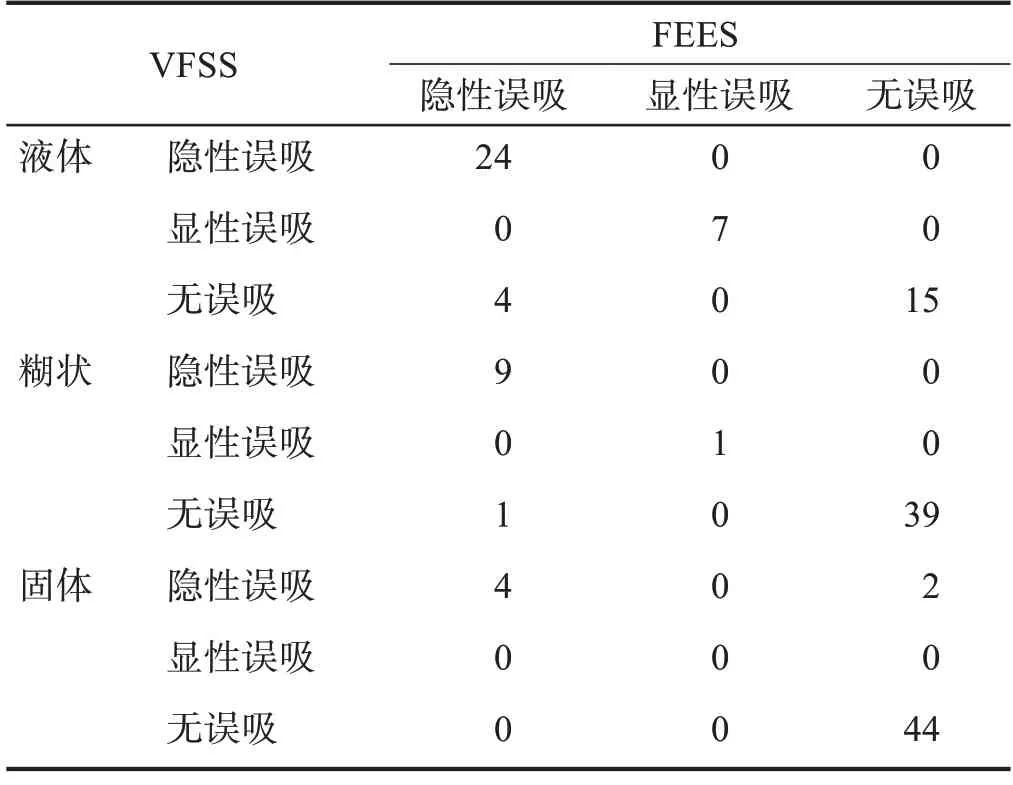
表2 两者对不同食物形态误吸发生情况比较 单位:n
两种方法对于食物残留部位评估无显著性差异(P> 0.05),一致性较好(P< 0.001)。两种方法对3 种食物类型残留部位评估均无显著性差异(P> 0.05),一致性均很好(P< 0.001)。见表3、表4。
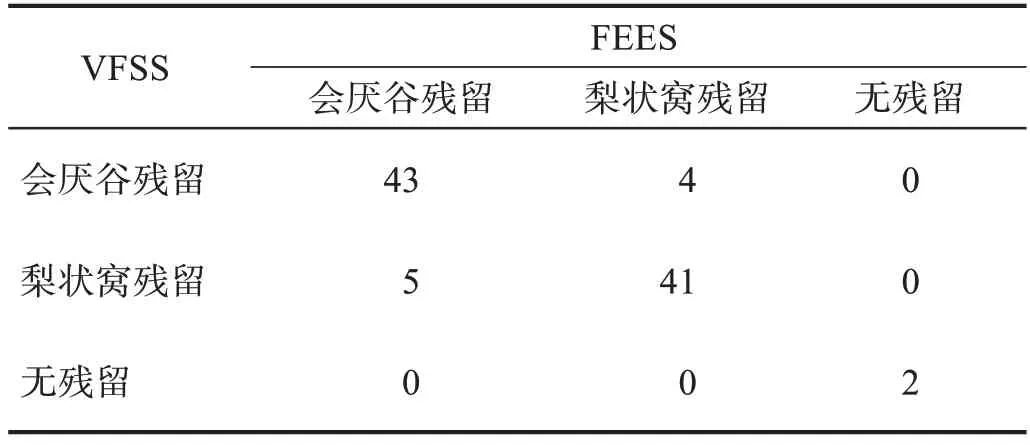
表3 两种方法不同食物残留部位比较 单位:n
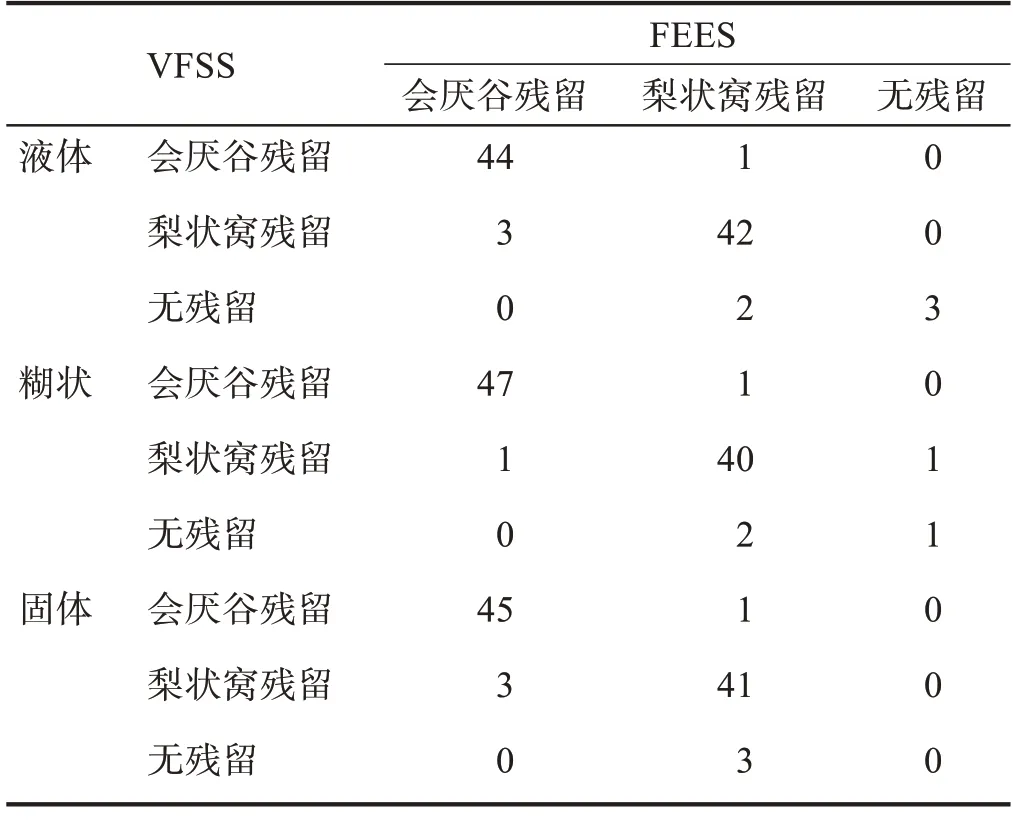
表4 两种方法不同食物形态残留部位比较 单位:n
两种方法3 种食物类型PAS 评分均无显著性差异(P> 0.05)。见表5。
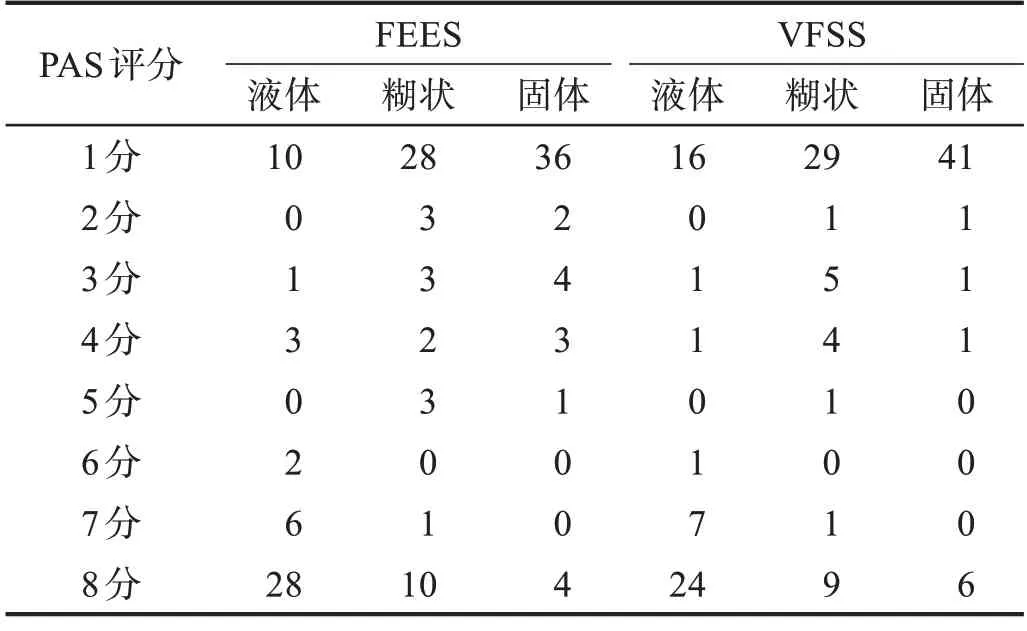
表5 两种方法不同食物形态PAS评分 单位:n
3 讨论
脑卒中已成为我国成人致死、致残的首位病因,具有高发病率、高致残率、高死亡率等特点[18]。急性期脑卒中患者约50%~60%会出现吞咽困难[19],床旁评估不足以预测咽-食道吞咽困难[20]。普通临床吞咽困难检查会导致高达40%的隐性误吸吞咽困难患者漏诊[21],可能会使此类患者面临吸入性肺炎、住院时间延长、医疗费用增加,甚至死亡的风险[22]。由于患者做吞咽动作时咽部肌肉无力或不协调,咽部出现异常的吞咽或运动反应,导致隐性误吸的发生。Ramsey等[23]发现,隐性误吸占脑卒中后误吸的25%~38%,出现隐性误吸的患者肺炎发生率远高于显性误吸,这可能与隐性误吸患者不能有效清除气道内异物,以及误吸发生时症状不显著延误治疗有关。因此,更加客观的吞咽检查措施如FEES 和VFSS,可被适当地用来对患者的吸入风险进行分层。然而,多种因素导致将患者运送到影像科进行VFSS不太可行[24]。
本研究分析50 例脑卒中吞咽障碍患者同时使用FEES 和VFSS 评估吞咽功能的具体情况,结果表明FEES 对隐性误吸和渗漏的敏感性优于VFSS,对会厌谷和梨状窝残留的评估具有高度一致性;并且可以观察咽喉部感觉障碍及咽收缩运动异常,可较好地预测误吸。FEES 对吞咽障碍程度判别,主要依据喉镜直视下有无穿透或误吸,有无会厌谷、梨状窝残留,以及保护性咳嗽反射是否存在。而且FEES 吞咽障碍程度评定结果与VFSS 吞咽障碍程度评分量表评分基本一致。
咽部运动功能受损往往预示误吸风险增加,本研究50 例中,47 例患者存在咽喉部感觉异常,35 例患者存在咽收缩运动障碍,两者同时异常者30例,且均发生误吸。Setzen 等[25]发现,咽喉部感觉障碍和咽收缩运动功能良好的患者中,仅15%发生误吸,而咽喉感觉障碍伴咽收缩运动障碍的患者中,误吸发生率为100%。
Kuo 等[26]的研究表明,在FEES 下评估咽喉部分泌物,可以很好地预测吸入食物和液体的情况;Murray分泌物分级2级或以上预测误吸的敏感性和特异性分别为74%和90%。
FEES 属于一种简单易行的检查手段,床边就可进行,无需搬动患者,并且没有辐射,短时间内可多次进行,检查者可直观观察被检者咽喉部解剖结构及运动功能有无异常[1]。对于脑卒中后咽期吞咽障碍的各种临床表现具有独特优势,如分泌物潴留增多、咽喉部感觉减弱、声带麻痹、咽喉部占位、轻微渗漏、残留部位及程度等方面。该项测试能够了解患者自主进食情况,患者在床边就可进行准确评估,及早发现误吸风险。依据FEES 检查结果,对患者进食的食物类型、进食姿势进行调整,帮助患者尽可能减少误吸,并以此判断被检者是否可停止管饲,经口进食,或间歇性经口进食。为患者制定个体化进食方案,本研究中实现经口进食患者,均未出现吸入性肺炎,营养指标也在正常范围。
有研究指出FEES 无法评估吞咽过程中的口腔期和食管期[27]。本研究发现,可根据此期咽喉部溢流、溢流量、残留部位、残留量,对口腔和食管内情况做出间接判断,与VFSS 的检查结果基本一致。本研究中50 例患者行FEES 检查时,发现4 例患者反复吞咽后,咽喉部清除率较低,梨状窝仍有大量食物残留,怀疑存在食管期功能障碍,经VFSS检查证实,3例为环咽肌开放不全,1 例为食管蠕动缓慢。并且,随着内镜材料发展的进步,内镜已可弯折180°,使通过FEES 观察口腔期成为可能。进行检查时,在软腭处将内镜进行翻折,便能清楚观察到口腔、舌部运动情况,及食团推进过程[28]。
VFSS 作为吞咽障碍评估“金标准”[29],其独特优势为可观察吞咽各个阶段食团的变化,明确吞咽障碍严重程度、是否发生误吸和渗漏及其原因、有无气道保护措施及代偿策略等。它可以准确观察到口腔期、咽期及食管期整个的吞咽动作,从开始至结束。但也有不可忽略的缺点,即只能显示一个平面上的影像,并且由于颈部组织复杂,影像往往会重叠隐匿,需要多角度变换体位才能看清;还存在组织显像不清晰、对比度差、细微的组织结构病变无法辨识的缺点[30];并且患者需要转运至放射科,暴露于辐射之下。
本研究还存在局限性。样本量较少,未对卒中部位与吞咽功能障碍的机制影响具体分析,未对患者康复治疗后的吞咽情况再次评估,需扩大样本量,进行更加深入的研究。
4 结论
FEES 和VFSS 在咽期吞咽障碍的诊断方面具有较高的一致性,但又各有优势。FEES 操作简单,无辐射,可发现VFSS 不能发现的轻微吞咽障碍,以及器质性病变,并可了解患者咽喉部感觉以及咽收缩运动,对隐性误吸具有更高的敏感性,结合VFSS 可全面评估吞咽障碍并指导康复治疗,评估康复治疗效果。
利益冲突声明:所有作者声明不存在利益冲突。
