两种不同术式治疗肝外胆总管结石的 有效性与安全性评价
2023-03-15刘业涛
邵 懿,刘业涛
(黄冈市黄州区人民医院普外一科,湖北 黄冈 438031)
肝外胆总管结石的发生主要是由于胆汁淤积、细菌感染等因素造成,临床症状多表现为黄疸、腹痛等,若未及时得到治疗可引发胆道出血、急性胆囊炎等多种并发症,对患者的身心健康造成严重影响。肝外胆总管结石在临床上常使用的治疗方式为外科手术,常用的有内镜逆行胰胆管造影术(ERCP),其通过球囊扩张和结石取石网篮平滑地清除大多数胆总管结石,但该术式有发生十二指肠穿孔、急性胰腺炎等并发症的风险,若取石不尽或失败,可能需二次手术[1]。近年来,随着腹腔镜技术的不断发展和成熟,腹腔镜胆总管切开取石术(LCBDE)逐渐被应用于临床,相比于ERCP,该术式具有对患者创伤小、对腹腔内脏刺激小等优势,减轻了患者的病痛,已成为目前临床治疗胆总管结石更好的选择[2]。本研究旨在对比ERCP和LCBDE对肝外胆总管结石患者的疗效,现报道如下。
1 资料与方法
1.1 一般资料 根据随机数字表法将黄冈市黄州区人民医院2020年6月至2021年6月收治的82例肝外胆总管结石患者分为两组,各41例。对照组中男、女患者分别为20、21例;年龄30~75岁,平均(51.98±7.99)岁;病程3~10个月,平均(7.54±2.11)个月;胆总管单发结石23例,胆总管多发结石18例。观察组中男、女患者分别为22、19例;年龄31~76岁,平均(52.03±8.01)岁;病程4~10个月,平均(7.31±2.12)个月;胆总管单发结石24例,胆总管多发结石17例。两组患者一般资料对比,差异无统计学意义(P>0.05),组间可比。纳入标准:符合《肝胆管结石病诊断治疗指南》[3]中的诊断标准者;结石直径<2.5 cm者;原发性胆管结石,且胆囊未发生病变者等。排除标准:合并严重心、肺功能损伤者;近期使用过抗凝药物及阿司匹林者;合并胆总管畸形与狭窄者;急性胆管炎患者与肝、胆恶性肿瘤者等。研究已获得院内医学伦理委员会批准,患者及家属已签署知情同意书。
1.2 手术方法 两组患者术前均进行6~8 h禁食、禁水。对照组患者使用ERCP治疗:患者左侧卧于手术台,进行局部麻醉,将十二指肠镜从患者口部插入,经十二指肠大乳头,进入胆胰管,将选择性胆管经胆总管开口处插入,置入人造影胆管,将泛影葡胺造影液(35%)通过胆管注入,并透过X线荧光屏明确胆管解剖结构,确定患者胆管结石的位置、大小及数量;通过十二指肠大乳头开口部,行碎石器碎石,经取石网篮取石,取石后经胆管造影观察确认结石取净,术后放置鼻胆管引流2~3 d,完成手术。观察组患者接受LCBDE治疗:患者取仰卧位,实施气管插管进行全身麻醉,使用四孔操作法:在患者脐上作观察孔(10 mm),在剑突下稍偏右侧的位置处作10 mm主操作孔,分别在右腹直肌肋下3 cm左右位置处和腋前线肋下5 cm左右位置处作切孔(5 mm)用以辅助操作。使用气腹针实施穿刺,建立CO2气腹,并将CO2压力维持在12 mmHg(1 mmHg=0.133 kPa)。建立气腹后,用小电钩切开胆总管表面无血管部位的腹膜,对胆总管行穿刺处理,胆汁流出后,剪开胆总管前壁方向1.5 cm,将胆道镜通过主操作孔直接置入胆总管内,对肝外胆道情况进行探查,使用取石网篮将结石取出,用氯化钠注射液反复冲洗胆道并缝合肝外胆管切口后常规留置T管引流2~3 d,使用可吸收缝线缝合切口,完成手术。两组患者术后均给予抗炎、护肝等基础药物治疗,并于术后随访3个月。
1.3 观察指标 ①比较两组患者术中出血量、住院时间、术后肛门第1次排气时间、肠胃功能恢复时间。②于术前、术后3个月取两组患者清晨空腹静脉血4 mL,经离心(3000 r/min,10 min)取血清,使用全自动生化分析仪(成都斯马特科技有限公司,型号:BS-330)检测血清天门冬氨酸氨基转移酶(AST)、总胆红素(TBiL)、直接胆红素(DBiL)水平。③采用简明健康状况量表(SF-36)[4]评分评价患者术前、术后3个月生活质量,共8个项目,各项目总分100分,得分越低,生活质量越差。④记录两组患者术后切口感染、胆漏、胆道出血并发症发生率。⑤记录两组患者术后结石清除成功率和术后3个月复发率。
1.4 统计学方法 采用SPSS 20.0统计学软件进行数据分析,计量资料经检验均符合正态分布且方差齐,以(±s)表示,采用t检验;计数资料以[ 例(%)]表示,采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者手术情况比较 与对照组比,观察组患者术中出血量减少,住院时间、术后肛门第1次排气时间、肠胃功能恢复时间均缩短,差异均有统计学意义(均P<0.05),见表1。
表1 两组患者手术情况比较( ±s)
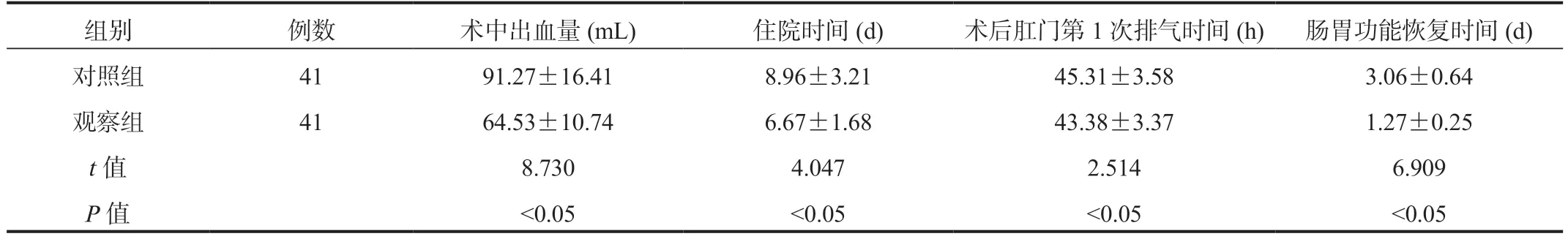
表1 两组患者手术情况比较( ±s)
组别 例数 术中出血量(mL) 住院时间(d) 术后肛门第1次排气时间(h) 肠胃功能恢复时间(d)对照组 41 91.27±16.41 8.96±3.21 45.31±3.58 3.06±0.64观察组 41 64.53±10.74 6.67±1.68 43.38±3.37 1.27±0.25 t值 8.730 4.047 2.514 6.909 P值 <0.05 <0.05 <0.05 <0.05
2.2 两组患者肝功能指标水平比较 较术前,术后3个月两组患者血清AST、TBiL、DBiL水平均降低,观察组低于对照组,差异均有统计学意义(均P<0.05),见表2。
表2 两组患者肝功能指标水平比较( ±s)
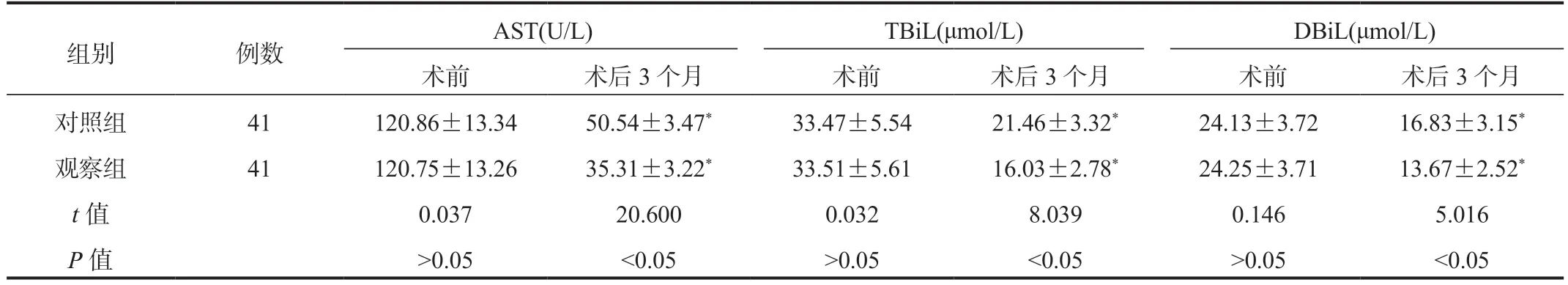
表2 两组患者肝功能指标水平比较( ±s)
注:与术前比,*P<0.05。AST:天门冬氨酸氨基转移酶;TBiL:总胆红素;DBiL:直接胆红素。
组别 例数 AST(U/L) TBiL(μmol/L) DBiL(μmol/L)术前 术后3个月 术前 术后3个月 术前 术后3个月对照组 41 120.86±13.34 50.54±3.47* 33.47±5.54 21.46±3.32* 24.13±3.72 16.83±3.15*观察组 41 120.75±13.26 35.31±3.22* 33.51±5.61 16.03±2.78* 24.25±3.71 13.67±2.52*t值 0.037 20.600 0.032 8.039 0.146 5.016 P值 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05
2.3 两组患者SF-36评分比较 较术前,术后3个月两组患者SF-36评分均升高,观察组高于对照组,差异均有统计学意义(均P<0.05),见表3。
表3 两组患者SF-36评分比较(分,±s )

表3 两组患者SF-36评分比较(分,±s )
注:与术前比,*P<0.05。SF-36:简明健康状况量表。
组别 例数 生理机能 躯体疼痛 精力 情感职能 术前 术后3个月 术前 术后3个月 术前 术后3个月 术前 术后3个月对照组 41 61.34±2.11 75.64±3.37* 54.33±3.27 67.84±4.61* 40.11±2.53 50.03±4.01* 39.64±2.15 62.52±4.61*观察组 41 61.47±2.13 87.77±4.13* 54.64±3.32 82.45±4.73* 40.32±2.61 63.51±4.37* 39.71±2.13 81.15±4.64*t值 0.278 14.571 0.426 14.164 0.370 14.553 0.148 18.238 P值 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05组别 例数 生理职能 健康状况 社会功能 精神健康 术前 术后3个月 术前 术后3个月 术前 术后3个月 术前 术后3个月对照组 41 51.46±2.53 61.95±4.37* 40.23±2.37 51.76±5.63* 43.16±2.67 59.17±4.16* 41.15±2.36 65.77±3.42*观察组 41 51.37±2.46 79.05±4.51* 40.15±2.22 71.03±5.46* 43.11±2.66 68.16±5.83* 41.17±2.34 83.61±4.76*t值 0.163 17.436 0.158 15.733 0.085 8.037 0.039 19.489 P值 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05
2.4 两组患者并发症发生情况比较 对照组患者发生切口感染5例,胆漏2例,胆道出血3例,并发症总发生率为24.39%(10/41);观察组患者仅发生切口感染1例,并发症总发生率为2.44%(1/41)。观察组患者并发症总发生率低于对照组,差异有统计学意义(χ2=8.504,P<0.05)。
2.5 两组患者结石清除成功率和复发率比较 对照组患者术后结石清除率为82.93%(34/41),术后3个月复发率为26.47%(9/34);观察组患者术后结石清除率为100.00%(41/41),术后3个月复发率为2.44%(1/41),观察组患者术后结石清除率高于对照组(χ2=5.623),术后 3个月复发率低于对照组(χ2=7.326),差异均有统计学意义(均P<0.05)。
3 讨论
肝外胆总管结石是胆道系统多发的疾病之一,可分为原发性和继发性胆管结石,结石导致胆管梗阻可引发胆汁淤积,引发感染,形成胆管炎,若梗阻持续加重,甚至导致脓毒血症,对患者生命安全造成威胁。ERCP是临床治疗胆总管结石常用的一种术式,手术过程中能对胆道及十二指肠的解剖结构进行保留,但ERCP手术过程中需要通过消化道注入造影液,该过程延长了取石时间,且创伤较大,会增加患者术后疼痛,从而导致术后并发症的发生率升高[5]。
LCBDE属于微创术式,手术切口较小,术中出血量较少,且手术过程中不会对胃部幽门括约肌造成损伤,能使十二指肠蠕动功能保持正常,促进术后消化道系统功能快速恢复;另外,术中通过胆道镜进行探查,能清晰地观察到胆道结石情况,确保一次性清除干净,避免二次手术[6-7]。本研究中,与对照组比,观察组患者术中出血量减少,住院时间、术后肛门第1次排气时间、肠胃功能恢复时间均缩短,SF-36评分均升高,并发症总发生率和术后3个月复发率均降低,术后的结石清除率升高,表示与ERCP相比,LCBDE能提升肝外胆总管结石患者结石清除率,加快患者胃肠道恢复,提升生活质量,降低并发症发生率,减少复发。
肝外胆总管结石由于结石从胆囊排出后经胆总管进入十二指肠,在排出过程中胆总管会被暂时堵塞,导致肝功能受损,从而使血清AST、TBiL、DBiL水平异常升高[8]。ERCP手术过程中导致胆管口反复扩张,对机体产生了外力损伤,增加了对肝、胆结构的刺激,不利于肝功能的恢复[9];而LCBDE手术过程中腹腔镜能将手术视野放大,使肝外胆管周围粘连情况清晰暴露出来,有利于手术操作者对其进行细致分离,避免了对肝脏器官的进一步损伤,促进术后肝功能恢复[10]。本研究中,术后3个月观察组患者血清AST、TBiL、DBiL水平均低于对照组,表示与ERCP相比,LCBDE能减少肝外胆总管结石患者肝功能损伤,加快恢复。
综上,与ERCP相比,LCBDE治疗肝外胆总管结石患者能够减少术中出血量,缩短住院时间,利于患者术后肠胃功能恢复,且结石清除率高、复发率低,对患者肝功能损伤较小,安全性高,可在临床推广使用。
