短期胰岛素泵强化治疗在重症病毒性肺炎合并应激性高血糖治疗中的疗效观察
2023-03-11蒋晓鸣苏楠
蒋晓鸣 苏楠
流感病毒感染随季节周期性爆发流行,主要累及肺部,可快速进展为重症肺炎(severe pneumonia SP),多脏器衰竭,死亡率较高,是全球性的公共卫生难题[1]。重症肺炎所致机体应激状态下血糖居高不下,成为感染难以控制、加重组织和脏器损伤、病情恶化的重要诱发因素,故治疗过程中需加强对血糖的控制[2]。目前临床用于控制血糖的主要治疗方案有口服降糖药、皮下注射胰岛素、胰岛素泵等治疗方案[3],胰岛素泵根据给药方式不同可分为静脉胰岛素泵和皮下胰岛素泵,在重症病毒性肺炎所致的应激性高血糖治疗方面目前两种给药方式尚缺乏重要的临床研究。本文首次回顾性分析了静脉胰岛素泵和皮下胰岛素泵两种短期强化治疗方案在重症病毒性肺炎的临床疗效。
资料与方法
一、 一般资料
收集我院2018年9月至2021年9月确诊为重症病毒性肺炎合并应激性高血糖患者53例,其中H7N9感染患者21人、H5N1患者 8人、H3N2患者13人、H1N1患者7人、腺病毒患者4人(表1),所有重症病毒感染患者诊断均经核酸分子确定。重症肺炎诊断标准依据中华医学会呼吸病学会分会制定的《中国成人社区获得性肺炎诊断和治疗指南(2016年版)》[4]。以空腹血糖≥7.1mmol/L或随机血糖≥11.1mmol/L 作为应激性高血糖诊断标准,该研究中应激性高血糖包括基础疾病无糖尿病的患者,以及血糖控制不佳的糖尿病患者,因为研究表明糖尿病是影响病毒性肺炎发生及预后的独立危险因素[2]。本研究符合《世界医学协会赫尔辛基宣言》相关要求并通过医院伦理委员会审批(伦理编号:(2022)伦研批第217号)。
二、研究方法
53例重症病毒性肺炎合并应激性高血糖患者根据给药方式的不同将短期胰岛素强化治疗方案分为两组,一组为静脉胰岛素泵持续泵入的治疗组(n=27),即将50U常规胰岛素加入50mL生理盐水,微量泵速度为2~6U/h,另一组为常规胰岛素泵皮下持续泵入的对照组(n=26),两组患者在性别和年龄方面没有差异,两组患者均每小时监测血糖一次,血糖降到7.8mmol/L认为达标,最终目标控制在4.1~7.8 mmol/L,待血糖稳定后两组患者都逐渐过渡为口服降糖处理或规律胰岛素皮下注射治疗,血糖检测频率改为常规的三餐前后+晚上22点,具体分组情况(见表1)。
三、观察指标
主要观察指标包括血糖变化、血糖达标时间、低血糖反应率、低钾发生率、继发感染率、多脏器衰竭发生率(MODS)、1周后APACHEⅡ评分、机械通气时间、死亡率、住院时间等。
四、统计学方法
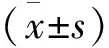
结 果
一、两组患者血糖变化
两组降糖治疗方案在24小时之内均能使重症病毒性肺炎患者升高的血糖降到4.1~7.8 mmol/L的目标范围之内,二者无显著差异(P>0.05 ),但相比于对照组,治疗组血糖达标时间更短[(6±1.12)h vs ( 8±1.21)h,t=-5.061,P=0.001],差异显著,对照组降糖速度则相对更平稳,血糖达标时间则更长(图1)。

表1 两组患者临床资料比较

图1 两组患者血糖变化趋势
二、两组患者临床疗效比较
治疗组第7天APACHEⅡ评分明显低于对照组,差异有统计学意义。治疗组MODS发生率、继发感染率、住院时间均小于对照组,差异显著(P均<0.05),但总机械通气时间和28天死亡率,差异无统计学意义(P>0.05)(表2)。
三、两组患者治疗后血清炎性指标变化
两组患者经过积极治疗,在第7天复查血清炎性指标C-反应蛋白(CRP)、降钙素原(PCT)、白介素-6(IL-6)和肿瘤坏死因子(TNF-α),与对照组相比,治疗组IL-6和TNF-α下降更明显,差异具有统计学意义(P均<0.05)。而两组之间CRP和PCT均无明显差异,无统计学意义(P>0.05)(表3)。
四、两组患者相关并发症比较
治疗组发生过2例(7.41%)严重低血糖事件,对照组为1例(3.85%),但均未导致严重的低血糖反应,两组患者在低血钾、心律失常及严重心律失常发生率方面比较均无统计学意义(P>0.05)(表4)。
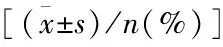
表2 两组患者治疗后临床疗效比较
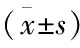
表3 两组患者治疗后血清炎性指标变化比较

表4 两组患者治疗后并发症比较[n(%)]
讨 论
近年来,流感病毒感染高发,特别在秋冬和冬春交替季节发生率较高,流感病毒引起的重症肺炎进展快,死亡率高[1]。研究显示重症肺炎激发的应激反应会导致机体神经内分泌及代谢功能的紊乱,血糖升高就是其典型的表现之一,甚至大幅增加罹患糖尿病的风险[5]。而高血糖又会加重感染,损害组织和脏器功能,使病情恶化[2]。“感染-代谢紊乱-血糖升高-加重病情”呈恶性循环,因此应激性高血糖和糖尿病是影响重症病毒性肺炎预后的独立危险因素,如何快速有效地控制应激性高血糖是重症病毒性肺炎治疗及预后的重要一环。
孙磊等[6]研究显示短期内胰岛素强化治疗方案可有效降低多脏器衰竭(MODS)发生率、机械通气时间、住院时间和APACHEⅡ评分等指标,显著改善重症肺炎的预后。杨铮雯等[7]的研究亦显示短期内胰岛素强化治疗显著降低CRP、PCT及IL-6水平,有效减少机械通气时间、抗生素使用时间、发热时间、VAP发生率、第4天及第7天APACHEⅡ评分,但不降低28天死亡率、住院感染率及MODS率。高芸等[8]的研究显示不同血糖控制水平与老年重症肺炎预后密切相关,血糖水平控制在6.0~8.0mmol/L范围内的患者APACHEⅡ评分为(20.09±1.51)分,比血糖水平控制为8.0~10.0 mmol/L患者的(21.77±1.32)分,血糖水平控制为10.0~12.0 mmol/L患者的( 23.01±1.27)分都低,当血糖水平控制在6.0~8.0 mmol/L范围时,患者的心功能状态最好,并发心脏疾病的风险最低。肖亮等[9]的研究显示短期胰岛素强化治疗对重症肺炎患者全身炎症及应激反应均具有抑制作用,改善患者的预后。
重症病毒性肺炎是重症肺炎中最常见的类型,特别是人感染高致病性禽流感肺炎(H7N9)和腺病毒肺炎,进展快,死亡率极高。我们的临床工作研究发现,这类病人易合并有糖尿病,且血糖控制不佳,还有一部分虽无基础糖尿病,但起病后易合并严重的应激性高血糖,合并多脏器衰竭、继发院内感染、脱机时间及住院时间较长,死亡率高。孙杰等[10]研究发现糖尿病合并重症肺炎患者实施胰岛素泵持续降糖治疗效果更好,可提升病情控制效果,促进患者早日恢复,且能降低低血糖风险。
该文回顾性研究分析显示,短期内胰岛素强化治疗方案静脉泵治疗组和皮下泵对照组均能使重症病毒性肺炎患者升高的血糖快速降到4.1~7.8mmol/L的控制范围之内,但胰岛素静脉泵入的治疗组降血糖速度更快,可以使血糖在很短的时间内快速降到理想的控制范围,对照组降糖速度则更平稳,降到4.1~7.8 mmol/L的控制范围血糖水平需要时间更长(图1)。与对照组相比,治疗组在第7天APACHEⅡ评分明显低于对照组[(7±2.02) vs (12±2.43),P=0.001],MODS发生率、继发感染率、住院时间也均小于对照组(P<0.05),差异有统计学意义,说明短期内胰岛素静脉泵强化治疗方案患者疗效显著,但两组患者在总的机械通气时间(P>0.05)和28天死亡率(P>0.05)方面无统计学差异,说明两组强化降糖方案尚不能改善患者总体预后。在并发症方面,治疗组发生过2例严重低血糖事件,对照组为1例,但均未导致严重低血糖反应(P>0.05),在低血钾、心律失常及严重心律失常发生率方面两组比较差异均无统计学意义(P>0.05),说明短期内胰岛素强化治疗静脉泵和皮下泵,两种给药方式均是安全的,而静脉泵组血糖达标时间更快。
综上,我们的临床数据研究显示,短期静脉胰岛素泵强化治疗方案可以快速平稳地控制应激性高血糖,改善患者APACHEⅡ评分,降低多脏器衰竭及继发感染发生率,从而降低总住院时间,操作方便,低血糖风险与常规胰岛素皮下泵没有明显区别,在临床上值得推荐。
