复苏性主动脉球囊阻断术治疗不可压迫性躯干出血效果的系统评价
2023-03-01黄虹皓张文馨吴西强邬晓臣戴睿武张近宝
刘 建,辛 梅,黄虹皓,杨 柯,李 霞,张文馨,吴西强,邬晓臣,戴睿武,张近宝
1.川北医学院,四川 南充 637100; 2.中国人民解放军西部战区总医院心血管外科,成都 610083; 3.中国人民解放军西部战区总医院普通外科,成都 610083
阿富汗和伊拉克战争研究表明,高达80%可能存活的患者最终死于难以救治的出血[1-2]。损伤后的出血类型分为可压迫性出血和不可压迫性出血,这取决于出血控制措施是否能在损伤后立即应用。可压迫性出血大多源于肢体损伤,可通过直接加压或止血带进行处理。而那些在应急状态下难以采用压迫止血方式处理的出血被称作不可压迫性出血,由于其大多发生在躯干内部部位,因而被称为不可压迫性躯干出血(non(compressible trunk bleeding,NCTH)。NCTH的发生部位主要为胸腔、腹腔、盆腔内器官或脉管系统。对阿富汗和伊拉克冲突的全面病死率研究报告,91%的潜在可存活患者的死亡与NCTH有关,控制NCTH仍然是军医在战场上为减少可预防死亡关注的焦点[3]。
复苏性主动脉球囊阻断术(resuscitative endovascular balloon occlusion of the aorta,REBOA)是一种将血管内球囊放置在主动脉近端进而控制躯干出血的手术。这项技术将柔性导管快速插入股总动脉,并使用超声或依靠体表标志确定穿刺位置,通过阻止球囊外的血液流动,进而阻止远端区域的动脉出血,增加心脏后负荷及冠状动脉和大脑的灌注。球囊可置入I区或Ⅲ区,I区从左锁骨下动脉起点延伸至腹腔动脉,通常用来防止腹内出血,例如肝或脾损伤。Ⅱ区从腹腔动脉延伸至最低肾动脉,一般不作为阻断部位,Ⅲ区从最低肾动脉延伸至主动脉分叉,通常作为阻断骨盆部位大出血的区域。
1954年,Hughes[4]发表了首份REBOA治疗失血性出血的报告,并推测早期使用REBOA对挽救生命有重要作用。但在接下来的50年里,大量研究表明REBOA术后会导致严重的远期并发症,如肠系膜坏死、下半身缺血和肾损伤等。而夹闭降主动脉的复苏性开胸术(resuscitative thoracotomy,RT)作为一种较为保守的手术方式同样可以提高NCTH患者生存率,因此RT取代了REBOA,被用作控制极端患者不可控的躯干出血的标准方法,而REBOA在创伤中的应用报道则较为稀少。2010年开始,便携式手持超声仪和部分主动脉球囊闭塞(P-REBOA)等新技术的出现与一系列临床前研究的成功引起了国际上再次对REBOA的广泛关注。2011年,3名军队血管外科医师在运用主动脉球囊阻断成功治疗破裂动脉瘤后,建议在治疗躯干大血管出血时,REBOA可以作为RT的替代方法[5]。2014年以来,美国联合创伤登记临床实践指南已将REBOA作为一个选项,用于在手术区的前沿医疗环境中治疗不可控的NCTH伤员[6]。随后美国食品和药物管理局于2016年批准了ER-REBOATM(Prytime Medical Inc,Boerne,TX)。现在REBOA在民用与军事创伤上的适应证与适用性在继续扩大,REBOA已被宣传为“预防心血管崩溃的有效主动措施”,而不是“复苏开胸手术的反应性措施”。
本研究目的是评价REBOA分别在院前与院内环境下治疗NCTH的生理影响,讨论哪些领域研究可能是进一步推进该技术应用的关键。
资料与方法
1 研究对象
2015—2020年所有院前、院内环境下接受REBOA治疗的文献,包括民用与军事环境。所研究的文献中,需要描述笔者研究的变量:文献时间、伤害类型、Zone分区、球囊阻断时间、手术所处的环境、对象、样本量和结果。排除数据集重叠、可比性低、研究类型不符、人为干扰及缺少2个以上变量的文章。
2 研究方法
从PubMed、Embase、Cochrane等数据库进行搜索文献,使用“REBOA”、“复苏性主动脉血管内球囊闭塞”、“球囊闭塞”、“院前环境止血”等关键词对文献进行回顾。最初的搜索产生了1 039条结果,其中确定了320篇与研究相关的文章,这些文章适用于院内外科重症监护、院前紧急救治、军事救治转移等。笔者从中选择了包含原始数据、且有所需研究项目的临床文章。将收集的文章分为:院内、院外,将院前环境分为军事环境与民用环境,分别将各个环境下的REBOA治疗进行总结对比和观察趋势。
3 统计学分析
采用Excel表进行双人录入,应用SPSS 20.0统计软件进行分析。计算不同环境下总的样本量,不同损伤类型人数,接受REBOA不同分区治疗人数、球囊平均扩张时间、平均存活率。
结 果
1 REBOA临床使用总体情况
将各个环境下的REBOA治疗相关文献进行总结对比和观察趋势(表1)。从中观察REBOA临床使用情况(表2),院前环境下进行REBOA手术共有47例,存活41例(87.2%),穿透伤19例(40.4%),钝性损伤28例(59.6%),接受REBOA I区治疗26例(55.3%),接受REBOA Ⅲ区治疗21例(44.7%),球囊扩张时间为36.8min。其中军事环境下存活30例(96.8%),穿透伤19例,钝性损伤12例,接受I区治疗25例(80.6%),接受Ⅲ区治疗6例(19.4%),球囊扩张时间28.2min。民用院外环境下存活11例(68.8%),无穿透伤患者,钝性损伤16例,接受I区治疗1例(6.3%),接受Ⅲ区治疗15例(93.7%),球囊扩张时间为58min;院内环境进行REBOA手术共705例,存活295例(41%),穿透伤138例(19.6%),钝性损伤549例(77.9%),其他损伤18例(2.6%),接受REBOA I区治疗493例(74.3%),接受Ⅱ区治疗16例(2.4%),接受Ⅲ区治疗155例(23.3%),球囊扩张时间36.8min。
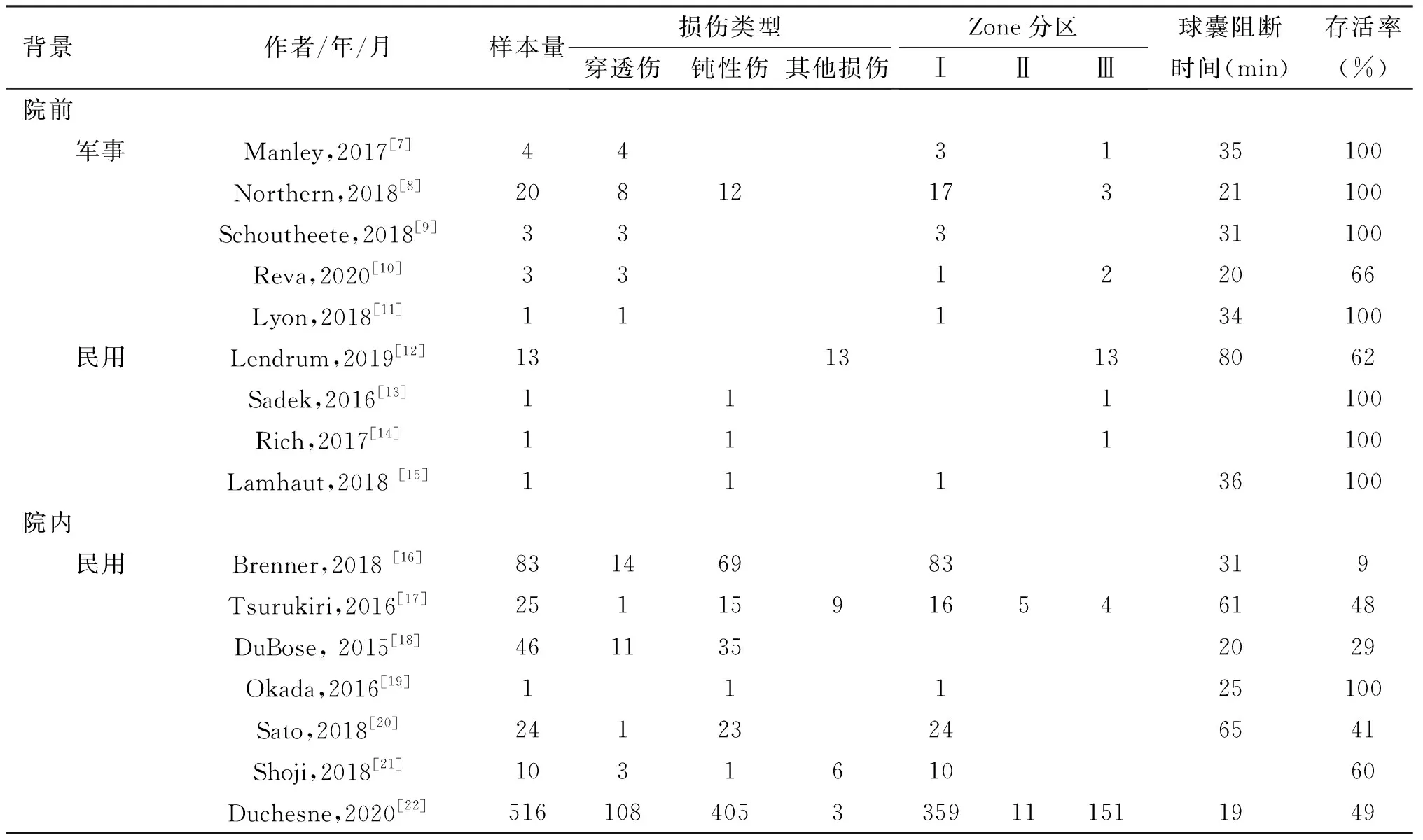
表1 院前、院内环境下接受REBOA治疗的文献
2 院内与院前环境比较
从表2分析得知院前环境下使用REBOA的生存率(87.2%)高于医院内进行REBOA治疗的生存率(41.8%)。证明了在严重出血期间,早期止血的院前环境生存率高于院内环境。而在REBOA治疗相关的研究中,Lendrum等[12]声明与开胸治疗比较,院前环境下进行REBOA治疗,可以提高生存率。
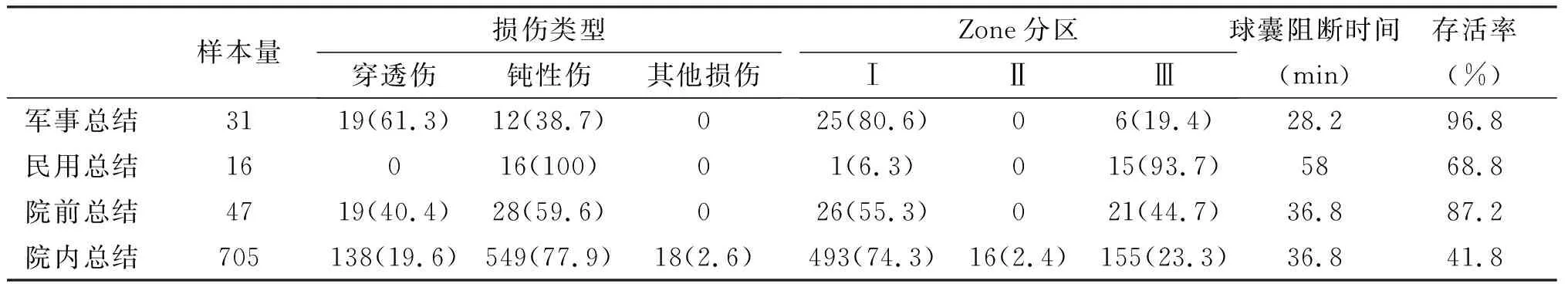
表2 REBOA临床使用总体情况[n(%)]
3 军事与民用环境比较
同样是处于院前环境,军事环境下的REBOA存活率(96.8%)远高于民用环境下的REBOA(68.8%)。与笔者收集的文献结论相同,Campbell等[23]研究认为在军事冲突区进行REBOA手术是具有可行性的,且存活率超过98%。Northern等[8]发布了目前军事环境下使用REBOA治疗的最大数量,在I区(n=17)和Ⅲ区(n=2)中放置REBOA导管实现主动脉闭塞,主动脉闭塞时收缩压(systolic blood pressure,SBP)平均增加56mmHg,没有与介入相关部位的并发症,患者均存活至下一级护理。Manley等[7]研究也展示了相似的研究,军医通过手持超声的帮助进行REBOA手术在主动脉I区(n=3)和Ⅲ区(n=1)中定位和充气,没有介入相关并发症,所有患者在稳定的情况下运送到下一梯队护理。尽管笔者没有得到下一梯队护理的患者存活率数据,但是REBOA能在严重缺乏医疗资源的情况及时救治并转移NCTH患者确是有目共睹的。Schoutheete等[9]则直接表明相比损伤RT等其他止血方式,REBOA更适合资源匮乏的院前险峻环境。
4 Zone分区与环境影响
笔者将收集的文献整理出不同环境下的不同Zone分区存活率(表3),院前环境进行REBOA Ⅰ区手术存活率远高于Ⅲ区,其中军事与民用环境下进行Ⅰ区手术目前存活率均为100%,Ⅲ区手术存活率略低于I区。院内环境下I区手术的存活率与Ⅲ区相差无几。尽管目前Brenner等[16]研究证明,行REBOA I区手术易导致更多的远期并发症。Tsurukiri等[17]研究表明I区急诊室存活率高于Ⅲ区,24h存活率低于Ⅲ区。但在资源匮乏,急需紧急止血的院前环境,接受I区治疗意味着患者生命体征立即稳定,能在转移后方医疗支援,延长患者生命时间上起着重大作用。相似的是,Schoutheete等[9]研究证明了险峻的院外环境,接受REBOA I区治疗更有利于患者血液复苏。
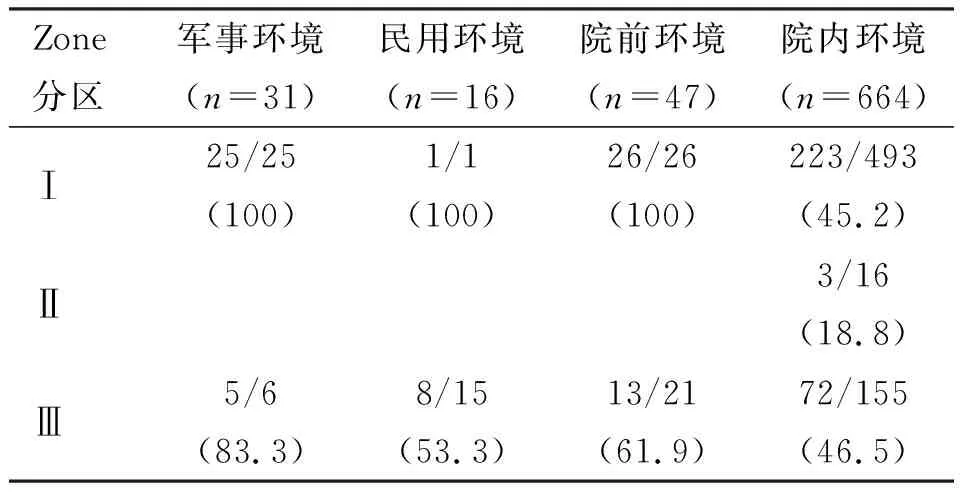
表3 不同环境下的不同Zone分区存活率[n(%)]
5 受伤类型影响分析
通过对不同受伤类型进行分析(表2),笔者发现军事环境下的穿透伤数量(n=19)高于钝性损伤(n=12),而民用环境中则相反。Sadeghi等[24]报告了来自6个不同国家的民用环境病例,结果显示88%的病例为钝性损伤(n=84),穿透伤仅占10%(n=9)。而2002—2010年伊拉克阿富汗战争数据显示,在NCTH战士中穿透伤病例数量高于钝性损伤或两者混合损伤以穿透伤致命为主[25]。因此,不同的环境下不同受伤类型所占比例也不同,而不同的受伤类型其致命程度与诊断难度也大为不同,这也就导致REBOA的治疗方式、存活率具有一定的差异。
讨 论
在军事环境中,50%的死亡人数与创伤失血性休克有关,死亡原因大多数是不受控制的NCTH,因此在战争时期,军医快速有效地管理出血患者对于患者存活预后良好至关重要。本文首先讨论REBOA在不同环境、不同Zone分区与不同受伤类型之间的存活率差异。可以看出REBOA在院内和院前环境中都取得了许多技术进步,特别是在战场上对重伤士兵的紧急复苏。使用这项技术能够通过支持患者的循环,实现损害控制复苏和明确的外科出血控制,大大提高士兵存活率。但完全REBOA广泛用于院前环境NCTH仍然存在诊断难、插管技术简陋、并发症严重和病死率过高等限制。为了解决完全REBOA带来的弊端,提出了P-REBOA目前具有巨大潜力的治疗方式。相比较而言,P-REBOA在平均动脉压波动、机体代谢、病死率方面均优于完全REBOA[26-28]。有理由相信未来的REBOA止血技术会在P-REBOA方向进一步发展。
院前环境与院内环境的资料比较中,REBOA目前一个有争议的地方是其在院前环境中使用的潜力。影响REBOA推广使用的主要挑战之一是难以诊断出血性休克的患者,特别是在钝性创伤、NCTH以及具有创伤性脑损伤成份的多发性创伤。虽然研究文献表明在军事环境下,患者的存活率高达96.8%,但这些数据所收集的患者均是已经确认出有出血性休克的风险,进而进行针对性治疗。因此在院外环境诊断出血性休克患者,需要更好地诊断工具和对患者出血程度、速率和轨迹的预测性评估。由于现代战争作战形式及战斗力的改变,随着此技术在我军医疗保障部队的推广,可提高我军在前沿作战的卫勤保障能力,有效提高我军受伤官兵的存活率。
局限REBOA的另一方面与快速准确血管插管技术有关,特别是严峻的条件、高度活动性的军事环境、缺乏可视化设备和急重症患者状态可能会进一步使血管插管困难,进而使REBOA置入复杂化。为了提高在战时环境下穿刺的成功率,可使用射频识别、便携式手持超声等新型装置来辅助动脉穿刺和确定REBOA位置,该类装置通过使用超声与径向动脉线监测血压以确认位置并防止球囊过度膨胀。
接受REBOA治疗后机体的远期并发症、血流动力学、生理机能紊乱也限制REBOA发展。治疗创伤失血性休克患者第一目标是紧急止血,而在此基础之上减少并发症,治疗生理机能紊乱成为REBOA下一步发展的方案。而血管内可变主动脉控制(intravascular variable aortic control,IVAC)无论在远期并发症、生理机能还是止血效果均强于REBOA。但IVAC是一种自动化的P-REBOA,通过精确地调节球囊体积,使少量血液流向球囊阻断处远端,在维持近端动脉血压的基础上有效控制出血量,并尽可能地减少远端脏器和肢体的缺血。目前大量研究人员已经将研究方向转向部分复苏性主动脉球囊阻断术。相信在未来不久,同时兼顾止血与减轻REBOA有害性的新型止血方式会更多出现在临床上。
总之,REBOA 能够快速且有效地控制胸腔、腹腔、盆腔内器官或脉管系统创伤后的不可压迫性躯干出血,具有创伤小、操作相对简单的优点,非常适合军事战争或灾害救援等特定条件下急救的需求,有望为危重伤员的救治或后送赢得时间。但同时该技术距离真正走向实际应用,还需要对最适宜的目标、优化的阻断技术和阻闭时间等问题进行进一步的研究。此外,对于该技术在军事领域的应用拓展,更应聚焦于特殊地域环境,例如针对诸如高原地区、高寒地区或热带地区作战的需求进行针对性优化和发展。
作者贡献声明:刘建:文献收集、数据分析、文章撰写及修改;辛梅:文献收集、论文审阅;黄虹皓:文献收集、分析数据;杨柯:文章审阅修改、经费支持;李霞:文献收集;张文馨、吴西强:文献收集、统计分析;邬晓臣:统计分析、指导论文撰写;戴睿武、张近宝:文章审阅修改、指导论文撰写、经费支持