认知功能障碍康复诊疗系统对脑梗死后认知功能障碍伴焦虑患者的干预效果研究
2023-02-22陈炜贾伟华蔺芳菊杨宝玲陈英冯建荣
陈炜,贾伟华,蔺芳菊,杨宝玲,陈英,冯建荣
脑梗死患者因脑组织缺血缺氧导致中枢神经损伤,经治疗后常伴有不同程度认知功能障碍,进而影响患者远期生活质量[1]。马明娟等[2]研究显示,脑梗死后认知功能障碍患者难以自主进行情绪调节,而长期存在压抑情绪可诱发焦虑症状,进一步加重病情,影响患者康复质量。因此,对于脑梗死后认知功能障碍伴焦虑患者,应积极给予相应治疗,以促进患者病情康复。既往临床常通过认知功能康复训练改善患者认知功能,以减轻认知功能障碍引发的各种不良事件[3]。但认知功能障碍患者自主训练能力较差,且长期训练会降低患者依从性,进一步影响训练效果,最终影响康复质量。认知功能障碍康复诊疗系统是一套结合虚拟和现实技术的康复系统,患者根据系统设定训练模式可灵活进行各项训练,且该系统将各项目与患者生活事物相结合,利于患者熟练掌握,顺利完成训练项目,以达到康复治疗的目的[4]。鉴于此,本研究将认知功能障碍康复诊疗系统用于脑梗死后认知功能障碍伴焦虑患者中,并分析其干预效果,旨在为改善患者认知功能和减轻其焦虑症状提供干预方案。
1 对象与方法
1.1 研究对象 选取2018年6月至2020年5月在北京市石景山医院神经内科门诊就诊的脑梗死后认知功能障碍伴焦虑患者116例,按照随机数字表法分为观察组和对照组,每组58例。纳入标准:(1)符合《神经病学》[5]中轻中度认知功能障碍的诊断标准,表现为语言、记忆、学习能力减退;(2)有明确脑梗死病史,脑梗死后3个月内评定为认知功能障碍;(3)意识清楚,但缺乏自理能力;(4)脑梗死前认知功能正常;(5)汉密尔顿焦虑量表(Hamilton Anxiety Scale,HAMA)[6]评分≥14分,有明确的焦虑症状。排除标准:(1)合并阿尔茨海默病;(2)合并先天性神经发育迟缓;(3)合并其他精神疾病,如抑郁症、精神分裂症等;(4)合并先天性视觉、听觉、语言障碍;(5)合并脑部恶性肿瘤;(6)脑梗死后发生颅脑损伤;(7)近期发生过急性应激事件;(8)因其他疾病导致的认知功能障碍;(9)脑梗死后存在肢体功能障碍,无法开展康复训练。两组性别、年龄、病程、受教育程度、认知功能障碍程度比较,差异无统计学意义(P>0.05),见表1。本研究经北京市石景山医院伦理委员会审批通过〔【2018】医伦审第(16)号〕,所有患者或家属签署知情同意书。
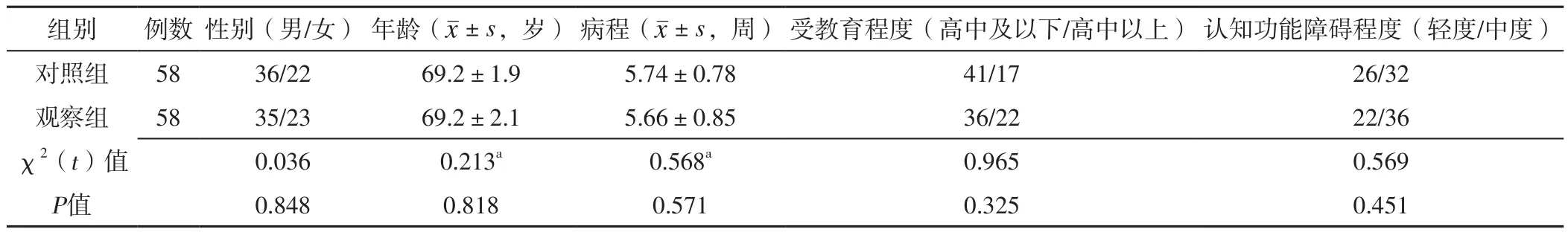
表1 两组一般资料比较Table 1 Comparison of general information between the two groups
1.2 干预方法
1.2.1 对照组 所有患者干预期间控制血压、血糖、血脂,给予营养神经、抗血小板类药物治疗,在此基础上对照组进行传统康复训练:(1)运动训练:包括体位管理、肢体摆放、维持关节活动度、平衡功能、步态训练等;(2)认知功能训练:根据洛文斯顿作业疗法认知评定量表(Loewenstein Occupational Therapy Cognitive Assessment,LOTCA)[7]和蒙特利尔认知评估量表(Montreal Cognitive Assessment,MoCA)[8]评估患者认知功能,结合评估结果制定下一步训练方案,对于存在思维障碍的患者,可使用实物、图片、积木等方式进行物品分类、数字排序等训练,主要培养患者解决问题能力;给予患者精神鼓励,鼓励其外出并自行返回,假设门锁住、迷路等场景,引导患者找出解决方法;定向障碍、注意障碍、语言障碍等训练方案同样结合患者实际情况制定,训练30~40 min/次,1次/d,5 d/周;训练期间,将训练场所环境装饰成患者喜爱的风格,以提高患者舒适度,减轻心理压力,同时给予其一定心理干预,可通过播放轻音乐、娱乐视频等方式改善患者情绪,共训练3个月。
1.2.2 观察组 观察组在对照组基础上联合认知功能障碍康复诊疗系统进行康复训练。采用BrainHome+认知康复管理系统(北京京师脑科学与脑健康研究院),根据量表评估结果为患者选择训练模块:(1)认知训练:①反应行为:根据屏幕显示的虚拟场景,患者在控制台上选择对应的按钮控制屏幕上的交通标志,避免发生碰撞,保证交通安全;②空间操作能力:主要训练患者对角度、位置及比例关系的控制,对维度及图片大小的估测,共5种训练模式;③平面操作及注意力:根据屏幕中显示的图片,在图库中选出与参考图完全或基本一致的图片;④记忆能力:训练前给出一幅图片或词汇,询问患者是否记牢,之后患者根据屏幕中显示的图片和词汇,操作控制台按钮选择训练前记住的图片和词汇;⑤逻辑思维能力:指导患者随机选择图库中的一张图片,将图片放于一组含有逻辑关系的图片序列中,确保序列完整;⑥计算能力:给出一列大小、数量近似的数字,训练患者数学运算能力,根据患者训练情况逐渐增加复杂度;⑦动眼能力:屏幕中设置一个“太阳”,指导患者点击控制台上方向按钮,使物体规律出现在太阳左右两侧;⑧搜索能力:设定要求,患者根据要求在成行成列的图形中找出在记忆能力训练中选择的图片。(2)舒缓焦虑:①欣悦感唤起训练:屏幕中设置不同情绪、表情的兔子头像,引导患者自主点击控制台按钮,找出“开心”的兔子,完成后继续进入下一关,直至患者找出所有关卡中“开心”的兔子;②本体感增强训练:屏幕中显示两双手,将四只手以反正面摆放,患者根据语音提示找出对应掌面或左右手;之后将两双手以不同角度和形态摆放,患者继续根据提示找出对应手掌;③渐进放松训练:屏幕中设置出鱼塘场景,水池中不断有鱼经过,患者需在鱼“吐泡泡”时发现鱼的位置,并点击按钮找出池塘中的鱼,该项目可设置不同等级,根据患者掌握情况进入下一级;④控制感增强训练:屏幕中设置一条河和多幅图片,图片中显示不同长度的树干,患者需根据河的宽度选择树干,以协助“猴子”过河,树干长度越接近河宽,得分越高;⑤注意转移训练:屏幕中设置货架,货架中放置不同食材,患者需根据清单购买食材,随着游戏进行,不断增加清单中食材需求数量和类型,增加游戏复杂程度,该项目根据患者掌握情况增加游戏难度;⑥掌控感提升训练:屏幕图片中显示对大脑有害和有益的物质,各物质以降落方式不断接近大脑,患者需点击按钮阻止有害物质进入大脑,该项目根据患者掌握情况逐渐增加游戏速度。若患者病情较重,难以完成各项目,可点击屏幕中“帮助”按钮协助通过,训练30 min/次,1次/d,5 d/周,共训练3个月。
1.3 观察指标 (1)认知功能。分别于干预前、干预3个月后采用LOTCA和MoCA评估两组患者认知功能。LOTCA包括定向力(第1~2项)、视知觉(第3~6项)、空间知觉(第7~9项)、动作运用(第10~12项)、视运动组织(第13~19项)、思维运作(第20~26项)6个维度,附加注意力及专注力(各1项);其中第1~2项为8分,第20~22项为5分,其余项为4分,注意力、专注力共4分,共计119分,得分越低表明患者认知功能障碍越严重[7]。MoCA包括定向力(6分)、延迟记忆力(5分)、命名(3分)、语言(3分)、抽象(2分)、注意力(6分)、视空间执行能力(5分),共计30分,得分越低表明患者认知功能障碍越严重[8]。(2)焦虑程度与日常生活活动能力。分别于干预前、干预3个月后采用HAMA评估两组患者焦虑程度,HAMA包括焦虑心境、紧张、害怕等14个条目,采用Likert 5级计分法(0~4分),共计56分,得分越高表明患者焦虑程度越严重[6]。分别于干预前、干预3个月后采用改良Barthel指数(modified Barthel Index,MBI)[9]评估两组患者日常生活活动能力,包括穿衣、进食、如厕等10个项目,满分100分,得分越高表明患者日常生活活动能力越高。(3)神经递质。分别于干预前、干预3个月后采集患者空腹外周静脉血4 ml,3 500 r/min离心10 min(离心半径10 cm),采用酶联免疫吸附试验(试剂盒购自上海晶抗生物工程有限公司)检测血清多巴胺(dopamine,DA)、5-羟色胺(5-hydroxytryptamine,5-HT)。(4)训练依从性。干预期间,采用本院自制依从性量表(量表重测信度为0.812,Cronbach's系数为0.844)评估两组患者训练依从性。依从性良好:患者可遵医嘱按时进行训练,直至训练结束未出现训练中断;依从性一般:患者偶见训练烦躁、厌倦等现象,导致训练中断;依从性差:患者无法自主进行训练,且表现出训练烦躁、厌倦等现象,甚至出现抗拒训练的情况。(5)随访结果。干预结束后,对两组患者进行为期1年的随访,随访期间每月进行1次电话随访,每3个月返院接受复查。随访期间采用HAMA评估患者焦虑症状是否完全消失(HAMA评分<7分表明不存在焦虑),计算HAMA评分<7分者占比。
1.4 统计学方法 采用SPSS 25.0统计学软件进行数据处理。符合正态分布的计量资料以(±s)表示,组间比较采用两独立样本t检验,组内比较采用配对t检验;计数资料以相对数表示,组间比较采用χ2检验;等级资料比较采用秩和检验。以P<0.05为差异有统计学意义。
2 结果
2.1 认知功能 两组干预前LOTCA评分、MoCA评分比较,差异无统计学意义(P>0.05);两组干预3个月后LOTCA评分、MoCA评分分别高于本组干预前,且观察组LOTCA评分、MoCA评分高于对照组,差异有统计学意义(P<0.05),见表2。
表2 两组干预前后认知功能比较(±s,分)Table 2 Comparison of cognitive function between the two groups before and after intervention
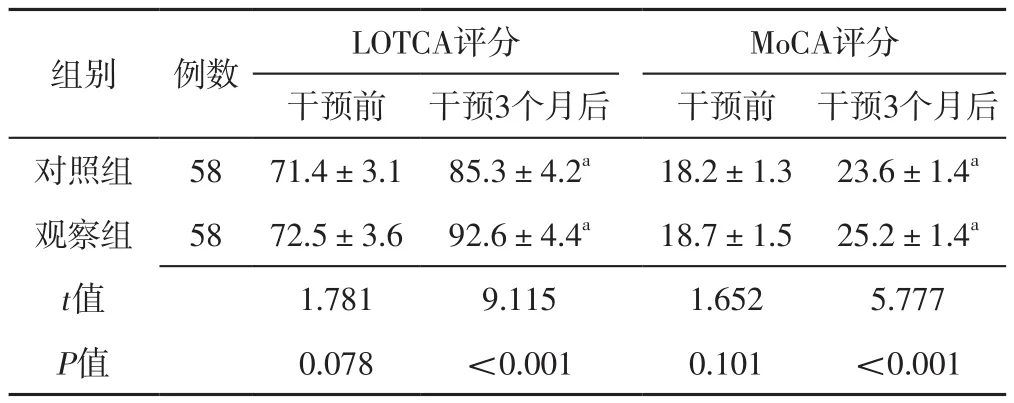
表2 两组干预前后认知功能比较(±s,分)Table 2 Comparison of cognitive function between the two groups before and after intervention
注:a表示与本组干预前比较,P<0.05;LOTCA=文斯顿作业疗法认知评定量表,MoCA=蒙特利尔认知评估量表
组别 例数 LOTCA评分 MoCA评分干预前 干预3个月后 干预前 干预3个月后对照组 58 71.4±3.1 85.3±4.2a 18.2±1.3 23.6±1.4a观察组 58 72.5±3.6 92.6±4.4a 18.7±1.5 25.2±1.4a t值 1.781 9.115 1.652 5.777 P值 0.078 <0.001 0.101 <0.001
2.2 焦虑程度、日常生活活动能力 两组干预前HAMA评分、MBI比较,差异无统计学意义(P>0.05);两组干预3个月后HAMA评分分别低于本组干预前,MBI分别高于本组干预前,且观察组HAMA评分低于对照组,MBI高于对照组,差异有统计学意义(P<0.05),见表3。
表3 两组干预前后焦虑程度、日常生活活动能力比较(±s,分)Table 3 Comparison of anxiety and daily living ability between the two groups before and after intervention
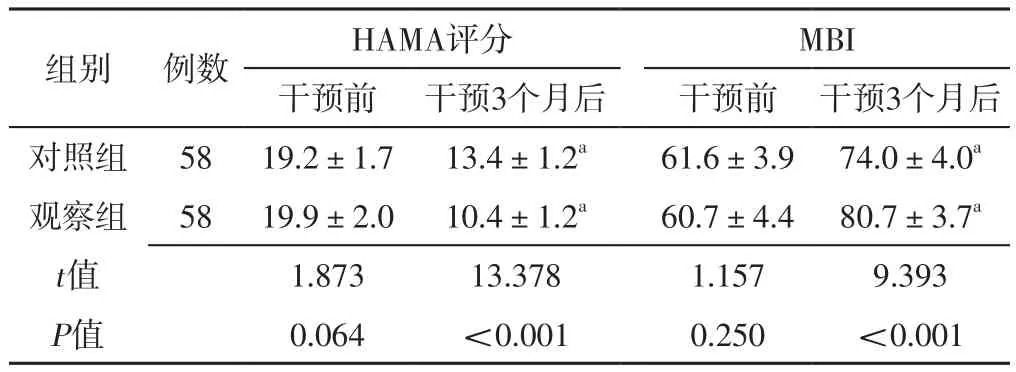
表3 两组干预前后焦虑程度、日常生活活动能力比较(±s,分)Table 3 Comparison of anxiety and daily living ability between the two groups before and after intervention
注:a表示与本组干预前比较,P<0.05;HAMA=汉密尔顿焦虑量表,MBI=改良Barthel指数
组别 例数 HAMA评分 MBI干预前 干预3个月后 干预前 干预3个月后对照组 58 19.2±1.7 13.4±1.2a 61.6±3.9 74.0±4.0a观察组 58 19.9±2.0 10.4±1.2a 60.7±4.4 80.7±3.7a t值 1.873 13.378 1.157 9.393 P值 0.064 <0.001 0.250 <0.001
2.3 神经递质 两组干预前DA、5-HT比较,差异无统计学意义(P>0.05);两组干预3个月后DA、5-HT分别高于本组干预前,且观察组DA、5-HT高于对照组,差异有统计学意义(P<0.05),见表4。
表4 两组干预前后神经递质比较(±s)Table 4 Comparison of neurotransmitters between the two groups before and after intervention
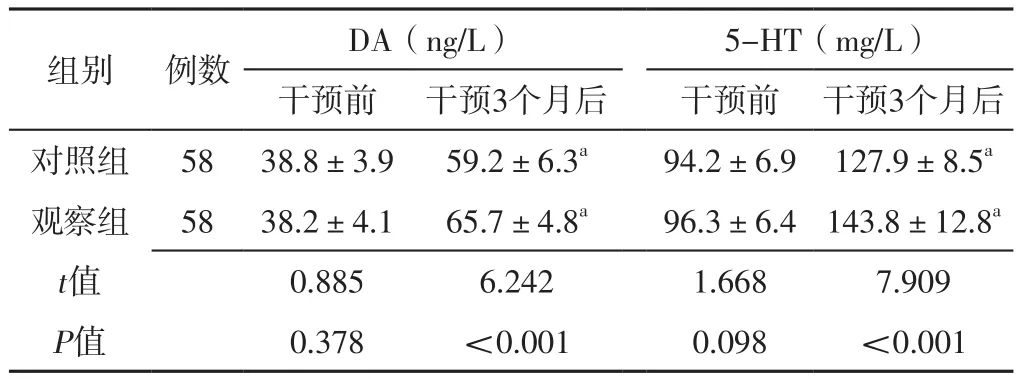
表4 两组干预前后神经递质比较(±s)Table 4 Comparison of neurotransmitters between the two groups before and after intervention
注:a表示与本组干预前比较,P<0.05;DA=多巴胺,5-HT=5-羟色胺
组别 例数 DA(ng/L) 5-HT(mg/L)干预前 干预3个月后 干预前 干预3个月后对照组 58 38.8±3.9 59.2±6.3a 94.2±6.9 127.9±8.5a观察组 58 38.2±4.1 65.7±4.8a 96.3±6.4 143.8±12.8a t值 0.885 6.242 1.668 7.909 P值 0.378 <0.001 0.098 <0.001
2.4 训练依从性 观察组训练依从性优于对照组,差异有统计学意义(Z=2.656,P=0.008),见表5。
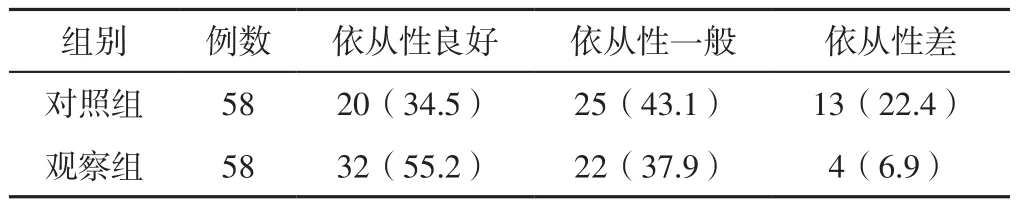
表5 两组训练依从性〔n(%)〕Table 5 Training compliance of the two groups
2.5 随访结果 随访1年后,观察组HAMA评分<7分者占比为65.5%(38/58),高于对照组的44.8%(26/58),差异有统计学意义(χ2=5.019,P=0.025)。
3 讨论
脑梗死后认知功能障碍患者因长期居家,丧失社交能力,易影响其情绪调节能力,导致消极情绪堆积,进而增加焦虑症发生风险。研究指出,焦虑可进一步加重患者不良情绪,减缓神经功能恢复,对认知功能障碍康复治疗效果造成一定影响[10]。因此,临床应给予脑梗死后认知功能障碍伴焦虑患者有效的康复干预,以减轻其焦虑症状,改善其认知功能。既往干预脑梗死后认知功能障碍患者多采用运动训练及认知功能康复训练,其在减轻患者认知功能障碍的同时可改善其运动功能,利于改善患者生活自理能力[11]。但认知功能障碍患者缺乏训练依从性,长期反复的康复训练可导致其抗拒、厌烦,进而导致训练中断,影响康复质量。认知功能障碍康复诊疗系统利用虚拟现实康复技术提供多种生活场景以刺激患者大脑皮质,促使患者记忆、思维等功能的恢复,进而减轻认知功能障碍程度[12]。
本研究结果显示,两组干预3个月后LOTCA评分、MoCA评分分别高于本组干预前,HAMA评分分别低于本组干预前,且观察组LOTCA评分、MoCA评分高于对照组,HAMA评分低于对照组。分析原因:认知功能障碍康复诊疗系统采用图文结合形式,为患者展示日常生活用品、场景等,并结合此类场景进行反应行为、空间操作能力、平面操作及注意力等训练,使患者逐渐熟悉以往生活方式,改善患者记忆功能,以此恢复学习、计算等能力,进而改善患者认知功能[13];还可以通过动眼、搜索能力训练等改善患者神经系统协调性,促进神经突触传导,以提高神经递质,修复神经功能,进而改善患者认知功能[14]。认知功能障碍康复诊疗系统还可以通过欣悦感唤起训练、本体感增强训练等减轻患者心理压力及长期训练带来的疲惫感,利于引导患者调节情绪,减轻焦虑症状[15];还可以通过注意力转移、渐进放松训练引导患者进行正向情绪调节,利于减轻消极情绪及焦虑症状[16]。
本研究结果显示,两组干预3个月后MBI分别高于本组干预前,且观察组MBI高于对照组。原因可能为:认知功能障碍康复诊疗系统可通过各项训练提高患者操作、计算、学习等能力;还通过控制感增强训练、掌控感提升训练改善患者对事物的掌控能力,进而改善患者日常生活活动能力[17]。研究指出,脑组织内DA、5-HT等神经递质降低可影响突触后神经元,增加神经功能障碍发生风险,进而诱发不同程度精神症状[18]。因此,升高DA、5-HT水平有利于减轻神经元损伤,进而减轻焦虑程度。本研究结果显示,两组干预3个月后DA、5-HT分别高于本组干预前,且观察组DA、5-HT高于对照组。究其原因为:认知功能障碍康复诊疗系统可通过欣悦感唤起、本体感增强、渐进放松训练等项目而改善患者神经协调性,提高大脑可塑性,利于纠正神经递质异常分泌,从而升高DA、5-HT水平。
本研究结果显示,观察组训练依从性优于对照组,分析原因为:认知功能障碍康复诊疗系统与传统康复训练比较,其内容相对丰富且生动,还可根据患者的喜爱设定训练场景,利于患者接受[19];且KIM等[20]研究指出,认知功能障碍康复诊疗系统将训练内容简单化,能够最大限度地降低训练难度,这有助于提高患者训练依从性。此外,本研究结果还显示,随访1年后观察组HAMA评分<7分者占比为65.5%,高于对照组的44.8%。分析原因可能为:认知功能障碍康复诊疗系统通过提高患者日常生活活动能力及训练依从性,促使其自主进行院外康复训练并长期维持,进而逐渐减轻焦虑症状及促进患者病情完全康复。
综上所述,认知功能障碍康复诊疗系统可有效改善脑梗死后认知功能障碍伴焦虑患者认知功能,减轻焦虑程度,提高患者日常生活活动能力、训练依从性,进而利于焦虑症状完全消失。本研究尚存在不足,如因相关研究偏少,本研究尚未与其他相似研究结果进行比较,且本研究未观察患者肢体运动功能和远期生活质量,未对认知功能障碍合并其他疾病(如抑郁、睡眠障碍等)患者进行研究,未来仍需大样本量、多中心研究进一步验证本研究结论,并重点分析认知功能障碍康复诊疗系统对脑梗死后认知功能障碍伴抑郁、睡眠障碍等患者的干预效果。
作者贡献:陈炜、贾伟华进行文章的构思与设计,撰写论文,负责文章的质量控制及审校;陈炜、蔺芳菊进行研究的实施与可行性分析;蔺芳菊、杨宝玲进行资料收集;陈英、冯建荣进行资料整理;陈炜、杨宝玲进行统计学处理;陈炜、冯建荣进行论文的修订;陈炜对文章整体负责,监督管理。本文无利益冲突。
