18F-FDG PET/CT预测Ⅰ~Ⅲ期非小细胞肺癌淋巴结转移的价值
2023-02-21黄明捷丘文明仇冰清何正中韦红娇刘子雅肖国有
黄 馨 黄明捷 丘文明 李 宁 仇冰清 何正中 柴 华 韦红娇 刘子雅 杨 志 肖国有
广西医科大学附属肿瘤医院核医学科 广西临床重点建设专科 (核医学科)广西医科大学附属肿瘤医院优势培育学科 (医学影像学科),广西南宁 530021
肺癌是最常见的癌症之一,其发病率位居癌症发病率第二,病死率却居于第一[1]。肺癌的类型有小细胞肺癌(small cell lung cancer,SCLC)与非小细胞肺癌(non-small cell lung cancer,NSCLC),NSCLC的占比为80%~85%[2],腺癌最为常见,约占NSCLC的40%[3]。肺癌早期治疗以外科手术为主[4],有无淋巴结转移是决定肺癌手术术式及手术范围的重要依据,影响着肺癌患者的治疗方案和预后,因此术前准确判断肺癌患者有无淋巴结转移及准确进行临床分期对手术方案有着重要指导意义[5]。18F-脱氧葡萄糖正电子发射断层显像(18F-fluorodeoxy glucose positron emission tomography/computed tomography,18F-FDG PET/CT)既 能 获 得淋巴结的解剖资料,又能提供糖代谢资料,二者结合可有效判断肺癌患者是否发生淋巴结转移,其对NSCLC的分期、治疗和预后有重要价值[6]。PET/CT常用的代谢参数可总结为最大标准摄取值(maximum standardized uptake value,SUVmax)、肿瘤代谢体积(metabolic tumor volume,MTV)和病灶糖酵解总量(total lesion glycolysis,TLG),本研究对92例Ⅰ~Ⅲ期NSCLC患者的病例资料进行回顾性分析,探讨PET/CT显像代谢参数在Ⅰ~Ⅲ期NSCLC中预测淋巴结转移的价值。
1 资料与方法
1.1 一般资料
分析2017年12月至2020年6月于广西医科大学附属肿瘤医院(我院)既行18F-FDG PET/CT显像又经病理确诊的92例Ⅰ~Ⅲ期NSCLC患者的病例资料,其中52例接受了相关的肺叶切除术并进行系统性淋巴结清扫;24例接受了经皮肺肿物穿刺活检术并对可疑淋巴结进行采样,可疑淋巴结定义为圆形,边缘透明,CT轴位图像上最大短径>1 cm,PET/CT图像上SUVmax≥2.5的淋巴结[7];16例接受了支气管超声引导下经支气管穿刺针吸活检术(endobronchial ultrasound-guided transbronchial needle aspiration,EBUS-TBNA)。术前进行PET/CT检查,PET/CT检查与手术、经皮肺肿物穿刺活检术、EBUS-TBNA时间间隔不超过3周。男55例,女37例,年龄36~76岁,平均(58.97±9.16)岁。经病理结果证实腺癌有76例,非腺癌有16例。淋巴结分区域清扫作特别部位标记后送病理检测,以病理结果判定该区域淋巴结是否转移,随后同PET/CT图像进行对比。结合病理结果判定有无淋巴结转移,将患者划分为两组,一组为淋巴结转移组(n=57),另一组为非淋巴结转移组(n=35)。本研究经医院医学伦理委员会批准。
1.2 纳入及排除标准
纳入标准:①NSCLC为首发癌症;②经病理检查确诊为NSCLC;③经病理确诊为淋巴结转移;④18F-FDG PET/CT显像于任何治疗前进行;⑤患者有详细的病例资料,便于随访。排除标准:①患者伴随其他恶性疾病;②患者伴随严重器官功能障碍性疾病;③患者临床资料缺失,无法配合该研究。
1.3 18F-FDG PET/CT检查方法
①检查前患者禁食6 h以上,空腹血糖控制在≤7.8 mmol/L;②按照5.55 MBq/kg剂量经肘静脉注射18F-FDG示踪剂,安静状态下休息1 h后进行PET/CT检查;③使用GE Discovery 710 PET/CT进行图像采集;④使用64排CT采集参数:管电压120 kV,管电流110 mAs;0.5 s/转,层厚3.27 mm,螺距为0.8,矩阵512×512;⑤PET图像3D扫描,按照2 min/床位,每例7~8个床位进行采集;⑥图像采集完毕,随后CT通过衰减校正,采用迭代法重建,获得PET/CT图像。
1.4 图像分析
PET/CT图像数据测量分析工作分配给2名核医学科高年资医师完成,在PET/CT图像病灶最大直径的横断面上沿病灶周边高亮处手动勾画感兴趣区域(region of interest,ROI),避免画到肿瘤边缘和坏死区,尽可能将代谢增高区域包括入内。SUVmax定义为感兴趣体积(volum of interest,VOI)内的 最 大像素。MTV为 以40% SUVmax为阈值勾画VOI囊括的体积。TLG等于MTV×SUVmean,平 均 标 准 摄 取 值(mean standardized uptake value,SUVmean)为ROI中平均SUV值。以上代谢参数均为圈选出ROI区域后,电脑软件自动给出。
1.5 统计学方法
应用SPSS 26.0统计学软件进行数据分析,正态分布的数据用均数±标准差()表示,两组间比较采用独立样本t检验,偏态分布的数据用[M(P25,P75)]表示,组间比较采用Mann-WhitneyU检验,多组间比较采用秩和检验。计数资料用[n(%)]表示,行χ2检验,绘制ROC曲线,分析各个参数对淋巴结转移的预测价值,计算约登指数,确定最佳截断值。P< 0.05为差异有统计学意义。
2 结果
2.1 两组间PET/CT各代谢参数、临床特征的关系
PET/CT相关代谢参数中,淋巴结转移组的MTV及TLG中 位 数 分 别 为[9.04(3.91,17.79)]cm3、[47.26(13.51,163.02)]g,均高于非淋巴结转移组的[3.65(2.13,5.91)]cm3、[15.22(7.03,28.35)]g,差异均有统计学意义(P< 0.05)。淋巴结转移组和非淋巴结转移组的SUVmax中位数分别为[11.20(5.20,15.05)]、[9.10(4.30,11.80)],两 组 间 的SUVmax比较,差异无统计学意义(P> 0.05)。在临床特征中,淋巴结转移与病理类型、肿瘤淋巴结转移(tumor node metastasis,TNM)分期之间存在相关性,组间比较差异均有统计学意义(P< 0.05),而与性别、年龄、吸烟史、原发肿瘤最大径无关,组间比较差异均无统计学意义(P> 0.05),见表1。
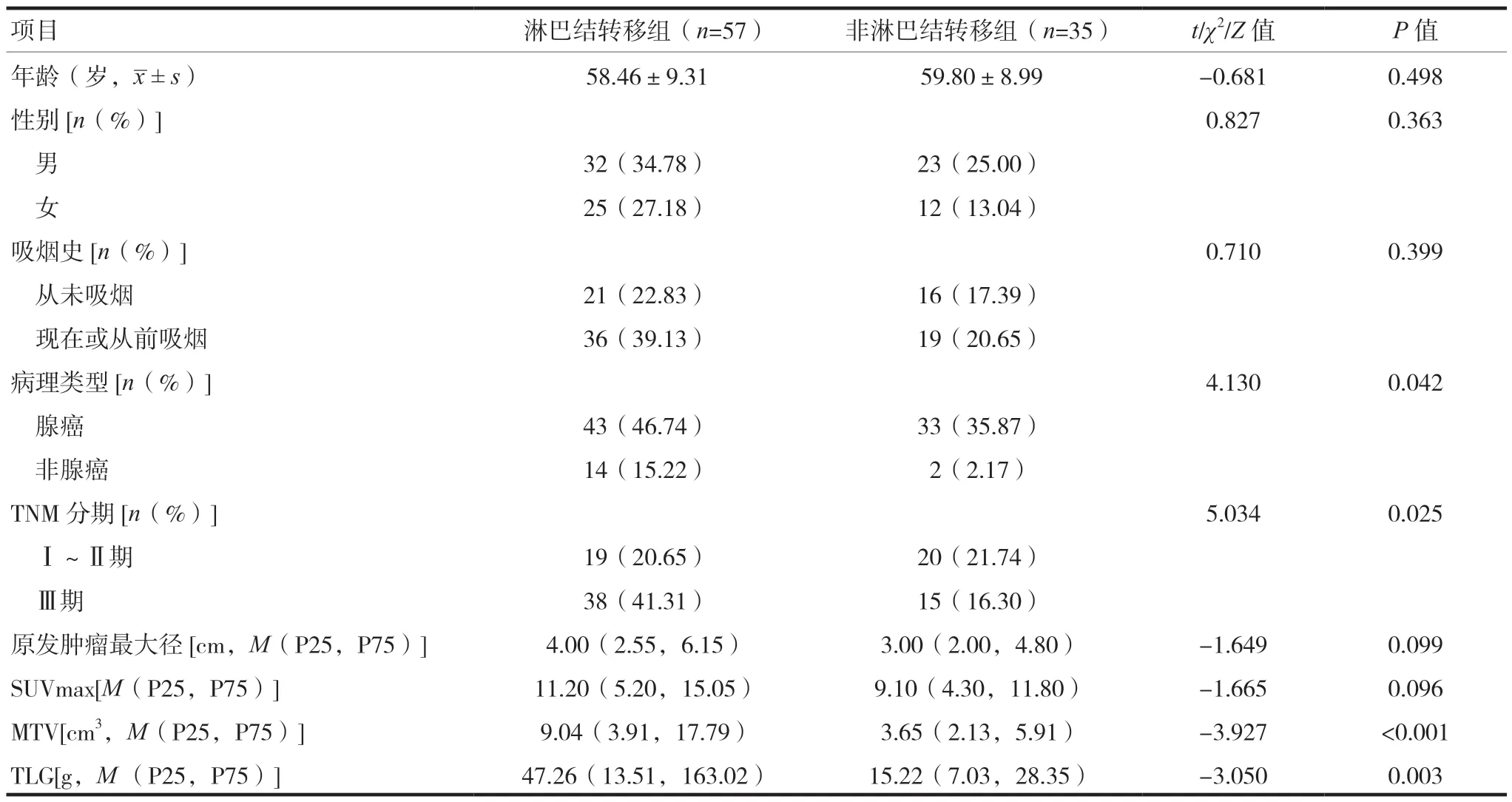
表1 两组间PET/CT各代谢参数、临床特征的关系
2.2 SUVmax、N分期与淋巴结转移的关系
N分期有N0期36例,N1期9例,N2期32例,N3期15例,SUVmax中 位 数 分 别 为[8.75(4.20,12.93)]、[11.40(9.05,14.70)]、[10.20(4.55,13.38)]、[13.30(8.80,15.40)],差异无统计学意义(P> 0.05),见表2。
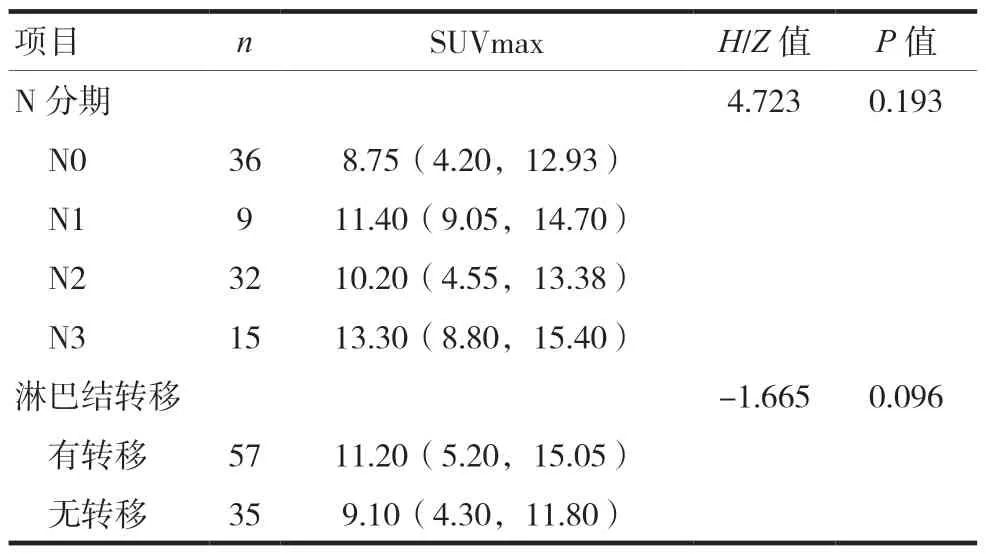
表2 SUVmax、N分期与淋巴结转移的关系
2.3 SUVmax、MTV、TLG及其联合模型的预测价值
MTV和TLG的最佳截断值分别为7.65 cm3、28.44 g,约登指数分别为0.436、0.403。MTV与TLG联合模型的AUC为0.75,高于MTV、TLG单一诊断的AUC,MTV与TLG联合的灵敏度高于MTV、TLG(68.40%vs.57.90%、63.20%),MTV的 特 异度 在 三 者 中 最 高(85.70%vs.77.10%、77.10%),MTV、TLG及其联合的诊断模型差异有统计学意义(P< 0.05),SUVmax诊断模型差异无统计学意义(P> 0.05)。多个模型中,尽管MTV、TLG联合诊断模型特异度最低,但其AUC最高,灵敏度最高。本研究结果显示该联合诊断模型优于其他单一诊断模型,二者联合使得预测NSCLC淋巴结转移实现更高的价值。见图1、表3。
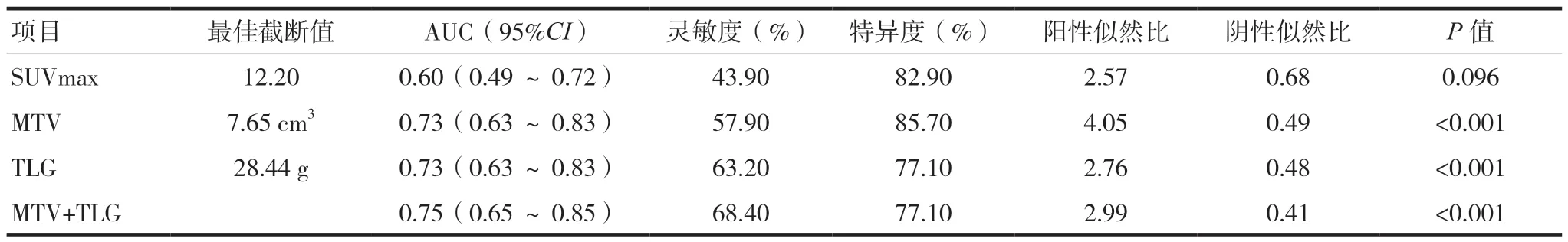
表3 SUVmax、MTV、TLG及其联合模型的预测价值
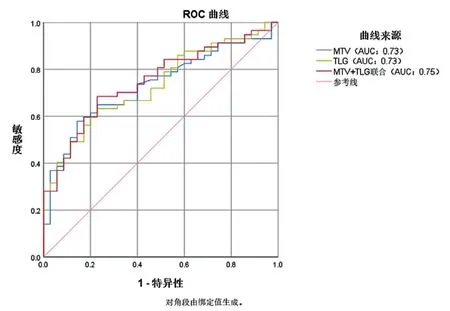
图1 MTV、TLG及其联合模型与淋巴结转移的ROC曲线
当MTV、TLG的数值高于最佳诊断值时,淋巴结转移率均明显提高,分别为86.84%vs.44.44%和81.82%vs.43.75%。以最佳截断值分为高低值组比较,差异均有统计学意义(P< 0.05)。见表4。

表4 MTV、TLG最佳截断值与淋巴结转移的关联性
3 讨论
准确的临床分期对于提高NSCLC患者预后和生存率有重要意义。18F-FDG PET/CT所使用的相关代谢参数在肺癌诊断、分期、治疗方案及预后方面已被证实具有重要应用价值。目前PET/CT SUVmax>2.5被广泛应用为鉴别淋巴结是否转移的诊断标准,但患者同时存在炎症性淋巴结肿大可导致18F-FDG代谢性摄取增高,SUVmax>2.5可能导致假阳性率升高[7]。CT上以轴位图像淋巴结最大短径>1 cm为淋巴结转移的标准[7]。随着淋巴结恶性程度的增加,CT增强程度与PET/CT放射性摄取程度增加,提示增强CT与PET/CT在判断肿大淋巴结性质方面具有协同、互补作用[8]。
本研究中淋巴结转移组的各个参数均大于非淋巴结转移组,MTV和TLG差异有统计学意义(P< 0.05),SUVmax于两组间比较差异无统计学意义(P> 0.05),提示在MTV、TLG数值增加的过程中,淋巴结转移的可能性随之增加。既往研究[6,9-10]发现于隐匿性淋巴结转移而言,MTV被认为是独立预测因素,TLG更能体现肿瘤的生物学特性,可作为预测肺腺癌转移性淋巴结的较佳指标,而SUVmax与淋巴结转移无明显相关,本研究结论与之结论部分一致。本研究使用ROC曲线分析,结果显示MTV和TLG的最佳诊断值分别为7.65 cm3、28.44 g,AUC均为0.73,MTV特异度最高。MTV联合TLG诊断模型AUC为0.75,灵敏度为68.40%,均高于MTV、TLG及其联合模型(P< 0.05),SUVmax诊断模型差异无统计学意义(P> 0.05)。综合比较,MTV联合TLG诊断模型在预测NSCLC淋巴结转移方面优于其他模型。目前PET/CT代谢参数间相互联合的研究较少,本研究将MTV与TLG联合,结果显示二者联合的诊断模型优于二者单一诊断模型,可有效提高转移性淋巴结的诊断效能。Hino等[5]研究结果显示SUVmax≥3为隐匿性淋巴结转移的独立危险因素。Wang等[11]研究得到SUVmax最佳截断值为3.8,SUVmax>3.8患者比SUVmax≤3.8患者更易发生pN2(65.0%vs.50.0%)。本研究SUVmax最佳截断值为12.20,回顾既往研究,预测NSCLC淋巴结转移的SUVmax阈值大小不一,范围从2.5~20不等,这可能与不同型号PET/CT仪器和不同参数算法有关[12]。最初,本研究假设SUVmax在预测淋巴结转移方面具有更大的价值,但本研究结果与之相反,MTV和TLG在预测淋巴结转移方面较SUVmax更有价值,这一结果可能与SUVmax的局限性有关,SUVmax虽可反映肿瘤细胞的代谢活性,但其还受到血糖水平、脱氧葡萄糖摄取时间长短、恢复系数等诸多不可控因素的影响。而MTV、TLG不仅能够测量肿瘤的体积,还能够反映肿瘤负荷及整个肿瘤病变的代谢活性[6]。与SUVmax相比,MTV和TLG可以更准确地预测淋巴结的状态[9]。因此,MTV和TLG或许是一种能够比SUVmax更敏感的潜在方法,应用PET/CT对NSCLC患者进行评估时引入MTV和TLG或可作为判断是否发生淋巴结转移的补充因子[13]。
N分期可为NSCLC患者的治疗方案提供参考意义,本研究对SUVmax、N分期与淋巴结转移的关系进行探究,结果表明SUVmax与N分期间差异无统计学意义(P> 0.05),这与Lin等[14]关于SUVmax与N分期关系的报道不一致,研究表明SUVmax与N分期呈中等至显著相关,提示SUVmax可以预测淋巴结转移。而Aragaki等[15]研究认为高SUVmax与pN状态无关,但SUVmax值与预后的关系并不仅仅由与pN状态的相关性来解释。这与本研究结论相符。造成这些研究结论不同的原因,可能与患者的选择、病例样本数少、PET/CT部分容积未矫正有关,同时SUVmax的获取和对其不一致的定义也可导致差异的产生[11]。今后需要进一步进行多中心合作、大样本、前瞻性综合研究。
综上所述,18F-FDG PET/CT显像的参数中,MTV、TLG对Ⅰ~Ⅲ期NSCLC转移性淋巴结具有一定的预测价值,在MTV、TLG数值增加的过程中,淋巴结转移的可能性随之增加。MTV、TLG可用于NSCLC转移性淋巴结的诊断,二者联合的诊断效能更优于单一诊断效能,因此MTV和TLG联合有更高的预测价值,有利于NSCLC临床治疗决策的制订。
