PCI术后病人医院—家庭过渡期用药偏差现状调查和影响因素分析
2023-02-16潘晨亮朱建妹马欢欢施多璐梁志金
万 玫,袁 伟,潘晨亮,朱建妹,马欢欢,施多璐,梁志金
近年来,我国经皮冠状动脉介入术(PCI)例数逐年增长,据统计,大陆地区PCI总例数达915 256例[1]。PCI术后病人需长期服药,且冠心病病人常有多种合并症,用药数量多,研究显示94%的冠心病病人有多重用药[2]。由于医院—家庭过渡期治疗环境改变、医疗机构间信息沟通困难等,发生用药偏差的风险继而增加[3-4]。过渡期用药偏差指病人在治疗场所发生改变的过渡期内实际用药和医嘱用药存在偏差[5]。研究显示50%的病人存在过渡期用药偏差[6],40%的用药偏差可导致药物不良事件发生,13%的病人再入院与用药偏差有关[7-8]。用药偏差属于自我管理行为,在个体行为改变研究中,信息-动机-行为技巧模型(IMB模型)应用较为成熟,该模型由Fisher等[9]提出,强调以信息、动机、行为技巧的共同作用促使个体发生行为改变。健康素养是一种认知,可以帮助病人理解和使用健康信息[10],即模型中的信息;疾病感知是个人对疾病的心理感受或信念,这种信念可改变外部环境,进而产生预期结果[11],即为模型中的动机;行为则为本研究中的用药情况。规律正确的服药对PCI术后病人至关重要,因此本研究在IMB模型的指导下,选取评估工具进行调查,旨在了解PCI术后病人过渡期用药偏差现状及影响因素,为后期药物管理提供参考。
1 对象和方法
1.1 研究对象 采用便利抽样,选取兰州市、南宁市两所三级甲等医院2021年10月—2022年5月首次行PCI的病人为调查对象。纳入标准:①年龄≤80岁;②首次行PCI;③出院后服用≥1种长期药物;④知情同意,自愿参与本研究。排除标准:①有认知障碍、精神疾病、听力及沟通障碍等;②伴有严重心力衰竭、心律失常等并发症;③病人出院后需转至其他机构继续治疗。剔除标准:①电话随访中未取得联系者;②在随访时回答问题含糊不清楚者。
1.2.1 一般资料调查表 包含人口社会学资料和疾病相关资料两部分,人口学资料主要包括性别、年龄、文化程度、婚姻状况、居住情况、医保类型、家庭人均月收入、住院天数;疾病资料主要包括病人支架植入个数、合并其他疾病数量、出院医嘱用药数量。
1.2.2 中文版用药偏差评估工具 用药偏差评估工具(Medication Discrepancy Tool, MDT),由美国学者Smith等开发,2015年由王秀英等[12]引入国内,改良版MDT总内容效度值为0.970。MDT从药物名称、剂量、频次、时间、方法进行评估,发生以上任何一种偏差即为用药偏差。
1.2.3 家庭关怀指数(APGAR) 由美国学者根据家庭功能特点编制,中文版的APGAR由我国学者张作记[13]修订,各条目的Cronbach′s α系数为0.80~0.88。该问卷共包含适应度、合作度、成熟度、情感度、亲密度5个条目,采用Likert 3级评分法,总分7~10分表示家庭功能良好,4~6分为家庭功能中度障碍,0~3分为家庭功能重度障碍。
1.2.4 服药依从性量表(MMAS-8) 该量表由Morisky等[14]编制而成。共包含8个条目,1~7题采用二分类计分,第8题采用Likert 5级计分法,量表满分为8分,得分越高代表依从性越好,<6分为依从性低,6~7分为依从性中等,8分为依从性高。
1.2.5 疾病感知问卷修订版(IPQ-R) 该问卷由Moss-morris等编制,我国学者尤黎明等[15]根据冠心病病人的特点进行修订,共包含症状识别维度、病情认知维度、病因估计3个维度,73个条目,该问卷各条目的Cronbach′s α系数为0.66~0.92。各条目分数相加为总分,得分越高表示疾病感知度越好。
1.2.6 慢性病病人健康素养量表 由我国学者孙浩林[10]以澳大利亚教授Jordan的健康素养量表为基础进行编制,包含信息获取能力、改善健康意愿、交流互动能力、经济支持意愿4个维度,共24个条目,总体Cronbach′s α系数为0.894。采用Likert 5级评分法,分数越高表示病人健康素养水平越高。
1.3 调查方法 由4名研究者收集资料,于出院前1 d,采用统一指导语向病人解释,在病人同意后签署知情同意书,填写一般资料调查表、家庭关怀指数、疾病感知问卷、慢性病病人健康素养量表。对于不能自行填写者,由护理人员逐题询问,获得答案后代为填写。填写结束后当场收回,及时核查,如有漏填项,当即完善,并与病人约定1个月后的随访。于出院后1个月,通过电话或微信随访的方式采用用药偏差评估表和服药依从性量表进行调查。本调查共发放问卷355份,电话失访25例,死亡1例,回收有效问卷329份,有效回收率92.7%。
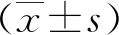
技术创新和技术转移、扩散对不同发展阶段下经济体的影响是不同的。技术创新趋于扩大国家间的经济技术差异,而技术转移和扩散则有利于缩小这些差距。Millar et al的研究发现,发展中国家的一些企业内部的组织管理水平低也导致了技术创新到经济增长传导不畅的各种弊端。[26]因此,那些金融市场更发达的国家,通常会有更有效的信息披露方式和更高的报告标准,也能提供更复杂和更精确的数据,这对那些估值模型来说可以更容易做出判断,更有利于进行投资抉择。
2 结果
2.1 调查对象一般资料(见表1)
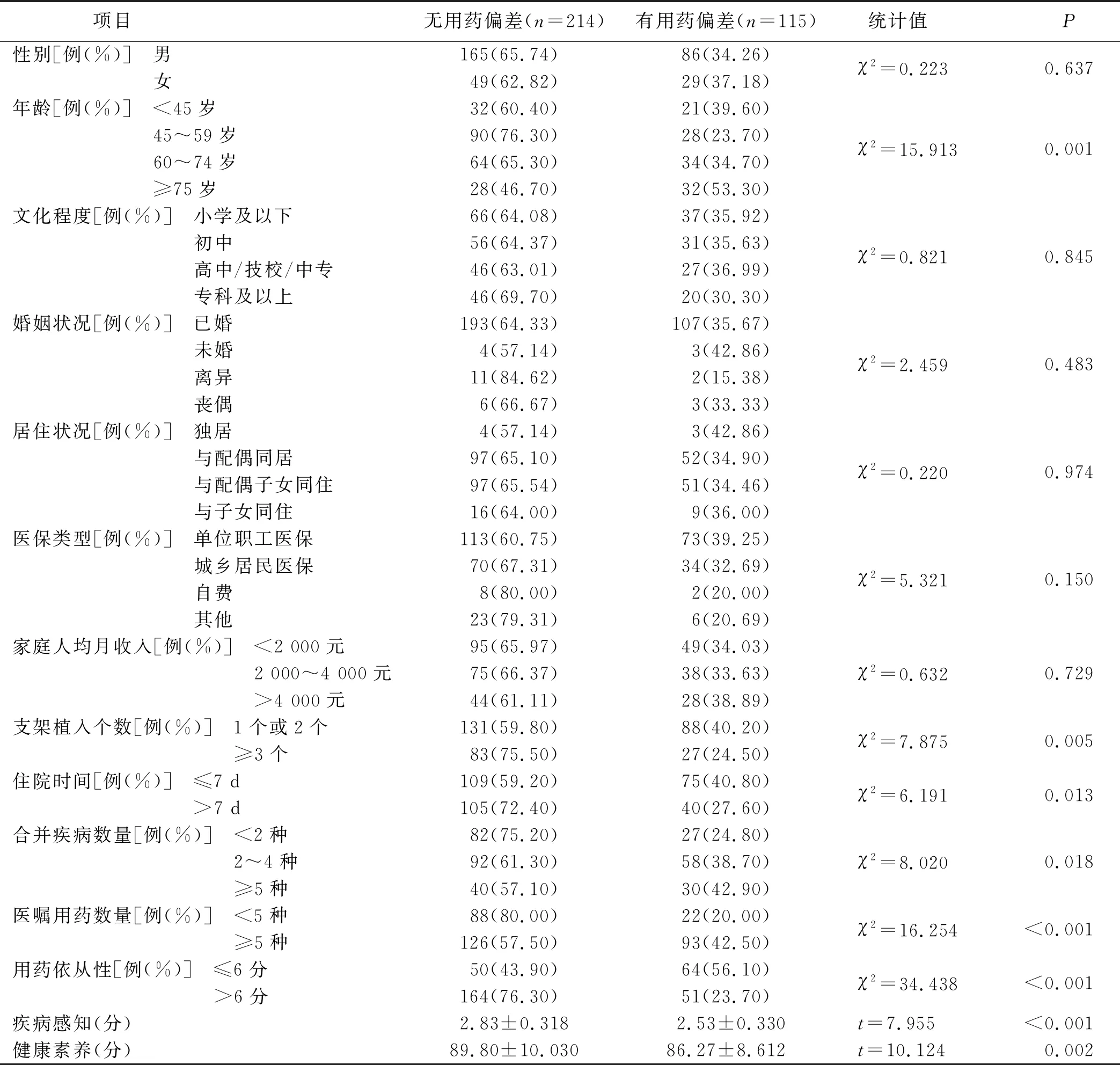
表1 PCI术后病人一般资料及用药偏差单因素分析(n=329)
2.2 家庭关怀指数、服药依从性量表、疾病感知问卷、慢性病病人健康素养量表得分情况 本研究中家庭功能良好者286例(86.9%),家庭功能障碍43例(13.1%);服药依从性良好215例(65.3%),服药依从性差114例(34.7%);PCI术后病人疾病感知平均得分(2.72±0.35)分;慢性病病人健康素养总分(88.57±9.693)分。
2.3 用药偏差发生情况 本调查中115例病人至少发生了1次用药偏差,发生率35.0%,115例病人共发生用药偏差176例次,其中75例发生1次偏差(65.2%),25例发生2次偏差(21.7%),15例发生3次及以上偏差(13.0%)。共发生9种用药偏差类型,发生率最高的为用药次数减少,发生38次(21.6%),见表2。用药偏差的原因中,医源性原因主要为医务人员未讲明药物用法,致病人自行猜测决定;病人源性原因主要为药物副作用,见表3。
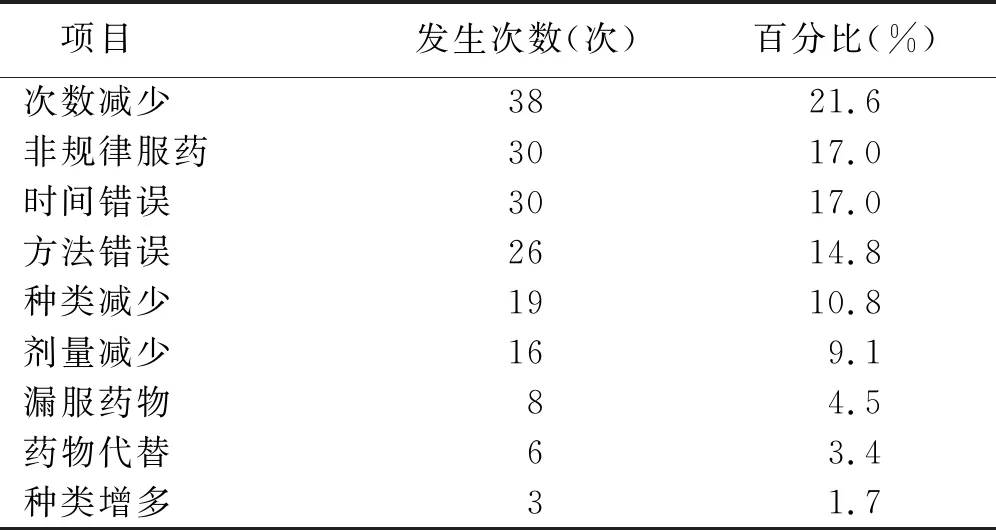
表2 PCI术后病人用药偏差类型发生情况(n=176)

表3 PCI术后病人用药偏差发生原因(n=176)
2.4 PCI术后病人发生用药偏差的影响因素分析
2.4.1 单因素分析 经单因素分析,年龄、支架植入个数、住院时间、合并疾病数量、医嘱用药数量、服药依从性、疾病感知得分、健康素养得分为病人发生用药偏差的影响因素。见表1。
2.4.2 多因素分析 将单因素分析中P<0.05的变量作为自变量,将用药偏差作为因变量,进行二元Logistic回归分析。变量赋值情况如下,年龄:<45岁=1,45~59岁=2,60~74岁=3,≥75岁=4;支架植入个数:1个或2个=1,≥3个=2;住院时间:≤7 d=1,>7 d=2;合并疾病数量:<2种=1,2~4种=2,≥5种=3;医嘱用药数量:<5种=1,≥5种=2;用药依从性:≤6分=1,>6分=2;用药偏差:未发生=0,发生=1;疾病感知得分和健康素养得分以原值录入。经回归分析,影响因素有年龄、医嘱用药量、疾病感知、用药依从性、健康素养。见表4。
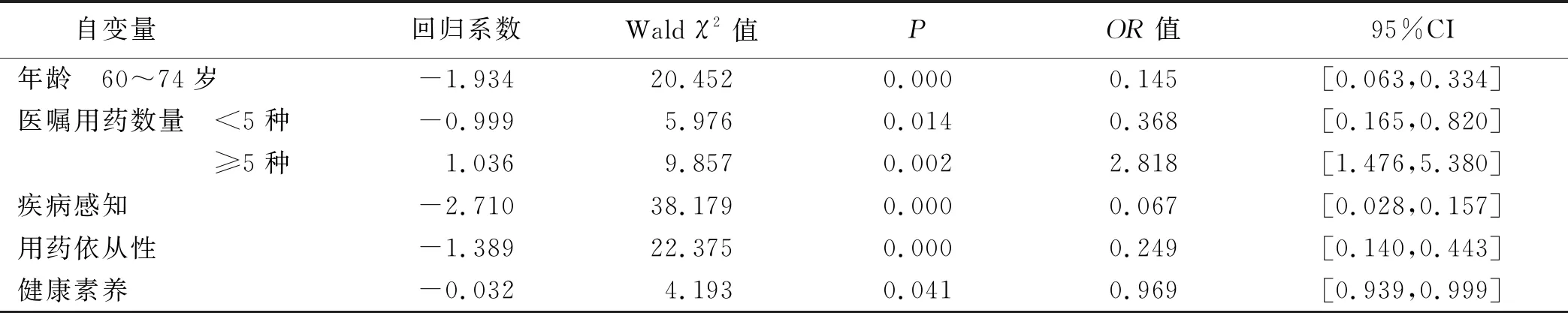
表4 PCI术后病人用药偏差的Logistic回归分析
3 讨论
3.1 PCI术后病人过渡期用药偏差现状 本研究中PCI术后病人过渡期(出院后1月)用药偏差发生率为35.0%,低于李英华等[16]研究中的55.4%,这可能与本研究病人病情重,经历手术事件后短期内对疾病重视度高有关。且有研究显示病人用药依从性与疾病感知成正比[17],本次调查对象疾病感知呈中度水平,因此用药偏差发生率相对较低。PCI术后病人用药依从性相关研究中,调查时间多为3个月、6个月、9个月、12个月[18],本研究将调查提前至1月,结果显示该类病人在出院后早期已存在较多用药问题。因此医护人员应对病人过渡期内的用药偏差行为及早识别并干预,确保病人用药安全。
3.2 PCI术后病人发生过渡期用药偏差的原因 研究显示阿司匹林引发胃肠道出血风险为2.66%[19],而药物副作用为本次主要的病人源性原因,部分病人表示空腹服用阿司匹林肠溶片后有腹痛、反酸等不适,因此自行改变服药时间,这表明病人对药物不良反应的处理掌握较差。其次原因为遗忘,本研究中,年龄<60岁的病人遗忘的频率较高,与李英华等[16]的调查结果一致。其他原因中,因好转或身体不适而加药、减药也属于用药知识缺乏,这表明PCI术后病人的药物素养有较大提升空间。
医源性因素中医护人员用药宣教不到位为主要原因,部分病人表示对于胃黏膜保护剂,医生仅在出院证明书上标注胃部不适时服用,未详细说明,这导致病人出院后主观臆断用药。由此可见,健康教育不到位易导致用药偏差发生,且国内外调查也显示出医护人员充分有效的健康教育对病人正确用药的重要性[20-21]。
3.3 年龄、医嘱用药数量、疾病感知、用药依从性、健康素养是PCI术后病人过渡期用药偏差的影响因素 本研究中,年龄≥60岁的病人与<60岁的病人相比,发生用药偏差风险更低,这与既往研究结果一致[16]。虽然随着年龄增长,老年病人记忆力减退,但本研究中与家人同住的病人比例为52.6%,家庭功能良好者达86.9%,有研究表明家庭关怀指数与用药偏差呈负相关[22],家庭照顾者督促作用是老年病人良好用药行为的主要因素。而<60岁的人群为经济、社会压力主要承担者,工作忙碌等原因导致其用药偏差发生率增加。由此可见,医护人员对病人的健康教育应注重年龄差异,根据不同人群进行个体化指导。
多重用药病人常存在较高用药安全风险,本研究中,用药数量≥5种的病人发生用药偏差风险是用药数量<5种的2.818倍,这与既往研究结果一致[23]。服药数量是用药偏差的重要影响因素,因此,医生应充分掌握多重用药的评估能力,在病人出院时重新评估其用药方案并进行优化整合,为病人提供清晰准确的服药清单。
本研究发现,用药依从性、疾病感知、健康素养与用药偏差呈负相关,这与既往研究结果一致[17,20,24]。有研究表明健康素养是影响冠心病病人疾病感知和用药依从性的关键因素[25],这说明健康素养越高的病人,对疾病认知度和健康需求越高,遵医行为越好,用药偏差的发生风险就越低。本研究中PCI术后病人健康素养处于偏低水平,这与范海霞等[26]的调查结果相似。因此,医护人员应在病人住院期间重视有效的健康教育,提高健康素养,使病人认识到良好用药依从性对疾病预后的重要性。
4 小结
经本次调查,PCI术后病人医院-家庭过渡期用药偏差发生率处于中等偏下水平,主要影响因素有年龄、医嘱用药数量、疾病感知度、用药依从性、健康素养。医护人员应根据影响因素及病人自身特点制订个体化的药物管理计划,针对高危人群,及早识别并干预,以减少用药偏差的发生、提高用药安全。本调查仅局限于兰州市、南宁市两所三级甲等医院,具有一定局限性,未来应扩大研究范围,并尝试针对PCI术后病人用药偏差的干预研究,探讨降低其用药偏差发生率的有效措施。
