右半结肠癌根治术全腹腔镜下三步法体内吻合术与腹腔镜辅助下体外吻合术的短期疗效比较
2023-02-14缪刚刚王科周大鹏余洋
缪刚刚,王科,周大鹏,余洋
(1.丹阳市人民医院·南通大学附属丹阳医院普通外科,江苏 丹阳 212300;2.富平县医院普通外科,陕西 富平 711700)
结肠癌属于常见恶性肿瘤,发病率及死亡率均较高,临床主要采用手术联合放、化疗改善患者生存质量[1]。随着微创技术成熟发展,腹腔镜下右半结肠根治术成为治疗右半结肠癌常用术式[2]。已有研究[3]证实,腹腔镜右半结肠根治术治疗效果佳,兼具出血量少、切口疝发生率低、肠道功能恢复快等优点。目前腹腔镜右半结肠切除术的吻合方式包括体外吻合及体内吻合,体外吻合技术较为成熟,临床应用广泛,但其术后易发生吻合口瘘、肠梗阻等并发症,影响患者预后[4]。三步法体内吻合需在全腹腔镜下进行,操作难度更大,对术者要求更高,其疗效还有待研究[5]。本研究通过回顾性分析行全腹腔镜下右半结肠癌根治术(totallaparoscopic right hemicolectomy,TLRC)三步法体内吻合术与腹腔镜辅助下右半结肠癌根治术(laparoscopic assisted right hemicolectomy,LARC)体外吻合术患者的临床资料,评价体内吻合术的短期疗效及安全性。
1 资料与方法
1.1 一般资料
回顾性分析2019年1月到2022年1月南通大学附属丹阳医院收治的右半结肠癌的患者的临床资料。纳入标准:(1)经肠镜病理活检确诊为右半结肠癌[6];(2)首次行结肠癌根治术;(3)符合腹腔镜手术指征;(4)麻醉手术风险评级Ⅰ-Ⅲ级[7];(5)术前未行放疗、化疗或免疫制剂治疗。排除标准:(1)肿瘤过大或浸润周围脏器;(2)伴有其他恶性肿瘤或严重肠道疾病;(3)术前并发全身性炎症反应;(4)凝血系统异常;(5)心功能不全;(6)伴有严重精神障碍。选取符合标准的临床病例90例,根据不同手术方式分为体内吻合组(n=48,TLRC联合三步法体内吻合术治疗)和体外吻合组(n=42,LARC联合体外吻合术治疗)。两组一般资料比较,差异无统计学意义(P>0.05)。见表1。
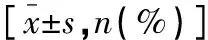
表1 两组患者一般资料比较
1.2 方法
1.2.1 术前准备 两组患者均于术前进行肠镜检查及常规活检,定位病灶部位,纠正贫血。术前2 d行预防性抗感染治疗,术前1 d流质饮食,晚间口服复方聚乙二醇电解质(舒泰清,国药准字H20040034)清肠。
1.2.2 清扫淋巴结 患者取改良截石位,行全身麻醉,采用5孔法,气腹压力14 mmHg。术者位于患者左侧,常规探查腹腔找出肿瘤原发病灶,由中间入路,以回结肠血管干为起点,从下缘切开肠系膜内侧,向右端及头端扩展融合筋膜间隙,沿右侧融合筋膜间隙分离结肠中血管根部,清扫离断回、右结肠血管,游离升结肠及末端回肠,分离末端回肠系膜,切断肝结肠韧带,游离结肠肝曲、胃结肠韧带及右半结肠系膜前后叶,清扫系膜内淋巴及脂肪组织。若中间入路困难,可先从尾端游离回盲部及升结肠系膜,充分暴露结肠血管根部后再从中间入路。
1.2.3 消化道重建 体外吻合组患者气腹解除后,于脐上正中作4~6 cm切口,置入切口固定器,牵出游离肠段,距肿瘤>5 cm位置行右半结肠及末端回肠体外切除,用吻合器(美国强生,CDH29A)行端侧吻合,无出血后关闭结肠残端,加强缝合浆肌层。将结肠及回肠回纳腹腔,生理盐水清洗腹腔。再次建立气腹,探查腹腔,于右腋中线肋缘穿刺置入引流管,接负压球。体内吻合组采用超声刀游离回肠及横结肠系膜,至目标切缘处,使用“三步法”进行回肠结肠吻合。(1)使用直线切割闭合器(美国强生,PSE60A)切断横结肠,予以电凝止血。(2)沿着肠蠕动方向,与断端相距约10 cm处电凝切开结肠前壁及回肠,两切口间置入闭合器行回肠结肠侧侧吻合。(3)关闭结肠与回肠共同开口。无出血后闭合结肠小肠系膜孔,用生理盐水清洗患者腹腔,引流操作同体外吻合组。
1.3 观察指标
1.3.1 手术情况 记录两组手术时间、吻合时间、术中出血量、淋巴结清扫数目、肛门通气时间、住院天数等。
1.3.2 实验室指标 采集两组患者术前1 d及术后1 d外周静脉血5 mL,部分标本经3 000 r/min,离心10 min,取其血清,采用酶联免疫吸附法,将标本加入酶标孔底部,放入37 ℃恒温箱温育60 min,洗板后加入底物,37 ℃恒温箱温育30 min后加入终止液。利用Epoch2微孔板分光光度计(美国伯腾仪器公司)读取血清样品的吸光度。通过标准品曲线读取标本中的血清皮质醇(Cor,货号:XY-E10718)、去甲肾上腺素(NE,货号:XY-H096)、白细胞介素-6(IL-6,货号:XYEA079Ga)、二胺氧化酶(DAO,货号:XYEA656Po)及内毒素(货号:JL52002D-48T)水平;Cor、NE、IL-6及DAO试剂盒均购自上海信裕生物工程有限公司;内毒素试剂盒购自上海江莱生物科技有限公司。采用AU5800全自动蛋白分析仪(美国贝克曼库尔特公司)检测血清高敏-C反应蛋白(hs-CRP)水平。部分标本存于抗凝管中,采用酶学分光光度法检测血浆D-乳糖水平,经蒸馏水稀释后的标本80 μL置于比色皿中,加蒸馏水20 μL、柠檬酸延缓液200 μL及乳糖酶50 μL混匀后于25 ℃保温60 min,用分光光度计读取吸光值,绘制标准品曲线读取标本中D-乳糖(货号:QYS-238093,购自上海齐一生物科技有限公司)含量。取抗凝管静脉血2 mL,经三色荧光标记后室温避光孵育15 min,进行溶血、洗涤、重悬制成单细胞悬液,采用BriCyte E6流式细胞仪(迈瑞医疗器械公司)测定外周T淋巴细胞亚群(CD3+、CD4+、CD8+)百分比,计算CD4+/CD8+比值。
1.3.3 疼痛评分 采用视觉疼痛模拟评分(visual analogue scale,VAS)[8]评估围术期患者疼痛情况,根据面部表情将疼痛按照10 cm标尺分度,分度越高说明痛感越明显。
1.3.4 并发症 术后3个月,经门诊随访入组患者切口感染、出血、吻合口瘘、肠梗阻等发生率。
1.4 统计学分析
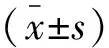
2 结果
2.1 两组手术情况比较
两组手术时间、淋巴结清扫数目及住院天数比较,差异无统计学意义(P>0.05);体内吻合组吻合时间及肛门通气时间均短于体外吻合组,术中出血量少于体外吻合组(P<0.05)。见表2。
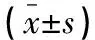
表2 两组手术情况比较
2.2 两组患者围术期疼痛评分比较
两组患者围术期疼痛评分存在组间、时间及交互效应(P<0.05),两组患者术后疼痛评分随时间推移而降低(P<0.05);体内吻合组术后1 d及3 d疼痛评分均低于体外吻合组(P<0.05)。见表3。
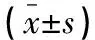
表3 两组患者围术期VAS评分比较
2.3 两组患者手术前后免疫功能指标比较
两组间手术前后免疫功能指标比较,差异均无统计学意义(P>0.05);与术前比,两组术后CD3+、CD4+及CD4+/CD8+均升高,CD8+降低(P<0.05)。见表4。
2.4 两组患者手术前后应激反应及炎性反应指标比较
两组患者术前应激反应及炎性反应指标比较,差异均无统计学意义(P>0.05);与术前比,两组患者术后应激反应及炎性反应指标均升高,且体外吻合组升高幅度更大(P<0.05)。见表5。
2.5 两组患者手术前后肠屏障功能比较
两组患者术前肠屏障功能指标比较,差异均无统计学意义(P>0.05);与术前比,两组患者D-乳糖、DAO及内毒素水平均升高,且体外吻合组升高幅度更大(P<0.05)。见表6。
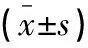
表4 两组患者手术前后免疫功能指标比较
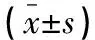
表5 两组患者手术前后应激反应及炎性反应指标比较
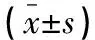
表6 两组患者手术前后肠屏障功能比较
2.6 两组术后并发症比较
术后3个月内,体内吻合组患者出现切口感染1例,并发症总发生率为2.08%(1/48);体外吻合组患者切口感染4例,出血1例,肠梗阻1例,并发症总发生率为14.29%(6/42)。体内吻合组并发症总发生率低于体外吻合组(χ2=4.650,P<0.05)。
3 讨论
手术切除癌变病灶是右半结肠癌早期根治的主要方式[9]。有研究[10]表明,腹腔镜下肿瘤切除术与开腹手术切除效果相当,其安全性及可行性受到临床普遍认可,已成为治疗Ⅱ-Ⅲ期右半结肠癌的首选。腹腔镜手术中,完全结肠系膜分离和肿瘤切除后的消化道重建至关重要,体外吻合因其血管结扎及吻合类型多样性优势被广泛应用于右半结肠癌根治术消化道重建中[11]。而近些年来腹腔镜技术趋于成熟,体内吻合技术逐渐得到应用,有学者[12]认为此项技术理论上对肠道损伤更小,能够降低体外吻合术后肠扭转的发生,具有较好的应用前景。
本研究结果显示,体内吻合组吻合时间及肛门通气时间均短于体外吻合组,术中出血量少于体外吻合组,术后1 d及3 d疼痛评分均低于体外吻合组,说明三步法体内吻合技术操作简易,在早期肠道恢复及减轻患者疼痛方面的作用优于体外吻合术。分析原因可能为:体外吻合需从正中切口处牵出肠管,定位切除点并进行固定,而三步法体内吻合直接于腹内进行肠管吻合,无需额外手缝加固吻合口,且直线切割闭合器操作简单高效,可节省吻合时间[13]。本研究还显示,两组患者术后免疫功能均所有提高,组间无差异,说明腹腔镜结肠癌根治术可改善患者免疫抑制情况,体外与体内吻合术的肿瘤切除效果相当。这可能与右半结肠癌根治效果取决于癌变肠管的切除及淋巴结清扫质量有关[14]。本研究两种腹腔镜结肠癌根治术均由中间入路,方便找出融合筋膜间隙,优先离断病变部位血管,可防止肿瘤细胞因游离挤压后外溢扩散。
已有研究[15]证实,消化道手术创伤可引发应激反应及炎症,增加胃肠道黏膜通透性,导致肠黏膜屏障功能衰退。早期Cor、NE水平与机体生理状态密切相关;hs-CRP及IL-6是反映机体炎症状态的重要指标;D-乳酸由肠道细菌发酵产生,肠道受损后细菌易滋生,机体D-乳酸水平相应增加;DAO存在于小肠粘膜上层绒毛,其活性与粘膜细胞蛋白合成有关,可反映肠道屏障受损程度;内毒素由菌体裂解后释放,能透过肠粘膜屏障到达门静脉,当肠道通透性增加时可扩散至血液中[16]。本研究发现:与术前比,两组患者D-乳糖、DAO及内毒素水平均升高,且体外吻合组升高幅度更大,说明体外吻合术造成的应激反应、炎症反应及肠屏障功能损伤更为严重,体内吻合有利于减轻创伤应激、炎症反应及肠道损伤,原因在于体外吻合需将肠道牵至腹外,对肠管造成的刺激及损伤更大,而体内吻合创口及肠管牵拉范围较小[17]。另外,本研究显示:体内吻合术后患者切口感染、肠梗阻等并发症总发生率小于体外吻合术,说明体内吻合术可降低手术并发症发生风险,这可能与手术切口小、术中出血少及吻合时间短有关。涂建成等[18]研究表明,全腹腔镜下视野开阔清晰,吻合手术操作更加流畅,能够防止吻合口扭曲,减少术后肠梗阻发生率。
综上,TLRC三步法体内吻合术与LARC体外吻合术均具备良好肿瘤切除效果,而体内吻合术可缩短吻合时间,减少术中出血及术后并发症发生风险,减轻手术应激反应、炎症反应及肠屏障损伤。
