眼外伤评分与眼球结构参数在眼外伤愈后视力评估中的价值
2023-02-13周智露夏文涛陈捷敏郝虹霞
周智露,王 杰,夏文涛,陈捷敏,郝虹霞
0 引言
眼外伤在法医临床鉴定中较常见,伤情表现复杂多样,伤情鉴定时多以愈后实际视觉功能(尤其是远视力)作为关键指标,因此,鉴定过程中被鉴定人出于求偿或惩罚心理不乏伪盲或夸大视力障碍的情况。严重眼损伤导致视力障碍的认定通常不会存在争议,但在伤情相对轻微、损伤基础与视力障碍程度不相符合,或既往存在眼部伤病的案例中,常需排除被鉴定人不配合、需分析外伤与视力下降之间是否存在因果关系等,此时眼球结构的检查尤为重要。有学者对高度近视[1-6]、白内障[7-9]、青光眼[10-13]等眼部病变与视力之间的关联性进行了研究,均证实眼球结构改变与视力密切相关。临床眼科对于术后视力十分关注,美国眼外伤协会制定的眼外伤评分[14-15](ocular trauma score,OTS)被作为预测愈后视力的方法之一[16-20]。OTS方法根据眼外伤后初次就诊的裸眼视力与眼损伤类型进行综合评分,再根据得分进行分级,可按照分级估计愈后视力的大致水平。法医临床鉴定中,将眼外伤所致眼球结构改变的客观检查结果作为评价愈后视力的指标,无疑具有重要意义。本研究旨在根据机械性眼外伤眼部结构改变和OTS评分分析其与愈后最佳矫正视力(best corrected visual acuity,BCVA)的关联性,探索眼外伤治疗后不同视力范围的眼球结构差异及预测眼外伤愈后BCVA的可行性。
1 对象和方法
1.1对象选取司法鉴定科学研究院2015-06/2021-06受理并出具明确鉴定意见(包括人体损伤程度和残疾等级鉴定)的眼外伤案件,纳入眼外伤者302例302眼(眼外伤组),其中男233例,女69例,男性占比约为女性的3.38倍;年龄8~75(平均44.91±13.21)岁;左眼165例,右眼137例。纳入标准:(1)不同程度眼外伤满6mo;(2)病历资料完整;(3)愈后视力可明确认定。排除标准:(1)等效球镜屈光度超过-6.00D者;(2)既往存在影响视觉功能的自身眼病;(3)存在可能影响视觉功能的其他全身性疾病;(4)愈后视力不明确或难以准确判定者。将纳入的眼外伤者根据眼外伤愈后BCVA进行分组,Ⅰ组63例63眼,BCVA<3.7(即小数视力<0.05),其中男49例,女14例,年龄14~68(平均43.46±13.27)岁,左眼30例,右眼33例;Ⅱ组70例70眼,3.7≤BCVA<4.5(即小数视力0.05≤BCVA<0.3),其中男56例,女14例,年龄9~75(平均45.20±14.68)岁,左眼43例,右眼27例;Ⅲ组78例78眼,4.5≤BCVA<4.9(即小数视力0.3≤BCVA<0.8),其中男62例,女16例,年龄24~74(平均47.81±12.80)岁,左眼49例,右眼29例;Ⅳ组91例91眼,BCVA≥4.9为(即小数视力BCVA≥0.8),其中男66例,女25例,年龄12~70(平均43.21±12.07)岁,左眼43例,右眼48例。另选取纳入的眼外伤者健眼77例77眼作为对照组即V组,其中男66例,女11例,年龄8~70(平均44.57±13.75)岁;左眼30例,右眼47例;等效球镜屈光度-2.00D以上者15眼。排除有眼外伤史、患有影响视觉功能疾病者。各组年龄、性别构成、眼别差异无统计学意义(F=1.510,P=0.199;χ2=4.481,P=0.345;χ2=12.648,P=0.013)。
1.2方法
1.2.1OTS评分及分级查阅纳入研究对象的完整病历,详细记录眼外伤类型、伤后初诊视力、眼部检查结果,按照初诊视力(记为A)、眼外伤诊断(眼球破裂、眼内炎、眼球穿通伤、视网膜脱离、瞳孔相对性传导阻滞分别记为B、C、D、E、F)进行OTS评分(表1)及分级[11,15]。OTS评分为A+B+C+D+E+F,若某项评估指标不存在,则该项计为0,根据总积分分为1~5级,分级标准:0~44分为1级;45~65分为2级;66~80分为3级;81~91分为4级;92~100分为5级。
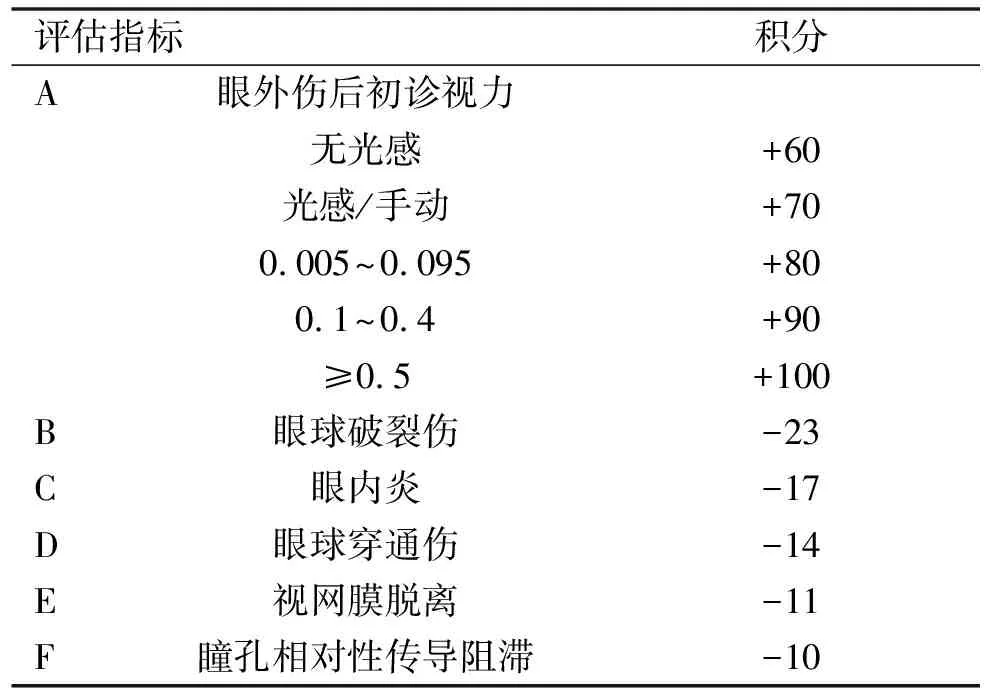
表1 OTS评分
1.2.2眼外伤愈后视力评估采用视标投影仪(型号GP-770)检测眼外伤愈后BCVA,为方便统计学分析,将小数视力转换为五分记录法后进行数据分析。
1.2.3眼外伤愈后眼球结构参数评估采用裂隙灯显微镜观察角膜和晶状体情况,根据法医临床相关指南[21-22]进行角膜和晶状体分级;应用彩色眼底照相机获取彩色眼底照,参考刘夷嫦等[6]方法进行眼底分级。此外,应用光相干断层扫描(optical coherence tomography,OCT)获取中央视网膜厚度(central subfield thickness,CST)、视神经周围神经纤维层平均厚度(the average thickness of retinal never fiber layer,RNFL)及上方视神经纤维层厚度(superior RNFL,RNFL-S)、下方视神经纤维层厚度(inferior RNFL,RNFL-I)、鼻侧视神经纤维层厚度(nasal RNFL,RNFL-N)、颞侧视神经纤维层厚度(temporal RNFL,RNFL-T)。
角膜分级标准:(1)0级,角膜未见明显异常;(2)1级,角膜见散在混浊斑点,未累及瞳孔区;(3)2级,角膜瞳孔区见点状瘢痕;(4)3级,角膜瞳孔区见片状斑翳;(5)4级,角膜瞳孔区见片状白斑。
晶状体分级标准:(1)0级,晶状体未见明显异常;(2)1级,人工晶状体置换术后;(3)2级,晶状体轻度混浊;(4)3级,晶状体重度混浊;(5)4级,晶状体缺失。
眼底分级标准:(1)0级,眼底未见明显异常;(2)1级,视盘周围开始出现弧形萎缩斑,或以中心凹为圆心、直径3mm区域内开始出现异常改变;(3)2级,视盘周围弧形萎缩斑≤视盘周长1/2,或以中心凹为圆心、直径3mm区域内≤1/2范围有异常改变;(4)3级,视盘周围弧形萎缩斑>1/2,或以中心凹为圆心、直径3mm区域内>1/2范围有异常改变(0~3级中心凹均无异常改变);(5)4级,视盘周围弧形萎缩斑包绕视盘,或以中心凹为圆心、直径3mm区域内异常改变累及中心凹。
统计学分析:使用SPSS 20.0软件进行数据分析。非正态分布的计量资料采用M(P25,P75)表示,多组间比较采用Kruskal-WallisH检验,进一步两两比较采用Nemenyi检验。计数资料采用n(%)表示,多组间比较采用卡方检验。相关性分析采用Spearman相关分析法。P<0.05表示差异有统计学意义。采用IBM SPSS Modeler 18.0软件建立预测眼外伤愈后视力的随机森林(random forest,RF)和支持向量机(support vector machine,SVM)模型。
2 结果
2.1眼外伤情况本研究纳入眼外伤者302例302眼,眼损伤类型(多发伤或联合伤均按主要损伤分类统计)包括眼部软组织损伤93眼、眶壁骨折28眼、角膜上皮损伤10眼、眼球破裂伤16眼、角膜穿通伤20眼、前房积血24眼、晶状体脱位7眼、玻璃体积血8眼、黄斑损伤20眼、视网膜损伤20眼、视神经损伤34眼、颅脑损伤21眼、眼内感染1眼。
2.2眼外伤愈后BCVA情况本研究纳入眼外伤者眼外伤愈后BCVA分布情况见表2。

表2 本研究纳入眼外伤者眼外伤愈后BCVA分布情况 眼(%)
2.3各观察指标与眼外伤愈后BCVA的相关性纳入眼外伤者初诊视力、OTS评分、眼外伤愈后角膜分级、晶状体分级、眼底分级、RNFL、RNFL-S、RNFL-I、RNFL-N、RNFL-T与眼外伤愈后BCVA均存在相关性(P<0.01,表3),而眼外伤者年龄、眼外伤愈后CST与眼外伤愈后BCVA均无相关性(P>0.05)。
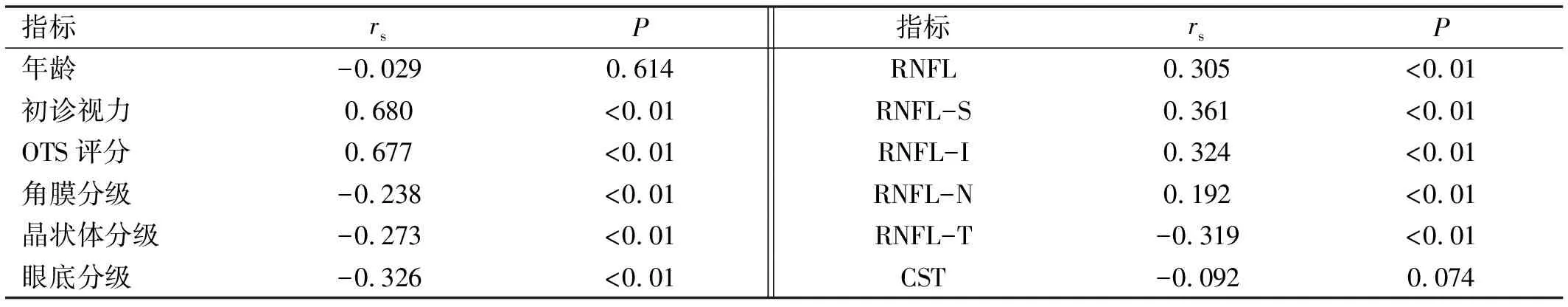
表3 各观察指标与眼外伤愈后BCVA的相关性
2.4眼外伤愈后眼球结构参数各组CST差异无统计学意义(P=0.058)。各组RNFL、RNFL-S、RNFL-I、RNFL-N、RNFL-T差异均有统计学意义(P<0.001),其中Ⅰ组与Ⅱ、Ⅲ、Ⅳ、Ⅴ组,Ⅱ组与Ⅳ、Ⅴ组RNFL差异均有统计学意义(P<0.05);Ⅰ组与Ⅱ、Ⅲ、Ⅳ、Ⅴ组,Ⅲ组与Ⅳ、Ⅴ组RNFL-S差异均有统计学意义(P<0.05);Ⅰ组与Ⅲ、Ⅳ、Ⅴ组,Ⅱ组与Ⅲ、Ⅳ、Ⅴ组RNFL-I差异均有统计学意义(P<0.05);Ⅰ组与Ⅱ、Ⅳ、Ⅴ组RNFL-N的差异均有统计学意义(P<0.05);Ⅰ组与Ⅳ组RNFL-T差异有统计学意义(P<0.05)。各组角膜、晶状体、眼底分级差异均有统计学意义(P<0.001),其中Ⅰ组与Ⅳ、Ⅴ组,Ⅱ组与Ⅲ、Ⅳ、Ⅴ组角膜分级差异均有统计学意义(P<0.05);Ⅰ组与Ⅲ、Ⅳ、Ⅴ组,Ⅱ组与Ⅳ组晶状体分级差异均有统计学意义(P<0.05);Ⅰ组与Ⅲ、Ⅳ、Ⅴ组,Ⅱ组与Ⅳ、Ⅴ组眼底分级差异均有统计学意义(P<0.05),见表4。

表4 各组眼外伤愈后眼球结构参数比较 M(P25,P75)
2.5眼外伤愈后BCVA预测模型的建立利用OTS分级、OTS评分、年龄、性别、眼球结构参数等变量建立数据库,将BCVA设为目标变量,其余变量设为输入变量,分别建立RF和SVM模型,输出结果为预测视力,将其与实际愈后BCVA进行比较(图1),结果发现两种方法预测结果中眼外伤组差值≤0.1的分别为94眼(31.1%)、239眼(79.1%);差值≤0.15的分别为126眼(41.7%)、245眼(81.1%)。对照组差值≤0.1的分别为59眼(76.6%)、62眼(80.5%);差值≤0.15的分别为70眼(90.9%)、67眼(87.0%)。RF和SVM模型视力预测值与实际BCVA的Pearson相关系数分别为0.919、0.940。
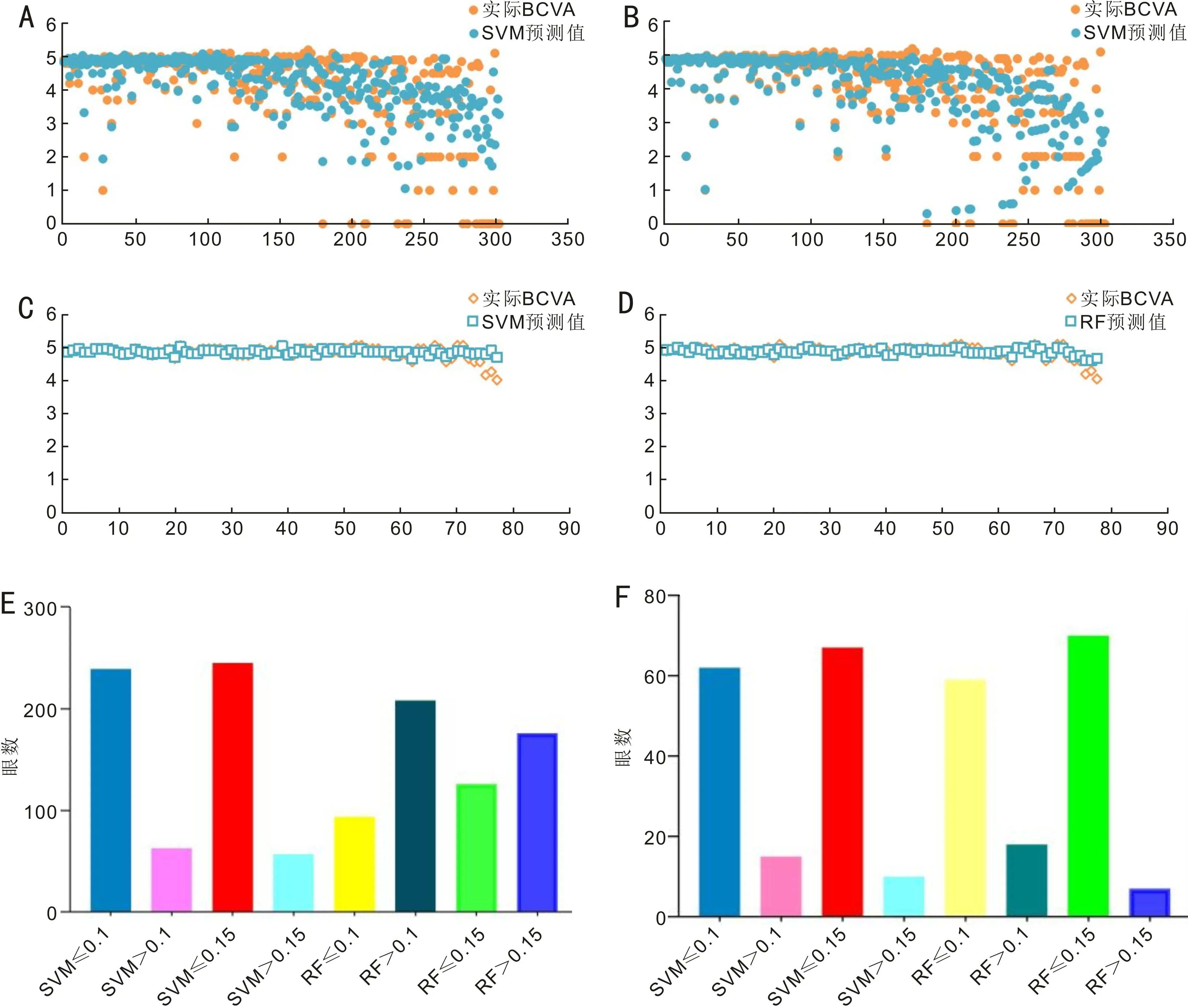
图1 眼外伤愈后BCVA预测模型的建立 A:眼外伤组眼外伤愈后实际BCVA值与SVM模型预测值散点图;B:眼外伤组眼外伤愈后实际BCVA值与RF模型预测值散点图;C:对照组实际BCVA值与SVM模型预测值散点图;D:对照组实际BCVA值与RF模型预测值散点图;E:眼外伤组BCVA预测值与眼外伤愈后实际BCVA差值;F:对照组BCVA预测值与眼外伤愈后实际BCVA差值。
3 讨论
眼外伤指眼附属器与眼球遭受物理性、化学性因素导致损伤,可分为开放性与闭合性损伤。眼外伤可致多种眼部结构改变,如外伤后视神经管骨折致视神经损伤甚至萎缩;眼球挫伤或穿通伤时,晶状体囊膜破裂,房水进入晶状体形成混浊,发展为外伤性白内障;外伤后前房积血、房水循环系统被破坏,眼压持续性增高,可进展为外伤性青光眼;外伤后晶状体损伤、视网膜脱离、黄斑出血、黄斑裂孔等,遗留视力障碍。在眼部外伤导致如角膜、晶状体外伤后严重混浊,无法窥视眼底,或视神经萎缩甚至眼球萎缩等严重的眼球结构破坏,应认定其具有足以引起视觉功能严重障碍的损伤基础,可以直接认定外伤与视觉功能障碍之间的因果关系,一般无需再就愈后视力进行针对性的伪盲或伪装视力降低的鉴别。然而,在眼损伤的法医临床鉴定实践中,眼部结构检查未见足以引起视觉功能障碍的损伤基础,或眼球结构损伤性改变明显轻微,但自诉视力(视力表视力)显著降低的情形却更为多见,此时,甄别伪装视力降低或伪盲,提出客观、准确的司法鉴定意见,成为法医临床鉴定的重要关注点。本研究旨在探索眼外伤治疗后不同视力范围的眼球结构差异及其评估眼外伤愈后视力的可行性。
由于眼外伤形式多样、伤情复杂,为了尽可能全面考察影响视觉功能障碍的因素,本研究将角膜、晶状体、眼底均纳入研究范围。加之,角膜、晶状体均属于屈光间质,一般来说角膜瞳孔区遗留瘢痕、斑翳、白斑或晶状体出现明显混浊、缺失均对BCVA存在一定程度的影响。眼底结构包括黄斑、视网膜、动静脉、视杯、视盘等,即使有细微的改变也可能对视觉功能产生不可小觑的影响,故认为不同视力范围的眼球结构改变可能存在差异。结合现行盲目和视觉损伤分级标准及相关法医临床鉴定标准,视力低于3.7即为盲目,视力≥3.7但<4.5属中度至重度视觉损伤,视力≥4.5但<4.9属于轻度视觉损伤,本研究将纳入的眼外伤者分为4组,并设置Ⅴ组(健眼)作为对照组,比较各组眼部检查结果,发现组间CST没有差异。角膜分级、晶状体分级与眼底分级组间两两比较部分存在统计学差异,分析与BCVA较低的组中眼损伤严重(多为眼球破裂伤、角膜穿通伤等),可造成角膜瘢痕、晶状体缺失、眼底改变等有关。而在视力轻度损伤组中,眼损伤相对轻微,引起的眼球结构改变较小。同时,在不同组间眼底分级的比较中发现,视力越低的组其眼底分级越高,这一结果与刘夷嫦等[6]研究结果一致,证实眼球结构改变对视力存在影响。
本研究比较眼外伤组与对照组RNFL、RNFL-S、RNFL-I、RNFL-N、RNFL-T发现,眼外伤后RNFL-T改变最小,其次为RNFL-N。RNFL-T在眼外伤组与对照组均无明显改变,RNFL、RNFL-S、RNFL-I、RNFL-N在Ⅰ组明显变薄。孙飒等[13]研究眼外伤性后RNFL改变趋势发现,眼外伤后RNFL明显较正常人变薄,但未根据伤眼的视力进行分组与健眼进行比较,研究对象较为单一。本研究将伤眼分为4个视力水平组与健眼进行比较,并囊括了多种眼损伤类型,可更好地分析眼外伤后不同视力水平的RNFL与CST的变化。此外,本研究发现,眼外伤愈后CST与BCVA不存在相关性,其原因可能与本组研究对象较少、黄斑损伤眼数据不足及此类损伤伤情相对复杂有关,但眼底分级已将黄斑、视盘的形态学改变一并考虑在内,因此,黄斑作为评估视力的一个重要因素仍不可或缺。
OTS方法的法医学应用以往较为少见,但已应用于临床眼科眼外伤愈后视力的评估。项剑等[23]将OTS方法与法医视觉功能鉴定相结合,发现该方法在评估愈后视力中具有可行性、稳定性及客观性,可为法医临床视觉功能鉴定提供可靠的信息。因此,本研究将OTS分级与评分作为输入变量建立模型。对于视力的评估,在临床眼科是一大重要关注点,相关研究表明,人工智能技术在预测视力方面具有可行性[24-28]。Rohm 等[24]从OCT图像与临床病历中提取了上百个特征变量用于预测不同治疗阶段年龄相关性黄斑病变患者的视力水平。Waldstein等[25]将OCT图像直接输入机器学习模型用于预测白内障术后视力。虽然目前研究表明人工智能预测术后视力具有可行性,但是否能直接作为一种辅助工具用于临床实践还有待进一步探索。本研究建立了随机森林与支持向量机模型,发现眼外伤眼与健眼随机森林模型准确率均较SVM模型准确率低,SVM在眼外伤组差值≤0.1准确率为79.1%,对照组为80.5%。本研究利用已有的建模软件建立模型,而非人工智能技术进行建模,该方法优点在于对数据需求不高,时间成本低,缺点在于不能进行N折交叉验证,因此准确性可能较人工智能模型低。下一步研究计划加大样本量,增加新的特征变量或将眼部图像直接输入人工智能模型进行视力预测。
本研究结果显示,眼球结构与视觉功能之间存在密切联系,故认为可根据初次就医的检查记录和眼部改变情况、暴力作用大小、作用方式及眼外伤诊断结果等对愈后视力作出初步评估,然后根据鉴定时眼部结构检验所见,观察外伤引起的眼部结构改变是否呈动态改变,结合多方面因素,作出尽可能客观、准确的视力评定。本研究首次提出将角膜、晶状体、眼底状况分为五级,以对应OTS分级的五个级别,同时观察黄斑、视盘、视网膜的变化,以评估眼外伤愈后BCVA。在法医临床视觉功能鉴定时,可有助于准确判断眼外伤与视觉功能损害之间的因果关系。此外,OTS方法也可为法医学中伪装视觉功能障碍的鉴别提供有效的信息。本研究的不足之处在于损伤类型多样、样本量总体仍偏少,加之预测终归是对未知事件的推测,具有一定的或然性,上述模型还有待进一步完善并验证。由于样本变量还涉及数据分布的问题,下一步拟进一步扩大样本量,并通过机器学习的方法建立模型。机器学习是人工智能的一个分支,该方法可以很好地解决数据样本分布不均、样本过拟合等问题,以期为眼外伤愈后视觉功能评定提供准确率更高、更可靠的预测结果。
