从细胞生物学角度理解生物学宽度及其在口腔修复教学中的应用*
2023-02-05张晓朱原刘云松
张晓 朱原 刘云松
生物学宽度(Biologic Width)是指从龈沟底到牙槽嵴顶约2 mm 的恒定距离[1-3]。生物学宽度是口腔医学领域中一个非常重要的概念,对于口腔修复学、牙周病学、口腔种植学等多个学科均有重要的临床指导意义。正常生物学宽度的结构是保证健康牙周组织的基本条件,是抵御口腔内细菌侵袭的重要屏障[4]。修复体的设计一定要遵从生物学宽度的要求,任何破坏生物学宽度的修复治疗都会造成不同程度的牙龈炎、牙周炎及各种并发症[5-9]。生物学宽度组成部分的细胞生物学基础是其发挥屏障保护作用的根本[4,10]。本文作者基于多年来在口腔基础研究和临床研究领域的积累,从细胞生物学角度解读生物学宽度的概念,希望为广大读者更深入地理解生物学宽度提供参考。同时,本文也介绍了生物学宽度原则在口腔修复教学中的初步应用,旨在为口腔医学生提供实用的临床指导。
1.生物学宽度的研究进展
生物学宽度在1962年就已提出。根据Gargiulo等[1]的研究,Cohon提出了天然牙齿存在生物学宽度的概念。生物学宽度为龈沟底到牙槽嵴顶的恒定距离,其结构包括结合上皮以及结合上皮根方和牙槽嵴顶之间的纤维结缔组织。对于生物学宽度的确切数值,国内外学者进行了大量的研究。
1.1 游离龈沟的深度 包绕牙颈部的游离龈与牙面之间形成的间隙,称为龈沟(gingival sulcus)。龈沟的深度是一个重要的临床指标。最初,Gargiulo 等研究报道的龈沟深度平均为0.69 mm[1]。但后续的大量研究证实,大部分人的龈沟深度是超过这一数值的。例如,Vacek 等研究报道的龈沟深度平均为1.34 mm[11]。目前的观点认为,健康牙龈的龈沟的深度平均为1.8 mm,探针探查时不超过3 mm[3]。龈沟的底部即为生物学宽度的冠方顶点。
1.2 结合上皮的宽度 牙齿完全萌出后,结合上皮的范围是自龈沟底延伸至釉牙骨质界[12]。随着年龄的增大或在病变情况下,结合上皮会逐渐向根方迁移。结合上皮的宽度在不同的研究报道中的差异不大,Gargiulo 等研究报道的结合上皮的宽度平均为0.97 mm[1],Vacek 等研究报道的结合上皮的宽度平均为1.14 mm[11]。目前口腔修复学和临床牙周病学教材中统一采纳0.97 mm 作为结合上皮的平均宽度值[3,6,13,14]。
1.3 结缔组织附着的宽度 生物学宽度的第二部分由结合上皮根方和牙槽嵴顶之间的纤维结缔组织构成。根据Gargilo 等人的研究结果,结缔组织附着的宽度平均为1.07 mm[1],根据Vacek 等人的研究结果,结缔组织附着的宽度平均为0.77 mm[11]。目前口腔修复学和临床牙周病学教材中统一采纳1.07 mm 作为结缔组织附着的平均宽度值[3,6,13,14]。
针对生物学宽度的研究,由于受到人种差异、个体差异、测量方法等因素的影响,结果存在一定差异。近年来,也有学者利用CBCT 等手段对生物学宽度进行了更精确的测量[15]。总的来说,不同研究的结果都证实,生物学宽度的平均值基本都在2 mm 左右。因此,2 mm 生物学宽度的概念得到了广大口腔医生的接受和认可。
2.生物学宽度的细胞生物学基础
生物学宽度的组成包括结合上皮附着和纤维结缔组织附着,同时其与根方的牙槽骨也存在密不可分的关系。每个部分的细胞生物学基础各不相同,从而造成其生物特性和临床表现上的差异。
2.1 结合上皮的细胞生物学特点 结合上皮的细胞类型主要是牙龈上皮细胞[16]。细胞之间通过桥粒、紧密连接和缝隙连接的方式相互连接。细胞与牙釉质之间通过基底板和半桥粒结合,该有机附着结构为上皮附着[17,18]。牙釉质中的无机成分占96%-97%,水占3%,有机成分小于1%,因此结合上皮也成为人体内唯一附着于硬组织(无血管和淋巴)的上皮结构[19]。
结合上皮细胞间间隙大,细胞间结合松散,结合上皮易被机械力穿透、撕裂。临床医生利用牙周探针进行探查或使用刮治器进行刮治术时,器械很容易穿透到结合上皮内。此外,结合上皮中也可见少量的白细胞、抗体、补体等免疫细胞及其相关蛋白成分,这是机体对龈沟附近微生物的一种防御反应,上述成分都可以通过结合上皮进入龈沟内[20]。上皮附着是牙周组织抵抗口腔内细菌侵袭的第一道防御屏障[21]。当上皮附着的防御被细菌代谢产物削弱后,外来刺激就会通过结合上皮进入到根方的结缔组织[22,23]。
2.2 结缔组织附着的细胞生物学特点 龈沟底至牙槽骨嵴顶之间的纤维结缔组织与牙骨质之间形成牢固的结缔组织附着。45%-50%的牙骨质成分为无机物,50%-55%为有机物和水[12]。牙龈组织通过穿通纤维深入牙骨质内部,纤维方向垂直于牙根表面,从而形成牢固的附着结构[16]。此区域的细胞类型主要是成纤维细胞,占细胞总体积的65%,对胶原纤维和基质的合成起到重要的调控作用[12]。此外,结缔组织中还存在单核巨噬细胞、淋巴细胞、肥大细胞等多种免疫调控细胞[24,25]。结缔组织附着是牙周组织抵抗口腔内细菌侵袭的第二道防御屏障。
2.3 牙槽骨的细胞生物学特点 生物学宽度的最根方即为牙槽骨嵴顶。牙槽骨是牙周组织中、也是全身骨骼系统中代谢和改建最活跃的部分。牙槽骨的60%是无机物,25%是有机物,15%是水[3]。无机物主要是羟基磷灰石,有机物主要是胶原[12,19]。牙槽骨中的细胞占总重的比例极小。组织的抗感染能力取决于体液免疫和细胞免疫[26]。牙槽骨由于血运不如牙龈组织丰富,因而体液免疫能力差;又由于细胞成分少,细胞免疫能力也差[12]。上述特点决定了牙槽骨一旦受到外源性刺激物的激惹,很容易发生骨吸收[27-29]。同时,以上细胞生物学特点也决定了炎症一旦累及到牙槽骨层面,其转归和预后都较差。因此,牙槽骨是牙周组织抵抗细菌侵袭的短板。笔者以往的研究证实,持续的局部慢性炎症反应会激活骨组织的NF-κB(nuclear factor-κB)信号通路,导致破骨细胞活性增强,加速骨的吸收[30]。
3.修复体与生物学宽度的关系
生物学宽度与修复体的设计密切相关。修复体龈边缘指的是修复体接近或接触牙龈的边缘。龈边缘会直接影响牙周组织的健康,不能向牙龈侧过度伸展,造成结合上皮损伤,侵害生物学宽度。在一些多学科联合治疗的复杂修复病例中,对于修复前的牙周治疗,如牙冠延长术、牙龈修整术等,生物学宽度是决定手术方案的核心因素[3]。根据与牙龈边缘的位置关系,修复体龈边缘可分为龈上边缘、平龈边缘和龈下边缘[6](图1)。龈上边缘由于不进入龈沟内,因此不侵犯生物学宽度,最有利于牙周健康[31,32]。龈下边缘需要进入到龈沟内,位置过深会侵犯正常的生物学宽度,引起各种炎症症状[6,13,14](图2)。
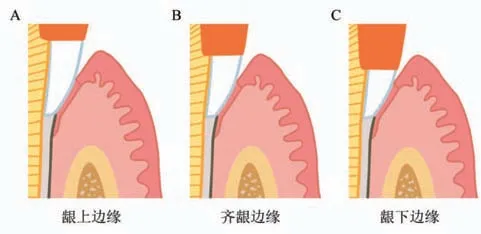
图1 修复体龈边缘与牙龈缘的位置关系
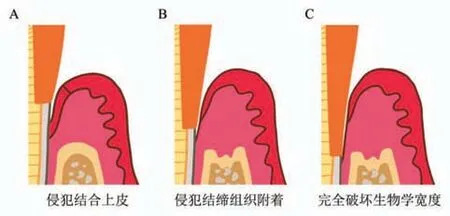
图2 修复体龈边缘侵犯生物学宽度
在细胞生物学层面上,修复体龈边缘进入到龈沟内会引起龈沟液成分的改变。有研究报道,全冠修复体龈边缘位于龈下时,龈沟液中的肿瘤坏死因子-α(tumor necrosis factor α,TNF-α)、白介素-1β(Interleukin-1β,IL-1β)、乳酸脱氢酶、碱性磷酸酶等的表达水平会显著增高[33-36]。以往研究已经证实,这些炎性因子对于牙周炎症的启动和进展都起到重要的调控作用[37,38]。因此,即使修复体需要设计为龈下边缘,龈边缘也应尽量离开龈沟底的结合上皮,从而减少对牙龈的局部刺激。通常来说,修复体龈边缘要距离龈沟底至少0.5 mm[6]。
如上所述,上皮附着、结缔组织附着和牙槽骨的细胞生物学基础不同,因此当修复体龈边缘侵犯生物学宽度后,根据侵犯范围的不同,其临床表现和预后也有差别[39-42]。如果侵犯深度没有超过上皮附着,在去除刺激因素并积极干预治疗后,预后一般较好;如果侵犯到结缔组织附着,预后一般相对较差;而如果完全破坏生物学宽度,则会引起严重的牙槽骨吸收,往往临床预后很差。
4.生物学宽度原则在口腔修复教学中的应用
生物学宽度原则对于口腔修复临床实践具有重要的指导意义,尤其是牙体缺损的修复。当牙体缺损到龈下时,如何进行规范的修复设计,口腔医生尤其是尚处于学习阶段的口腔医学生,仍然会存在困惑,其关键在于缺少一种简单实用的指导原则。笔者根据牙体缺损到龈下的深度,将大面积牙体缺损患牙分为3类,建议的相应修复设计见表1。

表1 牙体缺损深度及相应的修复设计
4.1 牙体缺损深度在龈下1 mm 以内 当牙体缺损深度在龈下1 mm 以内,可以直接行牙龈切除术后全冠或桩核冠修复。目前临床上通常采用高频电刀(high frequency electrotome,简称电刀electrotome)进行牙龈切除[43-45]。通过电刀切龈,暴露牙体断面至平齐龈缘水平,此时再进行冠修复,修复体龈边缘不会侵犯生物学宽度,预后较好。
4.2 牙体缺损深度在龈下1-3 mm 之间 当牙体缺损深度在龈下1-3 mm,建议行牙周冠延长术后全冠或桩核冠修复。牙体缺损深度超过龈下1 mm 时,已经有可能超过游离龈沟的深度,为防止今后修复体侵犯生物宽度,应采用牙冠延长术或正畸牵引术,暴露患牙断面。牙冠延长术可以提供比正畸牵引术更迅速和更稳定的结果。牙冠延长术可通过手术降低牙槽嵴顶和牙龈缘水平,在龈沟底与牙槽嵴顶之间建立起符合生物学宽度的距离[3,46,47]。关于牙冠延长术的实施原则、手术设计和注意事项,可以参照笔者团队已发表的临床论著,在此不展开详述[48-50]。
4.3 牙体缺损深度在龈下3 mm 以上 当牙体缺损深度在龈下3 mm 以上,修复风险显著增加。从牙冠延长术的适应证角度来讲,一般当患牙断端超过龈下3 mm 时,不宜行牙冠延长术,否则会引起严重的冠根比失调。因此,在临床中不建议对此类型患牙进行冠延长+修复治疗。但是,在一些特定情况下,如患牙的牙根很长、不在美学区、不影响邻牙健康、多根牙行截根术等,可以考虑姑息保留。修复前要与患者充分沟通治疗的周期、费用、预后和风险,即便完成了修复,也需要强调患牙的条件差,嘱患者恰当使用,勿咬硬物,定期复查。
5.小结
教学方法涉及到课程建设相关内容,笔者所在的北大口腔医院修复教研室已经建立了一套数字化教学方法,开发出了一系列数字化教学三维演示模型。基于以上数字化教学方法及数字化三维演示模型,本教研室主讲的《口腔修复学》课程获评了国家级一流本科课程。本教研室基于本文,建立了一套以生物学宽度为核心的数字化演示模型。该数字模型涉及生物学宽度的细胞层面、组织层面及临床应用层面。在细胞和组织层面,结合上皮在细胞层面由基底层细胞和棘层细胞构成,并与牙面之间形成基板,该上皮附着较为薄弱;牙槽嵴顶冠方附着于根面的牙龈结缔组织由成纤维细胞和多种免疫调控细胞构成,该附着较为牢固,并且可以起到免疫防御屏障的作用。在临床应用层面,本教研室设计了不同牙体缺损的数字演示模型,并在生物学宽度的指导下进行修复设计,可以辅助临床实习的本科生、研究生和规培生训练临床思维。
本文从细胞生物学的角度解读了生物学宽度的概念,介绍了生物学宽度的细胞生物学基础,阐述了生物学宽度与修复体的关系,可以帮助口腔修复医生,尤其是初级医生和医学生更好地理解生物学宽度。同时,本文提出的基于生物学宽度指导牙体缺损修复设计的实用原则,在本科生教学、规培生教学和口腔医学继续教育领域的教学中都具有参考意义,可以帮助初级医生更好地确定治疗方案,最大限度规避临床风险,从而为患者提供更优质的临床服务。
