左房时相功能诊断冠状动脉粥样硬化性心脏病患者左室舒张功能障碍的价值
2023-02-04付亚梦刘昕
付亚梦 刘昕
近年来我国因心血管疾病导致的死亡率居高不下,其中冠状动脉粥样硬化性心脏病(coronary atherosclerotic heart disease,CHD)是心血管疾病的主要类型之一[1]。左室舒张功能障碍(left ventricular diastolic dysfunction,LVDD)多在CHD患者病变早期出现,为CHD早期心功能改变的敏感指标,且出现在收缩功能异常之前[2]。由于左房功能维持左室正常充盈压,因此监测左房功能变化是识别LVDD的重要手段。二维斑点追踪(two-dimensional speckle tracking imaging,2D-STI)技术已被证实能较客观地评估心肌运动[3]。本研究应用2D-STI技术评价左房时相功能变化,旨在探讨其对左室射血分数(left ventricular ejection fraction,LVEF)≥50%的CHD患者发生LVDD的诊断价值。
资料与方法
一、研究对象
选取2021年1~12月在保定市第一中心医院行冠状动脉造影检查确诊的CHD患者89例,男47例,女42例,年龄34~84岁,中位年龄52.09岁。根据2016年欧洲心血管影像协会联合美国超声心动图学会发布的关于超声心动图评估心脏收缩和舒张功能临床应用指南[4],将患者分为左室舒张功能正常者38例(正常组)和LVDD者51例(LVDD组)。纳入标准:LVEF≥50%、冠状动脉造影提示冠状动脉狭窄率≥50%并有心肌缺血临床症状。排除标准:LVEF<50%、左室肥厚、心脏瓣膜病、肺动脉高压、心肌病、心律异常及图像质量差。本研究经医院医学伦理委员会批准,入选者均知情同意。
二、仪器与方法
1.超声心动图检查:使用Philips EPIQ 7C彩色多普勒超声诊断仪,X5-1经胸三维相控阵探头,频率1.0~5.0 MHz。患者取左侧卧位,同步连接心电图,于胸骨旁长轴切面获取左室M型波形曲线,测量左室舒张末期内径(LVEDd)、左室舒张末期容积(LVEDV)、室间隔舒张末期厚度(IVSDd)、左室后壁舒张末期厚度(LVPWDd)、LVEF。于心尖四腔心切面获取二尖瓣和三尖瓣血流频谱,测量二尖瓣舒张早期峰值流速(E)及三尖瓣反流峰值流速(TR),组织多普勒测量室间隔侧和左室侧壁二尖瓣环舒张早期运动速度(间隔e’和侧壁e’),取二者平均值计算E/e’。嘱患者在吸气末屏气,采集连续3个心动周期及以上的标准心尖四腔心切面二维动态图像并储存,帧频>40帧/s。以上操作均由同一主治医师完成。
2.2D-STI分析:应用QLAB 13.0软件的AutoStrain左房功能对留存的二维动态图像进行脱机分析,软件自动描记心内膜边界,同时手动加以调整,测量左房平均峰值应变并绘制应变曲线。将心电图P波起点设置为零点,得到左房应变参数,包括:左房储存应变(LASr)、左房通道应变(LAScd)、左房收缩应变(LASct)。切换至HM采集模式,并以同样方法留取心尖四腔心切面三维动态全容积图像,帧频>40帧/s,应用DHM图像功能进行脱机分析,输入患者身高、体质量,软件自动计算左房容积指数(LAVI)。以上操作均由同一主治医师完成。
3.重复性检验:随机抽取15例患者的超声图像,间隔48 h后由同一名主治医师和另一名对前次测量结果毫不知情的主治医师重复测量左房应变参数,分析其在观察者内和观察者间的重复性。
4.一般资料收集:查阅患者病历资料,收集患者年龄、身高、体质量、心率、性别及高血压病、糖尿病史。
三、统计学处理
应用SPSS 25.0统计软件,计量资料以±s表示,组间比较采用t检验;计数资料以例或率表示,组间比较采用χ2检验。采用二元Logistic回归分析筛选LVDD发生的独立影响因素。绘制受试者工作特征(ROC)曲线分析各参数诊断CHD患者发生LVDD的效能,取约登指数最大值确定其截断值;曲线下面积比较采用DeLong检验。重复性检验采用组内相关系数(ICC)表示。P<0.05为差异有统计学意义。
结 果
一、两组一般资料比较
两组年龄、身高、体质量、心率、性别、高血压病及糖尿病占比比较差异均无统计学意义。见表1。
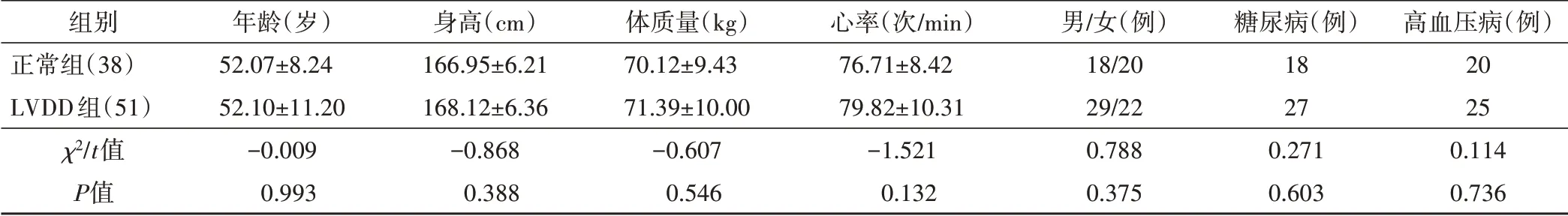
表1 两组一般资料比较
二、两组常规超声心动图参数和2D-STI参数比较
两 组LVEF、LVEDd、LVEDV、IVSDd、LVPWDd、TR、LASct比较,差异均无统计学意义;两组间隔e’、侧壁e’、LAVI、E/e’、LASr、LAScd比较,差异均有统计学意义(均P<0.05)。见表2和图1,2。

图1 两组2D-STI图
表2 两组常规超声心动图参数和2D-STI参数比较(±s)

表2 两组常规超声心动图参数和2D-STI参数比较(±s)
LVEF:左室射血分数;LVEDd:左室舒张末期内径;LVEDV:左室舒张末期容积;IVSDd:室间隔舒张末期厚度;LVPWDd:左室后壁舒张末期厚度;间隔e’:室间隔侧二尖瓣环舒张早期运动速度;侧壁e’:左室侧壁二尖瓣环舒张早期运动速度;TR:三尖瓣反流峰值流速;E/e’:二尖瓣舒张早期峰值流速与二尖瓣环舒张早期运动速度平均值的比值;LAVI:左房容积指数;LASr:左房储存应变;LAScd:左房通道应变;LASct:左房收缩应变
组别正常组(38)LVDD组(51)t值P值常规超声心动图参数LVEF(%)68.18±5.06 67.18±4.81 0.956 0.342 LVEDd(mm)44.84±3.23 46.20±3.92-1.732 0.087 LVEDV(ml)92.95±14.79 98.71±17.29-1.651 0.102 IVSDd(mm)9.08±0.85 9.27±0.92-1.025 0.308 LVPWDd(mm)9.00±0.99 8.92±1.81 0.332 0.741间隔e’(cm/s)8.52±0.79 7.88±1.19 2.851 0.005侧壁e’(cm/s)10.71±0.74 10.48±1.46 2.121 0.037 TR(cm/s)230.79±34.66 238.86±38.35-1.023 0.309 E/e’12.49±0.84 13.59±0.90-5.876<0.001 2D-STI参数LAVI(ml/m2)32.68±0.90 34.06±2.16-3.698<0.001 LASr(%)36.17±3.91 26.60±5.12 9.622<0.001 LAScd(%)-20.03±4.26-11.52±4.91 8.547<0.001 LASct(%)-16.13±3.13-15.08±3.05-1.600 0.113
三、二元Logistic回归分析
二元Logistic回归分析显示,LASr、LAScd为CHD患者发生LVDD的独立影响因素(OR=0.668,95%可信区间0.570~0.783,P<0.001;OR=0.670,95%可信区间0.565~0.796,P<0.001)。
四、ROC曲线分析
各参数诊断CHD患者发生LVDD的效能见表3,ROC曲线图见图3,4。LASr诊断LVDD的曲线下面积为0.928(95%可 信 区 间0.874~0.982),灵 敏 度 为86.8%,特异度为90.2%,截断值为32.25%;LAScd诊断LVDD的曲线下面积为0.914(95%可信区间0.855~0.973),灵敏度为86.8%,特异度为84.3%,截断值为15.50%。LASr的曲线下面积高于E/e’、LAVI、间隔e’、侧壁e’,差异均有统计学意义(均P<0.05);LAScd的曲线下面积高于间隔e’、侧壁e’,差异均有统计学意义(均P<0.05);LASr与LAScd的曲线下面积比较差异无统计学意义。

图3 LAVI、E/e’诊断LVDD的ROC曲线图
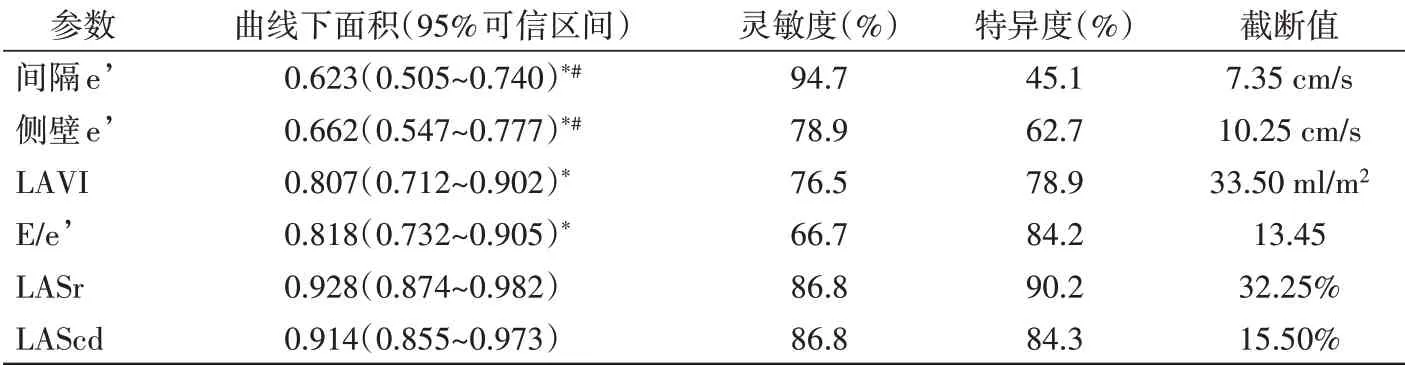
表3 各参数诊断CHD患者发生LVDD的ROC曲线分析
五、重复性检验
LASr、LAScd、LASct在 观 察 者 内 的ICC分 别 为0.893、0.812、0.909,在观察者间的ICC分别为0.897、0.828、0.912,表明各应变参数在观察者内及观察者间的重复性好。
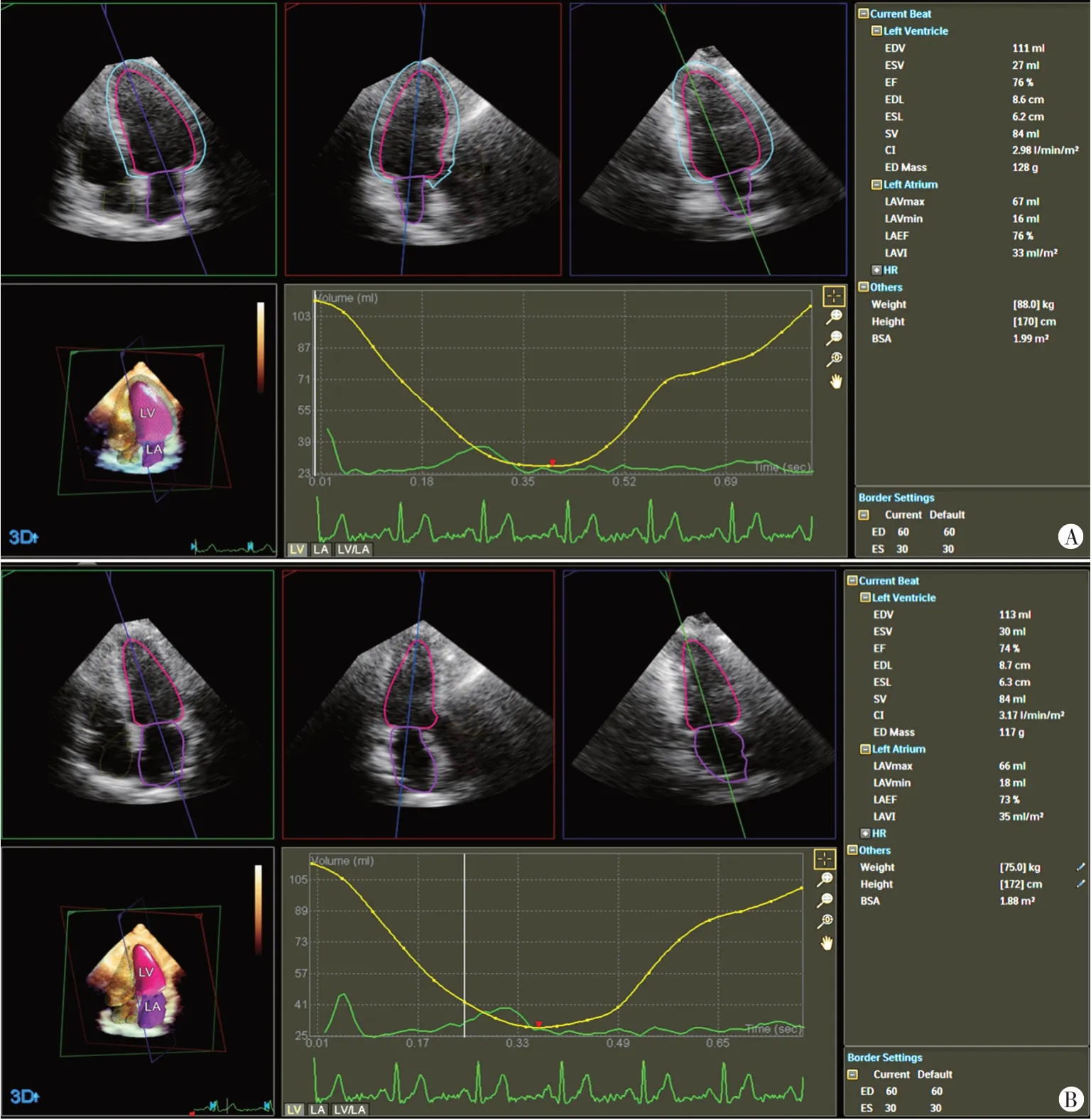
图2 两组LAVI测量图

图4 间隔e’、侧壁e’、LASr、LAScd诊断LVDD的ROC曲线图
讨 论
LVDD是CHD的 常 见 并 发 症,常由冠状动脉局部狭窄导致供血不足引起。左房功能变化是LVDD发生发展的重要影响因素,准确评价左房功能对于诊断和评估CHD发生LVDD具有重要意义[5]。左房通过三种时相功能维持左室正常充盈压:①储器功能,即从心室舒张末期时收纳经肺静脉回流的血液,包括左室等容收缩期、射血期和等容舒张期,以LASr表示;②管道功能,即从二尖瓣开放至左房收缩起始充当血液经左房流入左室的管道,以LAScd表示;③泵功能,即从左房收缩期开始至左室舒张期结束左房心肌自主收缩进一步增加左室充盈,以LASct表示[6-7]。随着斑点追踪技术逐渐应用于左房心肌形变的测量,且该技术与周边组织的牵拉作用及整体心脏运动无关,可为评价左房功能提供客观准确的参考指标[8]。目前绘制应变曲线时一般有两种不同的零点设置,不同的定位得到不同的应变值,以左房收缩起点即心电图P波起点为零点,能得到从生理学角度更好理解的应变曲线,左房收缩期应变曲线为负值时更利于测量LASct,在未合并心房颤动及心房扑动的新发心力衰竭患者中应用价值更高[9],因此本研究采用左房收缩起点为零点。
本研究结果显示,与正常组比较,LVDD组间隔e’、侧壁e’、LASr及LAScd均降低,LAVI、E/e’均升高(均P<0.05),且ROC曲线分析得到的截断值与指南[4]中给出的临界值相似。但两组TR比较差异无统计学意义,可能是由于TR高的患者多合并肺动脉高压,本研究筛选病例时已排除。LASr和LAScd降低表明左房的储器功能和管道功能发生变化,原因可能为当CHD引起左室充盈压升高时,左房后负荷及僵硬度增加,左房排空能力减低,残留血量增多,从而使储器功能减低;而左室心肌顺应性减低,舒张期左室对左房主动抽吸作用减低,由左房进入左室的血流量减少,致使管道功能减低[10-11]。但本研究两组LASct比较差异无统计学意义,分析原因可能为LVDD发生早期,左房为了维持左室正常充盈量,保证机体正常供血,发生了代偿性改变[12]。因指南[4]中指出,LAVI、E/e’、间隔e’和侧壁e’均为评价LVDD的指标,因此本研究仅对LASr及LAScd进行分析。二元Logistic回归分析表明,LASr、LAScd是CHD患者发生LVDD的独立影响因素,与苏波[13]研究结果相似。
本研究将LASr、LAScd的曲线下面积分别与间隔e’、侧壁e’、LAVI、E/e’进行了比较,结果发现LASr、LAScd诊断LVDD的曲线下面积均高于间隔e’、侧壁e’,且LASr的曲线下面积高于E/e’、LAVI,差异均有统计学意义(均P<0.05),但LAScd与E/e’、LAVI的曲线下面积比较差异均无统计学意义,与苏波[13]、Jarasunas等[14]研究结果相似。表明LASr与LAScd对LVDD的发生均具有较高的诊断价值,且二者诊断效能相当。
本研究的局限性:样本量较小,所得结果不能代表总体结果;未对LVDD进行分级讨论,随着LVDD严重程度的增加,各参数变化及其诊断价值有待进一步研究。
综上所述,左房时相功能变化与LVEF≥50%的CHD患者发生LVDD密切相关,LASr、LAScd是CHD患者发生LVDD的独立影响因素,均有较高的诊断价值,有望为临床诊断CHD患者LVDD的发生发展提供参考依据。
