分析引导骨再生技术在重度牙槽嵴萎缩牙种植中的应用效果
2023-01-28张军君庄桂娟
张军君,庄桂娟
(如皋市人民医院口腔科,江苏 南通 226500)
牙槽嵴萎缩的主要发病因素是牙列缺失,牙列缺失后其周围的牙槽骨也会因为没有骨组织的压迫而产生萎缩症状;重度牙槽嵴萎缩可能会出现牙齿松动、牙齿变长等症状,由于牙槽嵴承受压力过重,对破骨细胞形成刺激,并导致血液淤滞。临床医师在对重度牙槽嵴萎缩患者实施常规修复手术治疗时容易对患者的上颌窦及牙槽神经造成损伤,影响种植效果,且对于骨量不足的患者,难以实施该修复手术,应该采用能够有效促进新骨形成的修复方式[1]。引导骨再生(GBR)技术是一种能够在种植体表面实施植骨操作的手术方式,其能够保障迁移速度较慢的前体成骨细胞优先进入骨缺损区,达到缺损区骨修复再生的目的,主要被用于解决牙种植术中骨组织不足的问题;另外,其对于增加患者牙槽骨厚度及牙槽嵴顶高度也有十分明显的作用,且效果显著[2-3]。基于此,本研究旨在分析GBR技术在重度牙槽嵴萎缩牙种植中的应用效果,及其对患者牙周组织恢复情况及美学效果的影响,现报道如下。
1 资料与方法
1.1 一般资料回顾性分析如皋市人民医院2020年1月至2022年1月期间收治的122例重度牙槽嵴萎缩患者的临床资料,根据治疗方法的不同将患者分为常规组(61例)与治疗组(61例)。常规组中男、女患者分别为40、21例;年龄21~68岁,平均(36.83±1.25)岁;后牙缺损时间1~8个月,平均(4.31±1.74)个月。治疗组中男、女患者分别为39、22例;年龄20~67岁,平均(36.88±2.42)岁;后牙缺损时间2~7个月,平均(4.23±1.52)个月。两组患者一般资料经比较,差异无统计学意义(P>0.05),组间具有可比性。纳入标准:符合《口腔种植学》[4]中重度牙槽嵴萎缩的诊断标准,且需要接受牙种植修复手术者;牙槽嵴萎缩发病部位均为后牙区患者;术前经锥形束CT(CBCT)检查牙槽骨单面骨壁缺损高度>5 mm者;手术区域内无明显组织炎症者;无血液病、传染性疾病者等。排除标准:严重骨质疏松者;术前CBCT检查显示近远中方向骨缺损超过2个牙位者;曾接受过外伤手术且造成了牙槽骨形态巨大改变者等。研究获得院内医学伦理委员会批准。
1.2 手术方法
1.2.1 术前处理 完成X线检查明确牙槽嵴萎缩情况,预先制作好种植体模型,对于存在龋齿腐蚀者需先进行拔除并清除龈沟内残余组织,对存在其他口腔疾病需先进行对症治疗;术前24 h嘱患者进行抗感染预处理,完成基础血尿常规、血生化相关检查,并明确符合手术指征且未伴有手术禁忌证。
1.2.2 修复方法 对照组患者接受常规修复,采用复方盐酸阿替卡因注射液(江苏恒瑞医药股份有限公司,国药准字H20066184,规格:1.7 mL∶盐酸阿替卡因68 mg与肾上腺素0.017 mg)对患者实施局部浸润麻醉。根据患者的牙槽嵴萎缩情况选择种植体规格,确定好患者需要进行植体种植的部位,然后利用圆钻至其骨质皮层作好标记,于种植点压槽峭顶作H形切口,将牙槽骨面暴露,冷却处理,用大号球钻将尖而窄的牙槽骨处理平整,用小号球钻定位并穿透骨皮质,然后用成型钻钻出牙槽窝,将种植体植入,植入高度需低于牙槽嵴顶部,协调邻牙的牙龈轮廓,最后组织复位、缝合。
治疗组患者均在种植体植入后同期采用GBR技术修复,具体如下:①种植体植入过程同对照组,种植体植入成功后,其根方周围被牙槽骨包绕的高度需≥ 3 mm,于种植体裸露处,将刮下的部分骨组织与小牛骨粉颗粒混匀并植入,根据患者的实际手术情况选择是否应用钛网支撑,具体步骤为:在钛网表面覆盖2层超过骨边缘2 mm以上的可吸收性生物膜支持钛网;②对患者的软组织进行减瓣后复位,并使用可吸收缝线进行闭合处理,关闭患者的创口,确保创口无张力后埋线。
1.2.3 术后处理 两组患者术后即刻采用口腔CBCT拍摄手术区,观察植入部位;手术结束后均需要使用抗菌药物进行抗感染治疗并口服镇痛药物,术后2周为患者拆除手术缝线。所有患者在植入种植体之后3~6个月需要回院接受X线拍摄检查。
1.3 观察指标①比较两组患者术前、术后6个月牙槽骨高度和宽度、骨密度值。通过CBCT拍摄检测患者牙槽骨的骨高度、宽度,为保证测量的准确性,每1个测量区域均进行3次测量,然后取3次测量结果的平均值作为患者的实际测量值。骨密度值测量方法:设置X线于垂直在头正中的矢状面,在其左右侧进行重叠照射,通过双能X射线检测仪(艾克瑞电气有限公司,型号:AKDX-09W-I)测量骨密度。②比较两组患者术前、术后6个月的牙周组织恢复情况。包括改良牙菌斑指数(mPLI)[5]、改良牙龈出血指数(mSBI)[6]及探诊深度(PD)[7],使用菌斑染色剂对种植体进行染色评估mPLI,根据菌斑面积计分,0分表示无菌斑,1分表示探针针尖在种植体探及菌斑,2分表示肉眼看到菌斑,3分表示肉眼可见软垢;采用钝头牙周探针探测牙龈组织,评估mSBI,0分表示不出血,1分表示分散出血,2分表示牙龈沟内线状出血,3分表示自发性出血;采用牙周探针探测牙周袋深度,一般健康牙龈牙周袋深度在2~3 mm,超过3 mm提示无牙周袋或附着丧失。③比较两组患者术后1、3、6个月后的美学效果。其中红色美学指数(PES)[8]包含7个评估指标,按照0、1、2分标准计分,总分14分;白色美学指数(WES)[9]包含5个评估指标,按照0、1、2分标准计分,总分10分,分值越高提示种植体美学效果越差。④比较两组患者术后并发症发生情况,主要包括感染出血、术后肿痛、神经损伤。
1.4 统计学方法采用SPSS 21.0统计学软件分析数据,计数资料以[ 例(%)]表示,采用χ2检验;计量资料均符合正态分布且方差齐,以( x ±s)表示,相同时间点两组间比较行t检验,组内多时间点的比较采用重复测量方差分析,两两比较采用SNK-q检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者牙槽骨高度、宽度、骨密度值比较与术前比,术后6个月两组患者牙槽骨高度和宽度、骨密度值均显著降低,但治疗组显著高于常规组,差异均有统计学意义(均P<0.05),见表1。
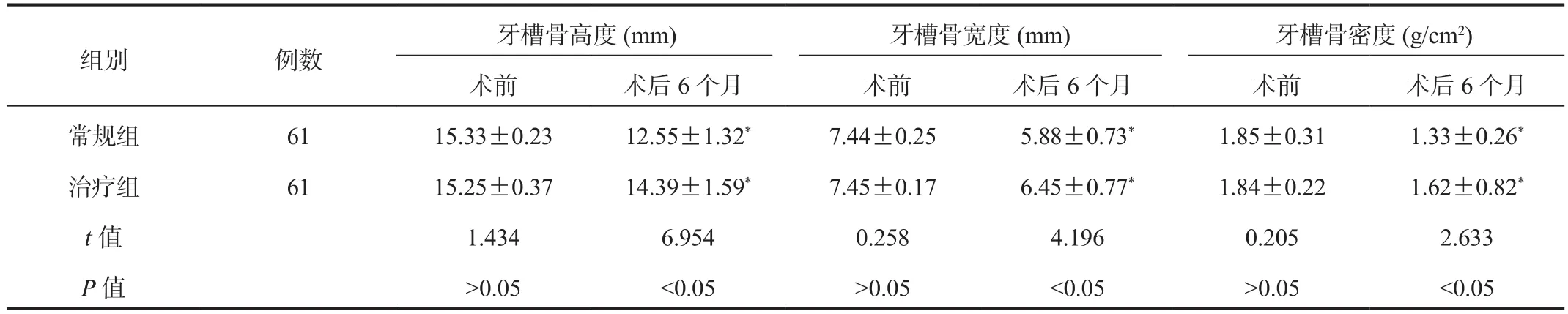
表1 两组患者牙槽骨高度、宽度、骨密度值比较( x ±s)
2.2 两组患者牙周组织恢复情况比较与术前比,术后6个月两组患者mPLI、mSBI、PD均显著降低,但组间比较,差异均无统计学意义(均P>0.05),见表2。

表2 两组患者牙周组织恢复情况比较( x ±s)
2.3 两组患者种植体美学效果比较术后1~6个月两组患者PES、WES评分均呈降低趋势,且不同时间点治疗组均显著低于常规组,差异均有统计学意义(均P<0.05),见表3。
表3 两组患者种植体美学效果比较( 分, ±s )

表3 两组患者种植体美学效果比较( 分, ±s )
注:与术后1个月比,#P<0.05;与术后3个月比,△P<0.05。PES:红色美学指数;WES:白色美学指数。
组别 例数PES WES术后1个月 术后3个月 术后6个月 术后1个月 术后3个月 术后6个月常规组 61 8.52±0.83 6.59±0.81# 5.46±0.82#△ 5.66±0.83 4.39±0.82# 3.54±0.82#△治疗组 61 8.23±0.15 6.22±0.17# 5.14±0.36#△ 5.25±0.31 4.04±0.25# 3.28±0.27#△t值 2.685 3.492 2.791 3.614 3.189 2.352 P值 <0.05 <0.05 <0.05 <0.05 <0.05 <0.05
2.4 两组患者术后并发症发生情况比较治疗组患者术后并发症总发生率为4.92%,显著低于常规组的16.39%,差异有统计学意义(P<0.05),见表4。

表4 两组患者并发症发生情况比较[ 例(%)]
3 讨论
牙齿缺损后,牙槽骨受力由内力变为压槽峭外力,压槽峭变窄、变低,造成上下颌骨发生变化,还会对牙齿与义齿间的固位和正常功能造成影响。目前临床认为,牙槽骨量不足是影响种植手术顺利开展的重要原因,此前临床常会通过牵张成骨、游离骨移植等方式增加患者骨量水平。将牙槽嵴内坏死牙根彻底清除并保留活髓牙根后,再将牙根、软骨、金属等修复材料置入牙槽嵴内可一定程度实现对其缺牙区的有效修复,但传统修复技术可给患者牙槽嵴造成较大损伤,不利于其术后恢复,因此整体效果并不理想。
GBR技术是在患者的牙齿骨缺损处实施,利用现代生物膜屏障来为患者建立一个保持空间,GBR技术应用的关键在于生物膜屏障的安置是否能够有效对患者已经发生增生的软组织中纤维细胞进行有效阻挡。与传统修复技术相比,GBR技术具有美观、舒适、不损伤邻牙及留存率高等优势,目前已被广泛应用于牙列缺损、缺失的修复中,其效果显著[10]。本研究中,与术前比,术后6个月两组患者牙槽骨高度和宽度、骨密度值均显著降低,但治疗组显著高于常规组;术后1~6个月治疗组患者PES、WES评分均显著低于常规组,提示利用GBR技术能够有效减少重度牙槽嵴萎缩患者经种植修复后的牙槽宽度、高度的吸收,降低骨密度值,且能够增强美学效果。
牙周组织健康情况是评估种植手术及修复效果的重要因素,牙菌斑的聚集,导致致病菌及其产物数量增加,并聚集在牙周组织,从而导致牙周软组织产生炎症,引发牙周结缔组织中的毛细血管出血,mPLI能够评估种植体有无菌斑;mSBI可对术后松动出血严重程度进行评估,PD能够评估牙周状况,因此上述指标可评估牙体修复效果[11]。本研究中,与术前比,术后6个月两组患者mPLI、mSBI、PD均显著降低,但组间比较,差异均无统计学意义;治疗组患者术后并发症总发生率显著低于常规组,提示利用GBR技术治疗重度牙槽嵴萎缩患者,对患者牙周组织影响较小,且安全性较高。分析其原因,GBR技术利用屏障膜特性,抑制周围软组织的成纤维细胞,让骨面处的成骨细胞有足够的时间增殖,最终达到组织再生、定向修复的目的,可促进牙龈组织瓣的形成,将病变部位充分暴露,扩大手术视野,彻底刮除菌斑牙石、病变组织,修整牙槽骨,减少对牙周相关指标的影响;此外,GBR技术可通过钛网支撑为患者牙槽嵴内新骨沉积提供一定空间,可在避免缺损范围扩大情况下促进新骨形成,尤其对于本身骨量不足的萎缩牙患者,可在促进种植手术顺利开展的同时极大程度上降低手术并发症发生风险[12]。
综上,利用GBR技术能够有效减少重度牙槽嵴萎缩患者经种植修复后的牙槽宽度、高度的吸收,降低骨密度值,能够修复较大的骨缺损,增强美学效果,且对牙周组织影响较小,安全性较高,具有较高推广应用价值。
